Заболевание желудка, вызванное наличием в организме бактерии хеликобактер пилори, считается самым распространенным видом гастритов. Доказана ее роль в развитии воспалительного процесса, поражающего пищеварительный тракт. Деятельность данной бактерии провоцирует рак внутренних органов, поэтому нужно как можно раньше диагностировать и вылечить данную болезнь. Хеликобактерный гастрит опасен тем, что впоследствии может вызывать более сложные болезни, такие как эрозивный и язвенный гастродуоденит.
Хеликобактерное заболевание характеризуется тем, что воспаление слизистого слоя желудка вызвано деятельностью бактерии helicobacter pylory. Ее можно занести в полость желудка через слюну, вместе с пищей или через плохо простерилизованный медицинский инвентарь.
Вредный микроорганизм, с помощью ферментов, создает аммиачное соединение, которое, блокирует желудочную кислоту, выделяемую пищеварительным органом. Затем в результате деятельности бактерии, происходит разрушение слизистого слоя желудка. Таким образом, микроорганизм создает оптимальные условия для размножения.
Попадая в эпителий нижнего отдела желудка, helicobacter pylory закрепляется там. Микроорганизм может прикрепиться только к клеткам слизистого слоя поэтому она в короткие сроки распространяется по всей внутренней поверхности пищеварительного органа. Клетки эпителия, при этом разрушаются и утрачивают свои функции.
В слизистой оболочке возникает воспалительный процесс, который быстро прогрессирует в своем развитии. В результате воздействия аммиака на эндокринную систему желудка, увеличивается выделение соляной кислоты. Хеликобактер пилори выделяет токсичные вещества, которые уничтожают эпителий и приводят к образованию эрозий. Так как при воспалении происходит увеличение выброса кислоты, имеет место гастрит гиперацидного типа, т. е. с повышенной кислотностью.
В том случае, если токсины не продуцируются helicobacter pylory, эрозивные образования не появляются. Тогда, заболевание протекает в хронической форме, без перехода в эрозивно-язвенную болезнь. В начальной стадии бактерии захватывают только нижний (антральный) отдел пищеварительного органа. Если воспаление не успевает распространиться по всей оболочке, функция секреторной железы остается без изменения.
ГАЛИНА САВИНА: «Как просто вылечить гастрит в домашних условиях за 1 месяц. Проверенный способ — записывайте рецепт. » Читать далее >>
Гастрит, ассоциированный хеликобактер пилори, делится на следующие виды:
- Латентный (скрытый). Человек является носителем helicobacter pilory. Бактерии находятся в антральной части желудка, но не проявляют себя. Симптомы заболевания отсутствуют. Обнаружить хеликобактер пилори можно, только проведя соответствующее исследование;
- Острая форма. Когда заболевание возникает впервые, оно считается острым. На этой стадии симптомы ярко выражены. Болевые ощущения довольно сильные, наблюдается рвота и другие признаки. Затем, эта стадия переходит в хроническую;
- Хронический хеликобактерный гастрит атрофической формы. Поражается вся поверхность желудка, начиная с антральной. При этом слизистый слой истончается и атрофируется;
- Гастродуоденит хронического типа. Воспаление распространяется на двенадцатиперстную кишку. Заболевание характеризуется образованием отеков и эрозий, а также атрофией слизистого слоя в кишечнике;
- Язвенное заболевание желудка и двенадцатиперстной кишки. Самая опасная стадия, трудно поддающаяся лечению. Возникает как осложнение после хронического гастрита, инициированного helicobacter pylory.
Симптомы гастрита, вызванного присутствием бактерии хеликобактер пилори, похожи на другие заболевания пищеварительных органов. На начальной стадии признаки могут почти не проявляться, что сильно затрудняет диагностику. Обычно, больные ощущают следующие симптомы:
- тошнота, изжога, отрыжка;
- болевые ощущения в животе разной интенсивности;
- запоры, диарея;
- снижение аппетита;
- сухость во рту, горький привкус;
- дискомфорт в животе, урчание, вздутие и т. д.;
- белый налет на языке;
- общая слабость.
Интенсивность симптомов зависит от стадии заболевания и степени тяжести. При остром течении хеликобактерной болезни боли яркие и сильные, в хронической стадии они притупляются. В периоды обострения хронического гастрита с helicobacter pylory, могут наблюдаться такие симптомы, как повышение температура, головокружение, судороги. Часто наблюдается снижение веса пациента.
Лечение гастрита, вызванного хеликобактер пилори, происходит по определенной схеме, в которой присутствуют антибиотики. Схема состоит из нескольких ступеней, так как в воспалительном процессе задействовано несколько функций организма. Лечебный процесс, кроме медикаментозного воздействия, включает в себя специальное питание. Диета является необходимой частью лечения, которую нельзя игнорировать.
Для выявления наличия helicobacter pylory в организме, у пациента берется кровь на анализ, а также может проводится гистология. Гистология изучает фрагменты эпителия, взятого у пациента. Также может быть назначен рентген, с целью, осмотра внутренних органов пациента и исключения опухоли.
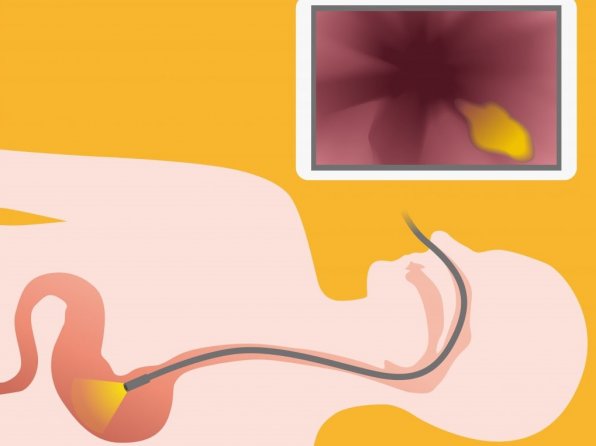
Основным обследованием при гастритах, инициированных хеликобактер пилори, является гастроскопия. При этой процедуре в желудок больного вводится специальный зонд, с помощью которого врач может сделать визуальный осмотр пищеварительного органа. При этом составляется картина заболевания, с определением тяжести и размера воспаления.
Бактерию helicobacter pylory могут уничтожить только антибиотики. Для эффективного лечения гастрита данного типа составляется определенная схема приема таблеток, в которой присутствуют антибиотики широкого спектра действия и другие компоненты.
Комплекс лекарственной терапии включает:
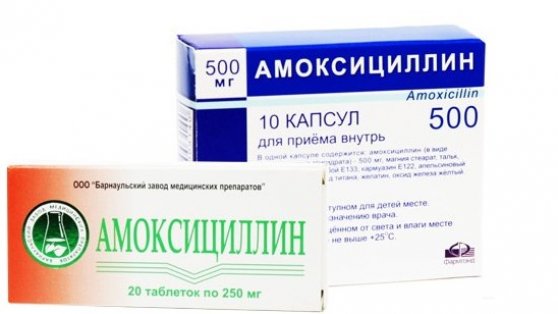
- антибиотики (Альфа нормикс, Тетрациклин, Амоксициллин);
- антибактериальные препараты (Метронидазол, Трихопол);
- антациды (лекарства, нейтрализующие работу секреторной железы). Это может быть Омепразол, Омез, Рабепразол;
- противоязвенные препараты (Де-нол и др).
Для эффективного подавления деятельности хеликобактер пилори используется такая схема. Назначаются два антибиотика, например, Метронидазол и Тетрациклин, которые нужно принимать одновременно с Омепразолом. Препараты пациент пьет неделю, после чего проводится еще одно обследование.
Если helicobacter pylory все еще находится в организме, значит, лечение было недейственным и антибиотики заменяют на другие. Проводится терапия второй линии, с заменой лекарств по схеме. Пациенту назначают Амоксициллин и Альфа нормикс с Де-нолом.
Как правило, после повторного лечения, бактерия полностью уничтожается.
Дополнительно, гастрит, ассоциированный helicobacter pylory, лечится комплексом препаратов, которые включают:
- ферменты, способствующие восстановлению слизистой;
- спазмолитики, снимающие боли;
- витаминные комплексы.
При лечении гастродуоденитов могут назначаться препараты, ускоряющие вывод желчи из желудка и кишечника.
Роль диеты в лечебном процессе расстройств ЖКТ огромна. Так как пища напрямую попадает в желудок, пораженный воспалением, питание должно подбираться так, чтобы продукты не раздражали слизистый слой, а помогали его восстановлению. Диета при гастритах предполагает употребление мягкой и легкой пищи, которая быстро переваривается желудком.
Пациенту запрещается есть острую, соленую, жирную пищу, а также специи и маринады. Эти компоненты агрессивно действуют на стенки желудка и могут вызвать обострение болезни. Рекомендуется есть супы, каши, пюреобразные блюда. Грубые продукты исключаются, остальные нужно перетирать или пропускать через мясорубку.
Овощи можно употреблять только вареные и протертые, мясо и рыба нежирных сортов подается в виде суфле. Разрешены кисломолочные продукты, паштеты, мягкий сыр. Из напитков рекомендуются кисели, морсы, компоты.
Диета предполагает питание несколько раз в день, небольшими порциями, для того, чтобы желудку было легче переварить пищу. Кроме того, еда должна быть теплой температуры, чтобы не раздражать слизистую.
Можно применять народные средства, такие как мед, алоэ, отвары и настои из лекарственных трав. Это действенные методы, которые дают хорошие результаты.
Если у вас диагностировали гастрит, вызванный хеликобактер пилори, нужно немедленно начинать его лечить, учитывая все предписания врача. Обязательно должна применяться диета и правильный режим питания, для скорейшего выздоровления.
источник
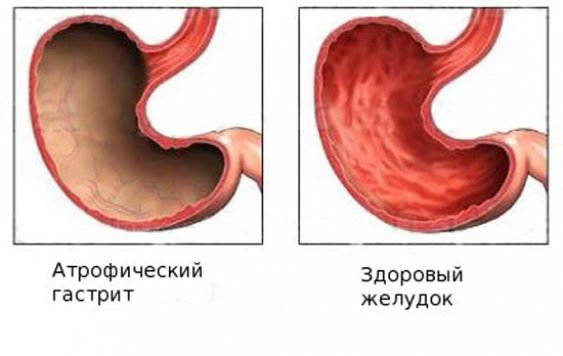
Существуют различные формы и степени тяжести воспаления слизистой оболочки желудка. И, если поверхностный гастрит в редких случаях можно считать достаточно безобидной формой, то хронический атрофический гастрит – весьма серьёзное заболевание, которое имеет все предпосылки перерождения в метаплазию и даже онкологию.
Изнутри желудок выстлан тонкой и нежной слизистой оболочкой, состоящих из активно делящихся эпителиальных клеток и желудочных желез. В норме слизистая светло-розовая, складчатая, блестящая.
Клетки внутренней оболочки дифференцированы по функциям. Покровные клетки отвечают за обновление эпителия, продукцию слизи, простагландинов, париетальные – за выработку НСl. Железы имеют сложное строение, и основная их задача состоит в выработке соляной кислоты, пепсиногена, биологически активных и гормональных веществ, которые, перемешиваясь со слизью, образуют желудочный сок.
В сутки выработка желудочного сока у взрослого человека, не имеющего патологии ЖКТ, может достигать 2 литров. Железы работают интенсивно, и их количество в здоровой слизистой впечатляющее – миллионы.
Благодаря слаженной работе множества клеток и желез внутренней оболочки желудка, обеспечивается пищеварение, переваривание пищи, бактерицидное действие желудочного сока, происходит всасывание витамина В12, выработка достаточного количества БАВ, ферментов, веществ гормональной природы.
Под воздействием множества травмирующих слизистую факторов и причин, наступает угасание желез, замещение их участками соединительной ткани. Клетки внутренней оболочки стареют, перестают полноценно функционировать и отмирают, в то же время их митотическое деление замедляется, нарушается обновление.
Термин «атрофия» означает нарушение нормального функционирования, питания. С атрофией слизистой оболочки желудка неизбежно приходит снижение выработки желудочного сока, нарушение кислотности в сторону увеличения рН, недостаточное переваривание пищи и замедление эвакуаторной функции, прекращение всасывания витамина В12 и снижение выработки внутреннего фактора Кастла, а также других важных гормонов и ферментов.
Атрофичная слизистая способна перерождаться в эпителий кишечника (метаплазия), а также видоизменяться, мутировать (дисплазия желудка) или чрезмерно разрастаться. Эти нарушения, определяемые эндоскопически, являются «тревожными звоночками» для пациента – предраковыми изменениями.
Возможность перерождения видоизменённых желудочных клеток в рак – основная, но далеко не единственная причина, по которой не стоит умалять тяжесть диагноза «атрофический гастрит», даже если клинически он себя никак не проявляет.
Микроскопически атрофически изменённая оболочка выглядит истонченной, бледной, с участками замещённых или видоизменённых клеток. Патологический процесс может охватывать как отдельные очаги, так и всю слизистую.
Существуют две важнейшие причины, которые наиболее часто являются виновниками заболевания:
- развитие аутоиммунного процесса
- заражение бактерией Нelicobacter руlori
Именно эти причины в подавляющем большинстве случаев приводят к атрофическим изменениям слизистой оболочки желудка.
Выделяют ряд факторов, как внешних, так и внутренних, которые «подготавливают почву» для болезни, способствуют её возникновению, прогрессированию или обострению уже существующего гастрита с атрофией.
- Погрешности в питании: нерегулярный режим питания, злоупотребление слишком горячей или холодной пищей, пряностями, соленьями, соусами, газированной водой, недостаточное пережевывание пищевого комка в полости рта, еда всухомятку.
- Злоупотребление алкогольными напитками. Систематическое употребление алкоголя приводит к воспалительным изменениям слизистой ЖКТ вначале поверхностного характера, а затем приводит к развитию её атрофиии.
- Курение. Многолетнее пристрастие к табаку вызывает помимо прочих заболеваний, патологию с красноречивым названием «гастрит курильщика». Никотин, смолы разъедают защитную оболочку желудка, негативно влияют на процессы пищеварения, нарушают кислотность.
- Лекарственные препараты. Длительный прием, а также однократный прием внуть больших доз таких лекарственных средств как аспирин, нестероидные противовоспалительные препараты, резерпинсодержащие препараты, калия хлорид, приводит к повреждению слизистой и развитию воспаления.
- Профессиональные вредности. Токсические пары, пыль, кислоты, щелочи и прочие производственные факторы негативно влияют на весь организм в целом, и на желудок в частности, ослабляя защитные силы организма.
К внутренним факторам, способствующим возникновению заболевания, относят те, которые существуют у конкретного пациента. Это хронические заболевания или имеющиеся патологические процессы в организме, прямым или косвенным образом влияющие на желудочно-кишечный тракт. К ним относят:
- Хронические очаги инфекции (гнойные синуситы, тонзиллиты, кариозные зубы, заболевания дыхательных путей)
- Заболевания органов брюшной полости (холециститы, гепатиты, энтериты, колиты кишечника). При данных заболеваниях страдает моторная и эвакуаторная функция ЖКТ, возможен дуоденогастральный рефлюкс из тонкого кишечника в желудок, с повреждением его слизистой содержимым 12-перстной кишки. Данные явления вызывают воспалительные изменения внутренней оболочки желудка.
- Эндокринная патология. Заболевания, связанные с дефицитом или избытком гормонов, всегда негативным образом влияют на все органы и системы организма, в том числе и на желудок. Хроническая надпочечниковая недостаточность, болезнь Иценко-Кушинга, ДТЗ, сахарный диабет — это заболевания, при которых в большом проценте случаев наблюдается снижение секреторной функции желудочных желез и клеток и развитие атрофических изменений.
- Обменные заболевания (подагра, ожирение).
- Интоксикация эндогенного характера (хроническая почечная недостаточность, печеночная недостаточность).
Что является толчком к развитию аутоиммунных процессов, вызывающих заболевание, достоверно не установлено. Нередко данное состояние обусловлено наследственной предрасположенностью.
Известно, что происходит выработка аутоантител к собственным париетальным клеткам, сосредоточенным в основном в теле желудка и его фундальном отделе, также аутоантитела разрушают гастромукопротеин – вещество, вырабатываемое клетками желудка и образующее комплекс с витамином В12, который необходим для всасывания витамина в кишечнике.
Разрушающие собственные клетки механизмы – это патология системы иммунитета. Из-за иммунных сбоев антитела направленно разрушают париетальные клетки. Уменьшение их количества и функциональной активности приводит к снижению выработки соляной кислоты, желудочного сока, ферментов.
Антитела избирательно повреждают гастромукопротеин или фактор Кастла, из-за чего витамин В12 не всасывается в кишечнике, и очень скоро у пациента развивается клиника В12-дефицитной анемии.
Особенностью аутоиммунного механизма болезни является то, что процесс воспаления, начавшись в области тела желудка, очень быстро распространяется и охватывает диффузно всю слизистую. Но преимущественно атрофия при аутоиммунном механизме поражения характерна для дна и тела желудка. Антральный отдел поражается реже.
У лиц старше 50-ти лет часто наблюдается активный, ускоренно прогрессирующий аутоиммунный процесс атрофии.
Бактерия Н.руlori виновна в развитии атрофического хронического поражения слизистой желудка. Заражение хеликобактерной инфекцией происходит с загрязнённой бактериями пищей, через слюну, недостаточно обработанный инструментарий для проведения эндоскопических диагностических методов (к примеру, ФГДС).
Бактерия, проникая в желудок, начинает вырабатывать собственные ферменты, под действием которых нейтрализуется НСl, разлагается мочевина на аммиак и углекислый газ, из-за чего изменяется рН-среда с кислотной на щелочную – оптимальную для существования микроорганизма.
Бактерия активно размножается, выделяет вещества, способствующие снижению вязкости желудочной слизи, разрушают сами клетки эпителия и защитный их барьер.
Присутствие большого количество хеликобактерий индуцирует выработку макрофагов и лейкоцитов – клеток воспаления, затем активизируются клетки иммунной системы – Т-хелперы. Воспаление приобретает не только местный, а и системный характер, с выработкой антител, интерлейкинов и иммуноглобулинов.
Хронический гастрит, вызыванный хеликобактерной инфекцией, вначале локализуется в антральной отделе желудка, на более поздних стадиях воспалительный процесс охватывает тело и дно с развитием диффузного атрофического процесса.
На поздних стадиях глубоких атрофических изменений, виновницы заболевания – хеликобактерии, при исследовании уже на обнаруживаются. Это связано с тем, что клетки эпителия полностью трансформировались и утратили рецепторы, к которым могли прикрепляться Н.руlori.
На первых порах развития заболевания клинической симптоматики может не быть вовсе. По мере прогрессирования заболевания и вовлечении в процесс атрофии всё больших участков слизистой, появляются симптомы, характеризующие как местные расстройства пищеварения, так и системные нарушения, связанные с развитием В12-дефицитной анемии, аутоиммунными процессами.
Характерными симптомами, указывающими на снижение кислотопродуцирующей функции желудка и на увеличение рН-среды его просвете, будут следующие:
- тяжесть, ощущение переполнения в надчревной области после приема пищи
- боли в желудке тупого, тянущего характера
- отрыжка либо воздухом, либо тухлым
- ухудшение аппетита
- диспепсические симптомы: повышенное газообразование, урчание в животе, склонность к послаблению стула
Из-за сниженной продукции НСl, углеводы, не подвергаясь должному расщеплению, попадают в кишечник, где очень быстро всасываются. С моментальным всасыванием большого количества сахаров связан развивающийся демпинг-синдром, который проявляется клинически резкой слабостью, потливостью, эпизодами головокружения после еды.
В связи с атрофическими изменениями клеток и желудочных желез не происходит должного усвоения питательных веществ, поступающих с пищей. Уменьшение или вовсе исчезновение внутреннего фактора Касла грозит прекращением всасывания витамина В12 и развитием анемического синдрома. Данные нарушения вызывают общие патологические симптомы:
- бледность кожи, её сухость, шелушение,пигментация
- появление в углах рта «заедов»,кровоточивость десен
- снижение массы тела
- боли и жжение во рту и языке
- астено-невротические проявления: раздражительность, лабильность настроения, подавленность, слабость, снижение работоспособности
Лечить данную патологию желудка необходимо обязательно. Прежде всего лечение нужно начинать с устранения причины, вызвавшей патологию, а также с предотвращения воздействия возможных провоцирующих факторов.
Пациентам, страдающим хроническим гастритом с признаками атрофии, необходимо прекратить употреблять алкоголь, бросить курить, стараться исключить стрессовые факторы, произвести санацию очагов хронической инфекции, стабилизировать работу эндокринной системы и вылечить/перевести в ремиссию заболевания, косвенным образом влияющие на прогрессирование гастрита.
Госпитализация в стационар показана пациентам с выраженным обострением заболевания с целью лечения, а также в ситуациях, требующих уточнения диагноза.
Эрадикация хеликобактерной инфекции необходима в случае выявления бактерии (обычно в теле желудка).
В период обострения назначается противовоспалительная терапия (вентер, сукралфат, плантаглюцид), при недостаточной секреторной функции – заместительная терапия. Ранее широко применялось лечение желудочным соком,пепсином. В настоящее время более популярны следующие препараты: панзинорм, абомин, ацидин-пепсин.
Для облегчения пищеварения назначают ферментные препараты: креон, панкреатин, мезим-форте, фестал, холензим.
При клинике В12-дефицитной анемии проводят лечение цианокобаламином по схеме. При возможном развитии железодефицитной анемии, назначают ферроплекс, тардиферон, конферон с последующим контролем общеклинических и биохимических показателей.
В лечении атрофических изменений слизистой желудка важно придерживаться диеты, обеспечивающей щажение больного органа.
Из рациона необходимо исключить острую, раздражающую пищу, крепкий кофе и чай, алкоголь. В остром периоде блюда должны быть протертыми или жидкими для облегчения переваривания. Рекомендованы к приему слизистые каши, постные супы, кисели, яйца всмятку, омлеты, творог.
Пациентам с недостаточной выработкой НСl и желудочного сока рекомендуется исключить черный хлеб, мучные изделия, жареное мясо, виноград.
Принимать пищу необходимо малыми порциями, дробно, 5-6 раз в день, не перегружая желудок.
Несмотря на ограничения в рационе, питание должно быть сбалансированным, с достаточной энергетической ценностью – 2200-2500 ккал.
Врачи рекомендуют пациентам, прежде чем начинать лечить недуг народными методами, проконсультироваться со специалистом. Лечение травами и другими средствами нетрадиционной медицины не исключает развития побочных явлений и осложнений, несмотря на кажущийся натуральный состав и отсутствие «химии».
Фитотерапевты рекомендуют к приему сборы на основе трав и растений, обладающих противовоспалительной активностью, повышающих секреторную способность слизистой желудка. Это сборы, в состав которых входят цветки ноготков, корни цикория, плоды фенхеля, семена овса, корень одуванчика, трава зверобоя, цветы пижмы.
Травяные сборы лучше всего приобретать в аптечной сети. С вечера 2-3 столовые ложки сбора необходимо засыпать в термос, залить 500 мл кипятка. Дать настояться ночь, а на следующий день принимать по 150-200 мл за полчаса до приема пищи. Проводить лечение вне обострения.
Хорошие отзывы среди приверженцев нетрадицинной медицины заслужили настойка полыни горькой как средство, стимулирующее аппетит, а также способ лечения соком квашенной капусты, принимать который следует по 1 стакану 4 раза в день после еды и ½ стакана натощак утром.
источник
Хронический атрофический гастрит — наиболее опасная разновидность гастропатии, относящаяся к предраковому состоянию. Болезнь связана с поражением желудочных железистых структур, отвечающих за секрецию пищеварительных соков. Атрофическая форма гастрита приводит к постепенному прогрессирующему истончению стенок желудка, параллельно уменьшается объем здоровых клеток с сохранными функциями. В МКБ-10 недуг зафиксирован с присвоением кода К29.4. Атрофический гастрит с хроническим течением, симптомы которого связаны с дегенерацией и вырождением желез, требует своевременного обследования и адекватного лечения.
Хронический атрофический гастрит относится к разновидностям хронических форм воспалительных патологий желудка. Болезнь чаще поражает лиц пожилого возраста, что не исключает его актуальность среди иных возрастных категорий. Течение патологии приводит к атрофии слизистого слоя с невозможностью последующего восстановления желез, одновременно развивается дисфункция иммунной системы. Сбой в работе иммунных сил приводит к выработке антител, уничтожающих железистые структуры органа. В результате слизистая желудка подвергается двойному удару — со стороны собственного иммунитета и первичных факторов.
Хронический гастрит с признаками атрофии слизистой на начальных стадиях поражает область дна желудка и расположенные там париетальные клетки. После поражения клеток происходит сбой в продуцировании важных компонентов желудочного секрета — зимогена пепсина и соляной кислоты. Как следствие — полость желудка воспаляется, теряет защитные свойства, а травматизация слизистого слоя возникает даже от попадающей в желудок пищи.
Важная клиническая значимость принадлежит площади слизистой с атрофическими изменениями. Чем она больше, тем выше вероятность перерождения метапластических участков в зоны скопления озлокачествленных клеток. Так, при наличии атрофических участков с метаплазией, занимающих 20% от общего объема слизистой желудка, вероятность перехода патологии в рак равна 100%. По данным статистики, хроническая форма гастрита более чем в 13% случаев приводит к онкологии.
Атрофические изменения в желудке развиваются постепенно, выделяют несколько стадий (одновременно и разновидностей) в процессе хронизации гастропатии:
- субатрофический гастрит — начальная степень атрофических дегенеративных изменений;
- очаговый гастрит с атрофией — появление множественных участков атрофии, железистые структуры начинают отмирать, их замещают клетки простого эпителия;
- хронический атрофический антральный гастрит — дегенеративные процессы доходят до антрального отдела органа, что свидетельствует о прогрессировании болезни;
- хронический мультифакторный атрофический гастрит — форма диффузной атрофии с активным метапластическим перерождением тканей слизистой, состояние относят к предраковому.
Точные причины, провоцирующие развитие активных атрофических процессов в полости желудка и их перехода в хроническую форму, до конца не выявлены. В гастроэнтерологии основными факторами риска считают длительно текущую хеликобактерную инфекцию и аутоиммунные процессы с разрушающим влиянием собственных антител на G-клетки желудка. В подавляющем числе подтвержденных случаев хронического атрофического гастрита больные являлись носителями хеликобактер пилори. На долю больных с дисфункцией иммунной системы приходится не более 20% случаев.
Прочие причины, повышающие риск развития недуга:
- неправильное питание с употреблением острой, жирной пищи; нарушение температурного режима (очень горячая или чересчур холодная еда);
- интоксикации, вызванные случайным приемом химических веществ;
- вредные привычки — курение, прием спиртного, крепкого кофе в больших объемах — агрессивно влияют на желудок, повышая риск возникновения атрофических процессов;
- прочие патологии ЖКТ — холецистит, язвенная болезнь, энтериты;
- отягощенная наследственность;
- рефлюкс — заброс кислых масс из тонкой кишки в желудок;
- трудовая деятельность во вредных условиях;
- подверженность стрессам;
- прием медикаментов с раздражающим воздействием на стенки желудка.
Патология характеризуется медленным развитием. На начальных стадиях, когда объем пораженной слизистой невелик, симптомы отсутствуют. Атрофические процессы развиваются на дне органа, постепенно перетекая на тело и всю поверхность слизистой. Заметные признаки проявляются после того, как патологическим изменениям подвергнется более половины внутренний оболочки органа. Первые симптомы связаны с диспепсией — тяжестью после еды, слабая боль ноющего характера.
Заболевание прогрессирует, симптоматика становится клинически значимой:
- отрыжка с кислым привкусом после каждого приема пищи даже в малых объемах;
- неукротимая изжога, приступы которой не снимаются лекарствами;
- срыгивания — заброс пищевых масс из пищевода в ротовую полость;
- ощущение тяжести и давления в эпигастрии принимают постоянный характер;
- расстройство в работе кишечника в виде метеоризма, вздутия, урчания, диареи, запоров;
- потеря веса из-за нарушения процесса всасывания питательных веществ в ЖКТ;
- приступы тошноты, рвота с наличием слизи и желчи;
- снижение аппетита;
- плотный серый налет на языке;
- болевые ощущения, возникающие на короткие промежутки времени, после еды.
Немаловажные симптомы, указывающие на хронический гастрит, связаны со стойким ухудшением общего состояния — слабость, сонливость, хроническая усталость, частые обмороки, снижение зрения. Подобные явления носят умеренный характер, но со временем состояние усугубляется. Меняется внешний вид больных — кожа бледная и может шелушиться, волосы сухие и выпадают, десна кровоточат, ногти желтоватые и ломкие. Ухудшение самочувствия связано с анемией и дефицитом витаминов.
Для постановки диагноза проводят ряд диагностических процедур:
- фиброгастродуоденоскопия — высокоточный метод, позволяющий визуально оценить состояние слизистой, характер и расположение атрофических участков; при проведении ФГДС производят забор биопсии из разных областей желудка, биопсия важна для оценки степени метаплазии;
- гастрография — метод неинвазивного рентгеновского исследования полости желудка; при наличии атрофии выявляют сглаженные желудочные складки, вялую перистальтику, уменьшение размеров органа;
- внутрижелудочная ph-метрия позволяет установить сниженную кислотность желудочного секрета, не меняющуюся на протяжении суток;
- иммунологический анализ крови необходим для оценки состояния иммунной системы и выявления сопутствующих патологий аутоиммунного характера;
- КТ и МРТ органов брюшной полости позволяют подтвердить диагноз и исключить опухолевый процесс;
- выявление инфекционного агента (хеликобактер пилори) с помощью метода ПЦР, ИФА, дыхательного теста.
В последние годы большой популярностью при диагностике недуга пользуется неинвазивный метод оценки функционального состояния желудка по крови — гастропанель, или гематологическая панель. При атрофическом поражении желудка по гастропанели выявляют типичные показатели:
- положительный ответ на антитела к хеликобактер пилори;
- снижение концентрации сывороточного пепсиногена;
- сниженный уровень гастрина 17 — явный признак гибели железистых структур, либо его повышение сверх нормы при атрофическом гастрите по аутоиммунному типу.
Гастропанель относят к точным методам с достоверностью более 80% и используют при начальном этапе диагностики. С помощью метода можно определить тип гастропатии, локализацию, установить причинный фактор, распознать предраковые изменения и определиться с оптимальными направлениями терапии.
Хронические процессы при атрофическом гастрите приводят к полному угнетению клеток слизистой, и регенерации они не подлежат. Поэтому лечение хронического атрофического гастрита направлено на минимизацию и сдерживание метапластических изменений, трансформации в злокачественную опухоль. При организации медикаментозного лечения важно учитывать состояние больного и интенсивность дегенерации здоровых клеток.
Медикаментозное лечение включает прием:
- антибиотиков из группы пенициллинов и тетрациклинов при выявлении хеликобактер пилори — Амоксициллин, Трихопол;
- ингибиторов протонной помпы для нормализации выработки соляной кислоты и предотвращения рефлюкса — Омез, Лансопразол;
- стимуляторов регенерации тканей — масло облепихи;
- гастропротекторов — Мизопростол;
- препаратов для нормализации моторики — Домперидон, Мотилак;
- препаратов с обволакивающим эффектом с висмутом, алюминием — Викалин, Ротер.
Медикаментозное лечение дополняют физиотерапией — применяют электрофорез, магниты, тепловые процедуры на эпигастральную зону. В период ремиссии показано санаторно-курортное лечение, с организацией грязевых ванн и аппликаций.
Диета при хроническом атрофическом гастрите требуется пожизненная. Назначение диеты производится в индивидуальном порядке, исходя из особенностей течения патологии и ее типа. В зависимости от цели и задач комплексной терапии больным, страдающим гастритом, рекомендуют 4 разновидности диетического стола по Певзнеру.
- Диета № 2 является основной при хроническом атрофическом гастрите. В рамках стола № 2 разрешены отварные, тушеные, запеченные блюда из мяса, рыбы. Больные могут употреблять яйца в виде паровых омлетов, кисломолочную продукцию. Диета полноценная и обеспечивает стимуляцию желудочных желез.
- Диета № 1а показана при рецидиве болезни. Ее цель — создание минимальной нагрузки на пищеварительный тракт, уменьшение возбудимости эпителиального слоя желудка. Разрешается прием тщательно протертых супов из картофеля и разваренных круп, слизистых отваров и каш. Молочная продукция — по переносимости.
- Диета № 1 назначается, когда острые симптомы атрофического гастрита сняты. Цель стола № 1 — нормализация секреции и желудочной моторики. Рацион питания включает молочные каши, супы на вторичном бульоне, мягкие овощи и фрукты.
- Диета № 4 показана при хроническом атрофическом поражении желудка в сочетании с энтеральным синдромом. Исключению подлежат все молокосодержащие продукты. К употреблению разрешены крупы, мясо, рыба, яйца, овощи с минимальным содержанием клетчатки. После купирования симптомов энтерита больных переводят на основной стол № 2.
Прогноз на выздоровление при наличии диагноза «хронический атрофический гастрит» зависит от возрастного фактора — у пациентов старше 50 лет риск метаплазии и перерождения в рак выше. Ведущее значение отводится ранней диагностике и тактике лечения. Однако бессимптомное начало патологии осложняет выявление гастропатии в стадии, успешно поддающейся излечению.
Превентивные меры сводятся к организации рационального питания с четким режимом, соблюдению элементарных правил гигиены (мытье рук) для снижения риска инфицирования и пищевых токсикоинфекций. Немаловажную роль играет своевременное реагирование на жалобы со стороны ЖКТ, включая боль, изжогу, дискомфорт.
источник
Важно! Средство от изжоги, гастрита и язвы, которое помогло огромному количеству наших читателей. Читать далее >>>
Количество желудочных заболеваний в последние годы быстро растет. Острый и хронический гастрит имеют подобные причины возникновения, но отличаются временем появления симптомов, продолжительностью болезни. Рассмотрим, что такое хронический гастрит, может ли на его фоне развиться язва, рак.
Гастроэнтеролог Михаил Васильевич:
«Известно, что для лечения ЖКТ (язвы, гастриты и т.д.) существуют специальные препараты, которые назначаются врачами. Но речь пойдет не о них, а о тех лекарствах, которые можно использовать самим и в домашних условиях. » Читать далее >>>
Это заболевание, которому характерно длительно протекание, развитие морфологических изменений на слизистой желудочной оболочке:
- увеличение круглоклеточной инфильтрации;
- нарушение регенерации эпителия;
- замещение нормальных желез соединительной тканью;
- постепенная атрофия эпителиальных клеток.
Хронические гастриты протекают с прогрессирующими структурными изменениями слизистой, нарушениями ее функциональности. Воспаление слизистой отражается на характере секреции пепсина, соляной кислоты.
Хронический гастрит желудка наблюдается примерно у 40 – 80% всего населения. Это воспаление опасно развитием таких осложнений, как язва, рак.
Такая болезнь желудка провоцируется самыми разнообразными причинами. На протяжении долгого времени этиология хронического гастрита была не изучена. Теперь специалисты выделили основные причины хронического гастрита, которые делятся на внешние, внутренние.
К внешним причинам возникновения патологии относят:
- нарушение жевательной функции;
- несоблюдение режима питания;
- нарушение характера питания;
- употребление вредной пищи;
- курение;
- употребление лекарственных средств на протяжении длительного времени;
- употребление слишком горячей/холодной пищи;
- прием алкоголя.
Внутренние причины следующие:
- нарушение процесса обмена веществ;
- наличие затяжных патологий системы пищеварения (цирроз печени, панкреатит, гепатит);
- наличие продолжительных болезней ротовой полости, для которых характерно воспаление;
- наличие эндокринных болезней (патология щитовидной железы, сахарный диабет);
Также воспаление желудочной слизистой могут провоцировать следующие группы факторов:
- Микробные ( хеликобактер пилори ).
- Не микробные (все вышеперечисленные факторы).
- Неизвестные.
Желудочная болезнь, панкреатит у взрослых чаще всего поражают организм одновременно. Иногда панкреатит вызывает рассматриваемое воспаление или же наоборот панкреатит возникает на фоне данной патологии.