Причинами гастрита – воспалительного заболевания желудка могут служить не только погрешности в питании, но и другие факторы: вредные привычки, нервные перенапряжения, хронические заболевания, бактериальные инфекции.
Гастрит проявляется болями в верхней части живота, изжогой, тошнотой, иногда рвотой или поносом.
Нелеченый острый гастрит со временем может перейти в хроническую форму, которая с трудом поддается лечению и часто дает осложнения. Поэтому важно при первых неприятных признаках желудочного заболевания обращаться за консультацией врача.

Атрофический гастрит – патологическое воспалительное состояние слизистой желудка, при котором железистые клетки постепенно заменяются соединительной тканью. При атрофии слизистой желудка наблюдается секреторная недостаточность.
При диету для этого вида мы уже писали. Так же подробно рассказали про субатрофический гастрит.
Различают 3 стадии атрофии слизистой оболочки желудка:
- начинающаяся атрофия – незначительные изменения, затрагивающие железы;
- частичная атрофия – наряду с функционирующими железами встречаются патологические участки;
- тотальная атрофия – железы практически полостью выстланы эпителиальной тканью, вследствие чего они утрачивают свою основную функцию.
Атрофические явления в антральной области в большинстве случаев бывают вызваны воздействием бактерии Нelicobacter pylori, но также не стоит исключать и другие факторы: длительное воздействие на слизистую раздражающих веществ, генетическую предрасположенность, аутоиммунные процессы в организме.
Возможные виды атрофии антрального отдела желудка:
- Очаговый атрофический гастрит характеризуется возникновением очагов атрофии на различных участках желудка, в том числе и в его антральной части.
- Атрофический гиперпластический гастрит (полипозный, «бородавчатый») – редкая форма хронического гастрита, которая характеризуется объединением очагов атрофии с участками гиперплазии (утолщением слизистой оболочки). Патологические изменения при этой форме гастрита могут локализоваться, как в антральном, так и в других отделах желудка.

- боль в эпигастральной области, которая может иметь как интенсивный характер, так отсутствовать вовсе;
- снижение аппетита, тошнота, рвота;
- изжога, отрыжка, тяжесть в желудке;
- урчание в животе, метеоризм;
- диарея;
- гнилостный запах изо рта.
Помимо признаков, явно указывающих на проблемы с желудком, больной может испытывать общее недомогание: головные боли, головокружения, повышение давления.
Состояние ногтей и волос ухудшается вследствие нарушенного обмена веществ, а кожные покровы бледнеют.
Атрофическая форма гастрита считается одной из самых опасных, поскольку достаточно часто протекает бессимптомно, а при отсутствии адекватного лечения становится одной из самых вероятных причин рака желудка.
Диагностика атрофического антрум-гастрита мало чем отличается от диагностики других хронических форм гастрита и включает в себя несколько этапов.
- Клиническая диагностика. Сбор анамнеза, осмотр пациента, составления плана инструментального обследования.
- Лабораторная диагностика. Общий анализ крови и мочи, анализ крови на иммунологические показатели, анализ кала на хеликобактериоз.
- Респираторная диагностика – один из способов выявления бактерии Helicobacter pylori. С помощью специального прибора оценивается концентрация аммиака в выдыхаемом пациентом воздухе.
- Внутрижелудочная рН-метрия – определение состояния желез и кислотности желудочного сока.
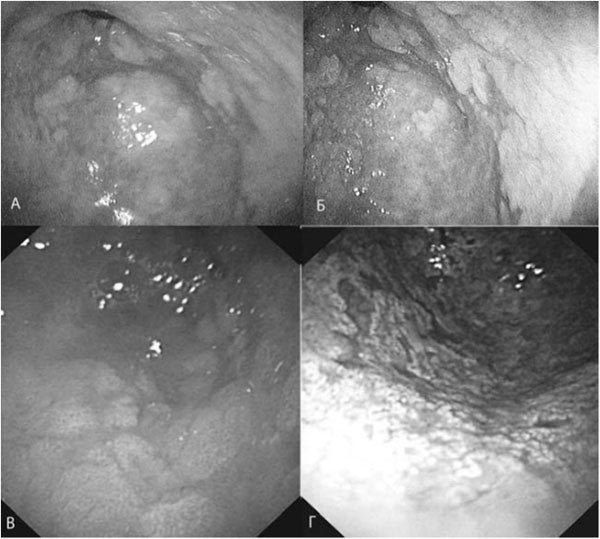
- Эндоскопическая диагностика с обязательным забором биоптата. Проводится для оценки состояния слизистой и выявления бактерии Helicobacter pylori.
- УЗИ внутренних органов. Применяется для выявления сопутствующих заболеваний пищеварительного тракта.
Лечение антрального атрофического гастрита − многоэтапный и длительный процесс. Итоговое лечение заболевания зависит от стадии атрофии, а также от формы нарушения желудочной секреции.
Нередко при атрофических гастритах выработка соляной кислоты отсутствует полностью. В этих ситуациях назначают заместительную терапию, которая может длиться долго, иногда в течение всей жизни.
Лечение назначается по индивидуальной схеме и обычно включает следующие пункты:
- Медикаментозная терапия – главный и самый действенный метод лечения атрофического антрум-гастрита.
- Диетотерапия, основанная на принципах щажения желудка – обязательное условие успешного лечения, дополняющее основную терапию.
- Заместительная и стимулирующая терапия − назначается вне периода обострений.
- Фитотерапия − имеет доказанную эффективность при диагнозе «атрофический гастрит» и может с успехом дополнять основное лечение.
- Физиопроцедуры – магнитотерапия и электролечение, электрофорез с лекарственными препаратами, тепловые процедуры на эпигастральную область.
- Санаторно-курортное лечение – назначается вне периода обострений.
Лечение назначается только врачом — терапевтом или гастроэнтерологом! Лучше постараться попасть на прием к гастроэнтерологу.
Лечение атрофического антрум-гастрита проводится следующими препаратами (комбинацию и дозировку которых назначает врач):
- Антибиотики (при выявлении хеликобактерной инфекции) – обычно используется схема лечения с применением двух разных антибиотиков, например, «Метронидазол» + «Амоксициллин».
- Ингибиторы протонной помпы (при pH желудочного сока

- Отвар шиповника. 2 ст. ложки измельченных плодов шиповника нужно залить 250 мл. кипятка и 10 мин. томить на медленном огне. Дать отвару настояться в течение 2-3 часов. Пить средство по 75 мл. за полчаса до еды в течение месяца, затем сделать недельный перерыв и повторить курс.
- Сок алоэ и натуральный мед. Ингредиенты следует смешать в равных пропорциях и принимать по 1 ч. ложке перед каждым приемом пищи. Курс лечения составляет 2-3 недели.
- Овсяный настой. 2 ст. ложки измельченных в порошок овсяных хлопьев заливаю 400 мл. кипятка и дают настояться в термосе 4-5 часов. Полученный настой процеживают и принимают по ½ стакана за полчаса до еды дважды в сутки. Курс лечения – 1 месяц.
- Фруктовые и овощные соки (капустный, томатный, сок лимона). Свежевыжатые соки разводят теплой кипяченой водой в соотношении 1:1 и принимают до или во время еды небольшими порциями.
В период обострения пациентам с атрофическим гастритом назначается диета № 1а. Этот рацион оказывает минимальную нагрузку на пищеварение.
- Из меню больного исключаются продукты, раздражающие поврежденную слизистую.
- Пища подается в виде теплой жидкости или пюре.
- Блюда должны быть приготовлены на пару или отварены и тщательно измельчены.
- Меню диеты составляют слизистые супы и каши, паровые котлеты, суфле, омлеты, пюре, кисели.
Диета № 1 назначается после стихания острых симптомов: она способствует нормализации секреторной и моторной функции желудка. Диета считается сбалансированной и по содержанию белков, жиров, углеводов, и по калорийности.
Блюда готовятся на пару, отвариваются, тушатся или запекаются без образования корочки. Подаются в протертом виде или не протертом (на последнем этапе лечения).
- подсушенный белый хлеб, сухое печенье;
- овощные или крупяные супы-пюре;
- молочные каши;
- отварное/паровое мясо и рыбу;
- нежирные молочные и кисломолочные продукты;
- овощи (картофель, морковь, свекла, кабачки, цветная капуста);
- запеченные фрукты;
- кисели, муссы, желе, компоты;
- мед, некислое варенье, пастила, зефир.
При атрофическом гастрите основной является диета № 2 – рациональное лечебное питание, обеспечивающее организм всеми необходимыми для его нормальной деятельности веществами.
Рекомендованные блюда готовятся на пару, отвариваются, тушатся, запекаются без образования корочки. Полному протиранию подвергаются только те блюда, которые имеют грубую структуру. Рекомендованы:
- белый подсушенный хлеб, сухое печенье, бисквиты;
- супы с добавлением круп и овощей на некрепких мясных, рыбных или овощных бульонах;
- каши (кроме перловой и пшенной) на воде с добавлением молока;
- мясо и рыба в отварном/тушеном виде;
- молочные и кисломолочные продукты, в том числе сыр и творог;
- яйца всмятку, омлеты;
- овощи (капуста белокочанная и цветная, тыква, морковь, свекла, картофель, кабачки);
- протертые спелые сладкие фрукты, муссы, желе;
- отвар шиповника, разбавленные соки, чай с лимоном;
- мед, варенье, джем, мармелад, пастила, зефир, мягкий ирис.
На всех этапах лечения запрещены: жирные продукты, копчености, консервы, соленые и маринованные продукты, бобовые, сдобная выпечка, кислые ягоды и фрукты, шоколад, кофе, мороженое, газировка.
При своевременно начатом и полноценном лечении последствий антрального атрофического гастрита можно полностью избежать. Но следует понимать, что полное восстановление структуры слизистой оболочки при тяжелой атрофии требует длительного времени, а в некоторых случаях невозможно.
В запущенных случаях атрофический гастрит антрального отдела трансформируется в рак (злокачественную опухоль) желудка.
Профилактикой развития антрального атроф. гастрита является ранняя диагностика и своевременное лечение Нelicobacter pylori, полноценное сбалансированное питания, отказ от вредных привычек, санация очагов инфекции в организме и соблюдение гигиены рук.
источник
Атрофический гастрит – это заболевание, при котором работоспособные клетки желёз постепенно отмирают и замещаются упрощёнными элементами. Их трансформация приводит к истончению стенок желудка. Видоизменённые железы начинают вырабатывать слизь вместо секреторной жидкости.
Отмирание париетальных клеток без последующей регенерации начинается в антральном отделе желудка. В нём обнаруживают первичные очаги атрофии. Со временем болезнь прогрессирует, функционирующие железы заменяются кишечным слоем эпителия. Атрофический антральный гастрит при длительном течении опасен перерождением изменённых участков в злокачественную опухоль.
Стенки желудка постоянно контактируют с соляной кислотой и пищеварительными ферментами. Слизистая регулярно травмируется:
- грубой пищей;
- горячими и холодными продуктами;
- лекарствами;
- алкоголем.
В здоровом организме повреждённые клетки желудка систематически заменяются новыми элементами.
С возрастом процесс регенерации замедляется. Клетки не успевают восстанавливаться, поэтому антральный гастрит с атрофией чаще всего обнаруживают у людей после 50 лет. Но дело не только в возрасте.
Повреждение и воспаление слизистой в 90% случаев провоцирует бактерия Helicobacter pylori. В результате жизнедеятельности этого микроорганизма выделяется аммиак, который подавляет нормальную работу клеток.
Железы начинают работать в аварийном режиме, что провоцирует повышение кислотности в желудке. Такой процесс приводит к поверхностному антральному гастриту. Повреждения незначительные, охватывают неглубокие слои эпителия.
Антрум отдел расположен в нижней части желудка. В нём происходит подготовка пищевого комка к поступлению в тонкий кишечник. Задача антрум отдела – снизить кислотность содержимого и подготовить его к дальнейшему продвижению. Поскольку воспалённые железы нарушают обычный режим, необходимого ощелачивания не происходит.
Пища обрабатывается не в полной мере. Соляная кислота с содержимым поступает в кишечник, нарушая его работу. Повышение естественного pH уровня провоцирует воспаление стенок органа.
Постоянные сбои в процессе пищеварения приводят к развитию сопутствующих болезней ЖКТ:
- энтероколит;
- гастродуоденит;
- панкреатит;
- холецистит;
- дисбактериоз;
- язва желудка.
Со временем участки воспаления углубляются, работоспособность желёз снижается. Место железистых элементов занимают незрелые (стволовые) клетки. В результате их многократного деления в антруме образуются трансформированные очаги. Железы утрачивают свои свойства. Они могут вырабатывать только защитную слизь. Секреторную жидкость эти клетки не производят. Очаговая атрофия приводит к снижению кислотности в желудке.
Развитие заболевания – длительный процесс, который связан с наследственными аутоиммунными нарушениями и хроническим воспалением слизистой оболочки антрального отдела.
С заменой железистого эпителия слоем кишечной ткани увеличивается риск рака желудка. Хаотичное деление клеток приводит к системному нарушению всасываемости пищи. Атрофия часто сопровождается B12-дефицитной анемией. Нарушение обмена биологически активных веществ на поздних стадиях заболевания приводит к патологиям кровеносной и нервной систем.
Период ремиссии сменяют активные фазы. Исходя из выраженности симптомов, выделяют острую и хроническую форму болезни. Активная фаза характеризуется выраженными симптомами: рвотой, болью в желудке, расстройством стула, слабостью. В период ремиссии атрофия слизистой проявляется тяжестью после еды, которая появляется вне зависимости от объёма съеденной пищи.
Заболевание протекает в 3 стадии:
Процесс трансформации запускается с мелких очагов. Без лечения железы полностью заменяются кишечным эпителием. Он состоит из стволовых клеток, вырабатывающих защитную слизь.
Замещение одного типа ткани на другой происходит в несколько ступеней. На начальном этапе хронический антральный атрофический гастрит характеризуется тонкокишечной метаплазией. Со временем железы трансформируются в незрелый и позже в зрелый толстокишечный эпителий. Процесс замещения одного вида ткани на другой длится 5–6 лет.
Атрофическая форма гастрита с отмиранием клеток в антральном отделе желудка делится на 2 типа:
- метапластическая – замена желёз кишечным эпителием;
- неметапластическая – функции желёз сохраняются, наблюдается разрастание соединительной ткани.
По степени тяжести выделяют слабую, умеренную и тяжёлую форму заболевания. Изменения структуры эпителия проходит несколько стадий.
В патологический процесс вовлечены небольшие участки антрум отдела. Изменённые клетки делятся, что приводит к периодическому разрастанию эпителия. Очаговый антральный атрофический гастрит сопровождается гиперсекрецией здоровых желёз.
Участки атрофии чередуются с участками разрастания соединительной ткани. Уплотнения появляются в случаях, когда острая фаза заболевания прошла без лечения. Такой процесс называют гиперплазией. Клетки в утолщённых участках активно делятся, что может привести к образованию полипов. Наросты на слизистой не болят, что затрудняет их обнаружение.
Очаговая гиперплазия может быть вызвана эрозией, химическим повреждением, гормональным сбоем.
Опасность для жизни представляют аденоматозные полипы. Их разрастание считают предраковым состоянием. Такие полипы встречаются в 4% случаях.
Заболевание этого вида отличается обширной атрофией желудка. В процесс вовлечена вся поверхность желёз антрума. При обострении атрофического гастрита отмечается равномерное воспаление слизистой без каких-либо выделенных участков.
Эта форма заболевания развивается в результате заражения глистными инвазиями или из-за непереносимости определённых продуктов. Чаще всего желудок отторгает молоко, яйца, жирное мясо. Эритематозный экссудативный гастрит характеризуется повышения уровня эозинофилов в крови. Повышение уровня клеток указывает на заражение паразитами, пищевую аллергию.
Эритемы – это воспалённые очаги, которые при обострении гастрита могут кровоточить. Они появляются именно в антральном отделе желудка из-за повышенной кислотности и приёма некоторых лекарств.
Эритемы и экссудаты приводят к появлению эрозий и язв в антрум отделе.
Перерождение железистых клеток в упрощённые элементы вызывают:
- бактерии Helicobacter pylori;
- аутоиммунные болезни;
- гормональные сбои;
- лекарственные препараты (противовоспалительные средства, стероидные гормоны).
Патологический процесс длится годами. Первые изменения, как правило, связаны с периодическим воспалением слизистой. Острые процессы перетекают в хроническое поражение антрума. Если человек употребляет некачественную пищу, алкоголь, развитие заболевания ускоряется. Состояние слизистой оболочки со временем ухудшается: появляются первые признаки атрофии. Деление клеток приводит к постепенному изменению структуры эпителия.
Причиной заболевания может стать наследственная предрасположенность к аутоиммунным процессам. Организм воспринимает свои клетки эпителия за чужеродные элементы. Иммунная система формирует антитела, которые разрушают здоровые клетки.
Поверхностная атрофия антрального отдела желудка часто протекает без каких-либо признаков. Когда железы ещё справляются со своими функциями, человека беспокоит изжога, умеренная боль после еды. Это связано с повышенной выработкой соляной кислоты. Признаки гастрита, которые указывают на атрофию желёз:
- повышенное газообразование;
- постоянное урчание в желудке;
- хроническое нарушение стула;
- неприятный запах изо рта;
- густой белый налёт на языке;
- частые отравления.
Для гиперпластической формы заболевания характерна резкая потеря веса, отсутствие аппетита.
Поскольку нарушается всасываемость витаминов и минералов, у человека ослабевает иммунитет. Заболевание распознают по внешним изменениям: бледная кожа, ломкие ногти, усиленное выпадение волос.
При атрофическом антральном гастрите человек быстро насыщается. Даже после перекуса появляется тяжесть в желудке. Интоксикацию могут вызвать продукты, которые у других людей не вызывают отрицательной реакции. Обострения также вызывают лекарства, тяжёлая пища, алкоголь.
Очаговый атрофический гастрит часто осложняется сопутствующими заболеваниями – холециститом, панкреатитом. У больного развивается непереносимость молочных продуктов, яиц. Их запах может вызвать тошноту и головокружение.
При эссудативном атрофическом гастрите в очаге воспаления скапливается жидкость. Форменные элементы заполнены частичками крови. Симптомы эссудативной (эозинофильной) формы гастрита:
- боль и жжение в желудке;
- отрыжка с гнилостным запахом;
- общая слабость;
- снижение веса;
- позывы к стулу после каждого приёма пищи.
Клинические признаки атрофии антрального отдела включают бледность слизистой оболочки с просветами капилляров. Эпителий местами плотный с широкими желудочными ямками. Тотальная атрофия приводит к уменьшению размера органа.
Обследование проводят после изучения анамнеза, пальпации брюшной области. Поскольку симптомы у разных видов гастрита похожи, без инструментальных методов диагностики не обойтись. Самый точный способ при определении атрофии желудка – фиброгастродуоденоскопия. ФГДС позволяет детально изучить поверхность слизистой антрума и взять гистологический анализ. Процедуру проводят с помощью длинной трубки и эндоскопа.
Дополнительные методы диагностики:
- анализ крови;
- УЗИ;
- тест на выявление Хеликобактер пилори;
- определение pH-уровня;
- анализ кала на паразитов, скрытую кровь.
Схему терапии подбирают индивидуально, с учётом степени атрофии и типа заболевания. Важно установить причину, по которой произошли изменения в структуре эпителия.
Вылечить антральный гастрит можно пока не произошло атрофических изменений. Трансформация клеток – это необратимый процесс. Если они изменили свои свойства, вернуть прежнюю структуру не получится. Пока нет такого средства.
Для нормализации процесса пищеварения назначают поддерживающие препараты. Если атрофия не тотальная, человек может долго жить с этим заболеванием.
Антральный гастрит, вызванный повышенной кислотностью, лечат препаратами:
- комбинация 2 антибиотиков – Кларитромицин, Амоксициллин;
- средства, снижающие продукцию соляной кислоты на основе Омепразола;
- витамин U, B5.
Уничтожение Helicobacter pylori – основной этап в лечении. Микроорганизм приводит к систематическому воспалению слизистой, что провоцирует атрофию желёз. Если после лечения бактерию снова обнаруживают в анализе, назначают Метронизадол, Тетрациклин, Омепразол и средство на основе висмута.
Когда кислотность снижена, принимают натуральный желудочный сок. Он содержит ферменты для расщепления пищи. Основной компонент препарата – 0,5% соляная кислота.
Очаговый антральный гастрит с признаками атрофии лечат препаратами, улучшающими моторику желудка, ферментами:
В запущенных случаях может потребоваться хирургическое вмешательство. При авитаминозе назначают инъекции B6, B12. Симптомы очагового атрофического гастрита снимают обволакивающими и болеутоляющими средствами. К ним относится Солкосерил, Де-Нол, Ношпа, Папаверин.
При лечении желудка соблюдают особый режим питания. В период обострения употребляют перетёртые блюда, супы на втором бульоне, рисовую кашу.
Хронический атрофический гастрит обычно сопровождается низкой выработкой желудочного сока. Чтобы стимулировать его продукцию в диету включают продукты:
Из меню исключают жареные, острые, жирные блюда, вызывающие обострение.
Уровень кислотности регулируют минеральной водой. Её пьют за 15 минут до еды. Для лечения подойдёт только напиток, разлитый в стеклянные бутылки. Повышают выработку соляной кислоты хлоридные, гидрокарбонатные и хлоридно-сульфатные воды – Ессентуки-17, Назран. Для снижения кислотности выбирают напиток с низким содержанием углекислого газа – Боржоми, Смирновская, Славяновская.
При атрофической форме антрального гастрита придерживаются диеты №2. Питание дробное, 5–6 раз в день. Блюда хорошо проваривают, готовят на пару или в духовке. Диетическое питание включает каши, супы, овощи.
Чтобы избежать обострений человеку рекомендуют вести здоровый образ жизни, избегать стрессов. Эти меры замедлят процесс атрофии.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
источник
Гастрит антрального отдела желудка: эрозивный, хронический, поверхностный, атрофический, очаговый, катаральный
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гастроэнтерологами диагностируется антральный гастрит, когда воспаление слизистой оболочки желудка локализуется в antrum pyloricum – привратниковой пещере его пилорического отдела, то есть в сужающейся полости, переходящей в привратниковый канал, ведущий к привратнику (пилорическому сфинктеру), через который химус проходит в двенадцатиперстную кишку.
Считается, что гиперацидный антральный гастрит чаще выявляется в молодом и среднем возрасте, а антральный гастрит с пониженной кислотностью более распространен среди людей старше 60-ти лет.

Ассоциированный с H. pylori антральный гастрит обычно не учитывается клинической статистикой отдельно от других видов гастрита.
По оценкам экспертов, свыше половины мирового населения инфицированы хеликобактерией, но при этом более чем у 70% инфицированных людей никаких симптомов желудочной патологии не наблюдается.
Различия в распространенности существуют внутри и между странами, и более высокая распространенность отмечена среди людей с более низким социально-экономическим статусом и варьируется, увеличиваясь с возрастом. Инфицирование в раннем детском возрасте, как полагают, приводит к пангастриту, в то время как заражение в более позднем возрасте может вызывать антральный гастрит.
По данным World Gastroenterology Organisation, первичное заражение взрослых или повторное реинфицирование H. pylori отмечается с ежегодной частотой 0,3-0,7% случаев в развитых странах и 6-14% в развивающихся.
Почти у 15% инфицированных пациентов антральный гастрит не диагностирован, но H. pylori обнаружена в других отделах желудка – на фоне частичной атрофии слизистой, рефлюкса желчи или кишечной метаплазии (т.е. замены желудочного эпителия кишечным).

В большинстве случаев причины антрального гастрита связывают с повреждением слизистой оболочки антрума желудка из-за его колонизации грамотрицательными бактериями Helicobacter pylori. Функциональная особенность антральной части желудка состоит в том, что здесь сосредоточены добавочные секреторные клетки, которые вырабатывают защитное муциновое вещество, состоящее из слизи, полисахаридов, протеинов и гидрокарбонатов.
Чтобы понять патогенез развития антрального гастрита, провоцируемого H. pylori, следует в общих чертах охарактеризовать механизм ее разрушительного воздействия на желудок. Данная микроаэрофильная бактерия, выдерживая кратковременное воздействие кислой среды (при значениях рН
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Диагноз «гастрит» не понаслышке знаком многим. Существует несколько его форм, но особенно коварным считается воспаление желудка с атрофией слизистой. На первых этапах болезнь протекает практически бессимптомно, но со временем она способна привести к серьезным осложнениям, в том числе злокачественным новообразованиям. В нашем обзоре мы разберемся в причинах и симптомах этой патологии, а также обсудим подходы к диагностике и лечению.
Для начала следует разобраться, что же такое атрофический антральный гастрит. Суть заболевания заключается в том, что происходит постепенная атрофия – необратимое замещение клеток слизистой оболочки, вырабатывающих желудочный сок и ферменты, соединительной тканью.
Как понятно из диагноза, при такой форме патологии поражение происходит преимущественно в антральном отделе желудка. Антрум – самая нижняя часть органа, которая постепенно переходит в кишечник.
Как правило, атрофический гастрит (АГ) вызван факторами, снижающими естественные защитные силы слизистой оболочки желудка. Среди них:
- сопутствующие хронические заболевания желудка, например, поверхностный гастрит;
- инвазия бактерии pylori;
- прочие патологии ЖКТ (панкреатит, холецистит, энтероколит);
- аутоиммунные патологии;
- снижение иммунной защиты организма;
- частые стрессы;
- вредные привычки (особенно курение);
- погрешности в питании (регулярное употребление «пищевого мусора», нарушения режима, еда всухомятку);
- профессиональные вредности;
- отягощенная наследственность.
Хронический атрофический антральный гастрит – серьезная патология. Без должного и своевременного лечения она может привести к тяжелым последствиям:
- Замещение атрофированных желез соединительной тканью происходит путем постоянного деления клеток. Подобные гиперпластические процессы со временем могут привести к образованию раковой опухоли.
- По мере прогрессирования заболевания число функционирующих обкладочных желез, вырабатывающих соляную кислоту, значительно снижается. Уменьшение кислотности желудочного сока вызывает грубые нарушения пищеварительного процесса.
Кроме того, атрофический гастрит является фактором, предрасполагающим к развитию других заболеваний:
- дисбактериоза;
- В12- дефицитной, фолиеводефицитной и железодефицитной анемии;
- хронического панкреатита;
- гастродуоденита;
- язвы ДПК;
- неврологически[ заболеваний.
В практической медицине выделяют несколько видов антрального гастрита, протекающего с атрофией слизистой:
- активный – в стадии обострения;
- неактивный – в стадии ремиссии.
- очаговый атрофический антральный гастрит;
- диффузный.
- легкой степени;
- средней тяжести;
- тяжелой степени.
Как было отмечено выше, недуг долгое время себя никак не проявляет. Изредка больные жалуются на:
- несварение желудка;
- легкую тошноту;
- эпизоды запора или, напротив, диареи.
Позже появляются специфические симптомы АГ:
- Чувство тяжести и дискомфорта в эпигастрии после еды.
- Расстройство стула, постоянное чередование запора и поноса.
- Вздутие живота, урчание, метеоризм.
- Отрыжка с тухлым запахом.
- Привкус горечи во рту.
- Постоянная жажда.
- Неприятный запах изо рта.
- Общая слабость, утомляемость.
- Ухудшение аппетита.
- Ухудшение состояния кожи, волос, ногтей.
Общий план обследования больных с подозрением на воспаление слизистой желудка стандартный. Он включает:
- Сбор жалоб и анамнеза.
- Клинический осмотр.
- Лабораторные тесты:
- ОАК;
- ОАМ;
- биохимическое исследование крови;
- рН-метрия желудочного сока;
- уреазный тест.
- Инструментальные тесты:
- ФГДС с биопсией и цитологическим исследованием;
- дополнительно – УЗИ ГДЗ, КТ.
Большинство пациентов, столкнувшихся с атрофическим гастритом, интересует, можно ли его вылечить. О полном восстановлении слизистой оболочки желудка речи, к сожалению, быть не может, однако своевременно начатая терапия не только приостановит прогрессирование патологии, но и позволит избежать серьезных осложнений. При этом важно помнить, что лечение заболевания должно быть комплексным: оно включает не только прием лекарств, но и значительную коррекцию образа жизни и питания.
Диетическое питание – неотъемлемая часть борьбы со всеми формами гастрита. Подбор диеты при АГ осуществляется врачом индивидуально, в зависимости от целей и задач диетотерапии.
Таблица: Варианты лечебного питания, назначаемого при АГ
| Название | Цели и назначение | Общие принципы | Разрешенные продукты |
| Стол № 2 | Рекомендован больным с АГ в фазе ремиссии. Предполагает полноценнное и витаминизированное питание и стимуляцию функциональных желез. | 1. Предпочтительные способы приготовления пищи – варка, варка на пару, тушение, запекание. 2. Отказ от употребления слишком горячих и слишком холодных блюд. 3. Исключаются сложноусвояемые продукты с грубоволокнистой структурой (бобовые, твердые фрукты). | · Нежирное мясо; · Овощи, фрукты (желательно после термической обработки); · Крупы. |
| Стол № 1а | Назначается в первые дни обострения, при выраженном болевом синдроме. Задача – снизить рефлекторную возбудимость стенок желудка. | 1. Временно из рациона исключаются продукты, обладающие стимулирующим влиянием на ЖКТ. 2. Можно употреблять только жидкую или пюреобразную пищу. 3. Предпочтительные способы приготовления – варка, варка на пару. | · Супы-пюре; · При хорошей переносимости – цельное молоко. Сливки. |
| Стол № 1 | Рекомендован после стихания острого воспаления для скорейшей регенерации слизистой желудка, нормализации секреторной и моторной функций ЖКТ. | 1. Пища употребляется только в теплом виде (не горячем и не холодном). 2. Резко ограничивается клетчатка в рационе. | · Подсушенный хлеб; · Постное мясо, приготовленное на пару; · Рыба в виде паровых котлет, суфле; · Отварные овощи, крупы. |
| Стол 4 | Назначается при выраженном расстройстве кишечника. Цель диеты – нормализация работы ЖКТ.. | 1. Режим питания дробный, 5-6 раз в день. 2. Разрешенные продукты рекомендуется варить, в том числе на пару. 3. Пищу желательно употреблять в протертом или пюреобразном виде. | · Нежирное мясо; · Яичный белок (не более 1 в день); · Немного подсушенного хлеба; После налаживания режима питания большинство больных чувствуют себя лучше. Дополнительно лечебные мероприятия при АГ включают:
Четкое выполнение рекомендаций врача и высокая приверженность пациента терапии гарантируют отличные результаты: обострения атрофического гастрита будут возникать все реже, а риск осложнений станет минимальным. источник Желудок является важным органом пищеварительной системы. В нем выделяют кардиальный (начальный) и антральный (расположенный ближе к 12-перстной кишке) отделы, дно и тело. Гастритом антрального отдела называется хронически протекающее воспалительное заболевание слизистой, преимущественно инфекционной природы. Данная форма гастрита ассоциирована с хеликобактерной инфекцией. Несвоевременное лечение заболевания чревато развитием опасных осложнений (снижением массы тела, образованием язв и опухолей). Эта форма заболевания часто протекает скрыто со скудной симптоматикой. Болеют преимущественно взрослые люди. Гастрит — не приговор. Данное воспалительное заболевание при своевременной диагностике хорошо поддается лечению. При соблюдении всех врачебных рекомендаций (диеты и схемы приема лекарств) удается забыть про гастрит. Данное заболевание является разновидностью хронического гастрита группы B. На долю этой патологии приходится до 85% случаев всех воспалительных заболеваний желудка. При антральном гастрите может вовлекаться в процесс не только слизистый слой, но и подслизистая основа. Эта форма воспаления желудка нередко по своему течению напоминает язвенную болезнь. Наиболее часто наблюдаются следующие симптомы:
При атрофическом гастрите симптомы на ранних стадиях выражены слабо. Выделяют следующие формы заболевания:
При хроническом антральном гастрите нередко образуются поверхностные дефекты в виде эрозий. Что это такое, должен знать каждый гастроэнтеролог. Эрозии находятся в пределах слизистой, не достигая мышечного слоя. Эти изменения затрагивают и железистую ткань, что приводит к нарушению пищеварения. После заживления эрозий могут оставаться рубцы. При данной форме гастрита слизистая желудка часто атрофируется (истончается). Возможно снижение кислотности. Клинические признаки хронического умеренно выраженного антрального гастрита скудные. В фазу ремиссии они могут отсутствовать. Обострение хронического гастрита характеризуется дискомфортом, болью и диспепсией (нарушением пищеварения). При неатрофическом воспалении слизистая не истончается. Количество париетальных клеток может оставаться в пределах нормы. Иногда преобладают гиперпластические процессы, когда наблюдается усиленное деление клеток. Слизистая органа утолщается в некоторых участках. Образуются полипы (доброкачественные новообразования на ножке) и кисты (небольшие полости). Для атрофической формы заболевания характерны отек и воспаление слизистой без образования полипов и кист. В процесс вовлекаются ткани, расположенные в выходном участке желудка. Поверхностная форма протекает наиболее легко и характеризуется отеком слизистой. Это состояние является начальной стадией болезни и постепенно (на протяжении нескольких лет) приводит к более грубым изменениям в виде атрофии и эрозивного воспаления. Развитию заболевания способствуют:
При отсутствии осложнений лечение проводится в амбулаторных условиях. Непосредственно перед терапией требуется комплексное обследование. Для постановки правильного диагноза и исключения другой патологии (язвенной болезни, энтероколита опухолей, рака, панкреатита, холецистита, неспецифического язвенного колита и болезни Крона) понадобятся:
Лечением больных с антральным гастритом занимаются гастроэнтерологи и терапевты. Задачами терапии являются:
Комплексная терапия включает:
При данном заболевании могут назначаться следующие лекарства:
Средства народной медицины эффективны в сочетании с приемом лекарств и диетой. Они используются с разрешения лечащего врача (гастроэнтеролога). Применяются отвары и настои различных растений. В лечении гастрита широко применяется алоэ. Это растение оказывает следующее действие на организм:
Свежий сок алоэ используется при лечении хронического гастрита со сниженной кислотностью. Его рекомендуется принимать по 1 ч.л. перед приемом пищи. При гастрите пить сок алоэ необходимо в течение 1-2 месяцев. Возможно использование экстракта данного растения. Мята полевая (луговая) оказывает противовоспалительное, желчегонное и антисептическое действие. Она эффективна при изжоге, отрыжке, снижении аппетита и вздутии живота на фоне антрального гастрита. Для приготовления настоя понадобятся 2 ст.л. сухого растения и 500 мл кипятка. Настаивать смесь нужно в течение 1 часа. Настой принимают перед едой по полстакана 3 раза в день. Российская врач-терапевт советует больным, страдающим атрофическим гастритом, принимать различные травяные сборы и настои. В картофельном соке содержатся вещества, которые способствуют заживлению эрозий и язвочек, повышают аппетит, уменьшают изжогу и улучшают моторную функцию желудка. При лечении гастрита используется только свежевыжатый сок. Пить его рекомендуется за 30-40 минут до приема пищи по 1/3 стакана 3 раза в день. Осиновые почки оказывают обезболивающее и противовоспалительное действие. Они помогают устранить боль и восстановить поврежденную слизистую желудка. Для приготовления настоя понадобятся свежие почки осины и вода в соотношении 1:2. Полученную смесь процеживают и употребляют по 1 ч.л. 3 раза в день. Спиртовой настой принимать не рекомендуется ввиду негативного влияния на слизистую. При хроническом гастрите помогает травяной сбор на основе мяты, золототысячника и трехлистной вахты. Эти травы используются в случае атрофии слизистой, когда кислотность желудка снижается. Из них готовится настой, который нужно принимать по 3/4 стакана трижды в день перед едой. При повышенной кислотности используется сбор на основе тысячелистника, семян льна и ромашки. Ингредиенты берутся в равном количестве. Из них готовится настой, который нужно пить 4-5 раз в день по 1/3 стакана. При лечении атрофического гастрита, вызванного бактериями хеликобактер, можно использовать следующие средства: Часто используются корни лопуха и облепиховое масло. При атрофическом гастрите с эрозивным поражением слизистой полезен сбор на основе семян укропа, льна, девясила, аира, полыни, листьев земляники, пустырника, мелиссы и плодов шиповника. Из него готовится отвар. Входящие в его состав компоненты оказывают заживляющее действие и нормализуют выработку соляной кислоты. Важнейшим аспектом терапии антрального гастрита является диета (питание). В период обострения показан лечебный стол № 1б. Постепенно меню расширяют. Главными аспектами лечебного питания являются:
Характер питания при атрофии слизистой и при повышенной кислотности желудка имеет свои особенности. При атрофии, сопровождающейся снижением кислотности, в меню больных включаются продукты, способствующие образованию соляной кислоты (кисло-сладкие фрукты и ягоды, экстрактивные вещества, ароматные бульоны). Целью является усиление аппетита и раздражение обонятельных и вкусовых рецепторов. При гиперацидном гастрите продукты, стимулирующие образования соляной кислоты, исключаются из рациона.
При антральном гастрите разрешается употреблять нежирные рыбу и мясо, яйца всмятку, паровые котлеты, тефтели, пюре из моркови, картофеля и кабачков, крупы, молоко и кисломолочные продукты, сливочное и растительное масла, каши, постные супы и отварные овощи. Из напитков можно пить воду, муссы, кисели, отвар шиповника, отвар овса, рисовый отвар, минеральную воду (вне стадии обострения) и некрепкий чай. С целью профилактики антрального гастрита рекомендуется:
Специфическая профилактика гастрита не разработана. Чтобы предупредить осложнения (язву, рак), следует придерживаться схемы лечения заболевания. источник |