17 сентября 2018, 23:38 0 13,500
Кожа – главный индикатор здоровья внутренних органов и организма в целом. В первую очередь на коже отражается нарушение работы желудочно-кишечного тракта. Гастритом называют воспаление желудка, возникшее по различным причинам и проявившееся в разнообразной форме. Гастрит всегда сопровождается проблемными проявлениями на коже. Выражается в красных прыщах на теле, лице, угрях, сыпи. Проблемы с пищеварительным трактом, не вызывающие явных симптомов, протекают в скрытой хронической форме продолжительное время. Побочное явление, возникшее по причине нарушения функций желудка, ухудшает всасывание жиров, усвоения белков и минералов, усвоение витаминов. Кожа приобретает бледноватый оттенок, появляются прыщи.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
Наиболее выражено и быстро проявляется аллергический гастрит. Он возникает вследствие попадания аллергена в желудок. Моментально всасываясь в стенки желудка и проникая в кровь, аллерген вызывает проявления на коже. Появляется головокружение, тошнота, боль внизу живота. Особенно характерна для такого гастрита крапивница на коже живота. Воспаление желудка, только возникшее или уже в запущенной форме, может привести к внешним проявлениям в любом виде. Неполное усвоение пищи как следствие появления токсинов, обычно приводит к прыщам на подбородке.
Крапивница – кожное высыпание, характеризующееся зудом. Возникают прыщи размером от нескольких миллиметров до сантиметра. Имеют разовый или хронический характер, возможны в сочетании с отечностью Квинке. Чаще встречается у детей, нежели у взрослых. Как правило, на животе крапивница появляется благодаря аллергическому гастриту, который возникает, если в желудок попадает пища или химические вещества, имеющие в себе аллерген для конкретного организма.
Лекарственные препараты, вызывающие крапивницу:
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
- стрептомицин;
- группа сульфаниламидов;
- пенициллины;
- нестероидные противовоспалительные средства.
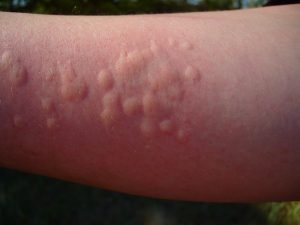
Следует помнить, что прием лекарств вызывает побочные эффекты и спустя несколько дней после прекращения их употребления. Пенициллин может спровоцировать крапивницу на протяжении 14 дней после приема. Пищевые аллергенные продукты:
Красная рыба, мед, шоколад, цитрусы способны вызвать выброс гистамина. Провоцируется реакция, схожая с аллергической. Эти продукты псевдоаллергенны и не запускают аллергический процесс. Такая форма крапивницы возникает в сочетании с заболеванием желудочно-кишечного тракта.
Волдыри, что возникли вследствие нарушения работы желудка, не поддаются местному лечению. Можно добиться только кратковременного улучшения. Происходит работа с симптомом, а первопричина остается нетронутой. Главный признак гастрита – высыпания на животе (крапивница). Вторичные симптомы – прыщи на лице, спине, плечах, сухость во рту, тошнота.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
Положительный долгосрочный результат показывает только борьба с причиной возникновения внешних проявлений неправильной работы организма. Если у вас неподдающиеся местному лечению сыпи или прыщи, в первую очередь нужно провести медицинское обследование пищеварительной системы. При постановке диагноза “гастрит” назначается диета. Исключаются из употребления острые, сладкие и жирные продукты питания. Рекомендуется рацион из овощей, содержащих витамин А, цинк и омега-кислоты, нужно ограничить себя в употреблении кофе, отказаться от курения и употребления алкоголя. Иногда необходимо лечение лекарствами при хронической и острой форме гастрита. Средства назначает врач.
Посещение дерматолога не стоит игнорировать, местное лечение вместе с устранением главной причины ускорит процесс оздоровления кожи. Регулярное обследование поможет избежать повторное возникновение заболевания и преобразование в хроническую форму. Здоровое, сбалансированное питание, полноценное употребление витаминов предотвращают возникновение заболеваний.
источник
Добрый день. Скажите, пожалуйста, у меня на теле появились пятна как от чесотки. это началось у меня недели 2 назад. чешется все, расцарапала все. но если это чесотка, почему в межпальцах руки, ноги, подмышкой, между ног нет сыпи? есть много на спине, груди. на животе, и чуть на ляжках. Чем лечить? Может возьму средство спрегаль и нафышкаю все тело и пройдет? кому обратиться может? услуга платная? сколько стоит, если платно? Анонимно можно? спасибо.
Сыпь на коже вызывают сотни различных заболеваний. Собственно, любой токсический, аллергический, инфекционный процесс в организме может сопровождаться сыпью.
Врач должен определить распространённость, расположение элементов сыпи, очерёдность их возникновения, наличие или отсутствие инфекции, сосудистые реакции и многое другое.
Сыпь является проявлением аллергических процессов (нейродермиты, топический и атопический дерматит, экзема и пр.), аутоиммунных реакций при системных заболеваниях соединительной ткани (системная красная волчанка и т.п.), симптомом кожных заболеваний – лишая, псориаза, дерматитов.
Самостоятельно пытаться определить диагноз и лечить кожные проявления заболевания не стоит. Обратитесь в дерматологический диспансер по месту жительства.
При вирусных патологиях процесс стихает сам (корь, ветряная оспа). Если же причиной является бактериальная инфекция, что бывает, например, при пиодермии, кори, рожистом воспалении – назначаются антибиотики.
Если высыпания относительно равномерно распределяются по телу, то проблема может быть обусловлена аллергическими реакциями, например – аллергией на некоторые пищевые продукты или бытовую химию.
При подозрениях такого рода, врач назначает аппликационные (кожные) пробы. В результате полученных данных удаётся найти причину аллергических реакций. После этого вещество (или продукт питания) должно быть устранено из окружения больного. Для смягчения воспалительных проявлений назначают антигистаминные препараты (общего действия и местные, в виде гелей), например Цетрин. Если высыпания занимают обширную поверхность и протекают с выраженным воспалительным компонентом, назначаются гормональные крема или мази (самостоятельно их применять нельзя).
Для снижения воспаления назначаются противовоспалительные препараты – диклофенак, нимесулид и т.п.
На период лечения активной фазы заболевания может быть показан постельный режим и обильное питьё (это снижает токсический компонент воспалительного процесса).
Далее я укажу несколько возможных причин вашего состояния.
Если ваше состояние возникло на фоне сильного стресса – это может свидетельствовать о нейродермите. Процесс сопровождается сильным зудом, причём интенсивность этого зуда напрямую связана с эмоциональным фоном. Расчёсы при нейродермите настолько выраженные, что достаточно часто инфицируются.
Признаком нейродермита служит достаточно любопытный симптом – чешется только там, куда можно достать рукой. Заболевание может стать хроническим.
В этом случае – сыпь может циркулировать по телу, будут появляться всё новые и новые участки расчёсов. Стартует процесс, как правило, в сочетании с аллергическим компонентом, поэтому кожные пробы и в этом случае будут кстати.
Если это состояние не лечить, оно периодически будет возвращаться даже при полном удалении аллергена.
Уточните, на всякий случай, у родителей – болели ли вы ветрянкой в детстве. Если нет, то существует достаточно высокая вероятность того, что у вас ветряная оспа. Заболевание вирусное, может протекать с достаточно серьёзными осложнениями (менингит, пиодермия и пр.).
Зуд в данном случае может быть достаточно выраженным. О том, что это герпетическая инфекция (ветрянка – это одна из разновидностей герпеса), вы узнаете по формирующимся пузырькам с прозрачной жидкостью внутри.
Ветрянка у взрослых лечится только под наблюдением врача, поскольку более чем в 40% случаев это состояние чревато осложнениями.
Инфекционный процесс, возникающий из-за резкого снижения иммунитета. Пиодермия может быть вызвана стрептококками, стафилококками и целым рядом других групп бактерий. Приводит к более массивным гнойным осложнениям (фурункулёз, карбункулы, флегмоны кожи и пр.), требующих госпитализации и, в ряде случаев, хирургического вмешательства.
При гастритах, гастродуоденитах, колитах и прочих воспалительных процессах в просвет кишечника попадает (и всасывается) достаточно много токсических веществ. Организм человека устроен таким образом, что существенная часть этих токсинов накапливается в подкожной жировой клетчатке. Это вызывает сильный зуд и кожные высыпания.
Особенность данной ситуации состоит в том, что без лечения основного заболевания терапия сыпи будет неэффективной. Дерматолог в таких случаях рекомендует консультацию гастроэнтеролога, диету и поиск аллергена в продуктах питания.
Вне зависимости от причин, вызвавших зуд и сыпь, вам будет показана диета. Абсолютно точно установлено, что эта мера смягчает кожные проявления любого патологического процесса.
Исключаются жареные, копчёные, маринованные, консервированные продукты. Ограничивается сладкое и мучное (особенно сдоба).
Рекомендуется исключить сою, горох, фасоль, бобы, грибы и прочие сложные для организма белки. Нельзя употреблять жирные сорта мяса и рыбы, а также бульоны на основе этих продуктов.
Итак, вам необходимо сделать следующее:
- Обратитесь в дерматологический диспансер по месту жительства. Не переживайте – вы там сыпью никого не смутите (поверьте как врачу);
- Перестаньте нервничать, можете уже сейчас принимать лёгкие седативные препараты (валериану, например);
- Постарайтесь изменить характер питания, опираясь на вышеописанные принципы.
Бактерия хеликобактер пилори, которая может быть выявлена в анализах, говорит о проблемах с внутренними органами, а заодно и является одной из причин появления прыщей на коже. Рассмотрим сегодня в статье вероятность того, что и прыщи и наличие этой бактерии взаимосвязаны.
Начнем наш разговор с неумолимой статистики, которая говорит о том, что инфицирование данной бактерией в развивающихся странах достигает отметки в 96% от всего населения. В развитых странах этот показатель уже на порядок ниже, и составляет до 60%. Такие высокие показатели достаточно легко объясняются, ведь передается бактерия через контактно-бытовой путь.
Таким образом, Хеликобактер может быть передан через любой предмет быта, начиная от полотенца и заканчивая совместным использованием 
Определенная часть бактерий может находиться в слюне носителя, поэтому врачи не исключают заражение орально, то есть в результате поцелуя, или через недостаточно стерильные медицинские инструменты. Последнее чаще всего относится к области стоматологии.
О том, что бактерия проникла в организм, и произошло заражение хеликобактером, могут говорить самые обычные признаки и симптомы гастрита или так называемой функциональной диспепсии.
Все эти симптомы достаточно хорошо знакомы практически каждому человеку. Перечислим их:
- периодические боли в желудке, которые возникают внезапно и также внезапно могут исчезать.
- Тяжесть в желудке и тошнота после приема пищи,
- метеоризм, скопление газов в желудке,
- нарушения дефекации, это могут быть или запоры или наоборот сильнейшая диарея.
Ничего страшного в заражении этой бактерией нет, достаточно просто своевременно обратиться за медицинской помощью и не дать болезни уйти в прогрессию. 
Кроме того, сама бактерия может длительное время существовать в организме человека, при этом совершенно не подавая признаков. Активизация заболевания происходит при определенных условиях.
Что интересно, несмотря на то, что многие врачи видят связь между хеликобактером пилори и прыщами на теле и лице, так до сих пор и нет ни одного клинического исследования, которое бы подтверждало эту взаимосвязь.
Отдельно можно сдать анализы на гормоны при прыщах. чтобы сузить круг причин высыпания.
Хеликобактер пилори была обнаружена и описана в 1983 году, и в 2005 году клинически было доказано, что именно эта бактерия ответственная за начало язвенной болезни и гастрита, причем о последнем заболевании стоит говорить, как о хроническом виде.
А, как известно, проблемы с системой ЖКТ часто становятся причиной высыпания на лице и теле прыщей, причем иногда это доходит до акне, что представляется уже осложненным угревым высыпанием, это могут быть гнойные прыщи на подбородке. на лбу, по всему телу.
Кроме того, эта бактерия ослабевает иммунитет и является причиной того, что человек может заболеть и другими заболеваниями. Медики подсчитали, что бактерия способствует развитию в организме человека более чем 120 различных заболеваний. Отобразим наиболее известные и опасные заболевания:
- Рак желудка.
- Псориаз.
- Нейродермит.
- Лишай.
- Астма.
- Болезнь Паркинсона и Альмцгеймера.
Как видно из списка, особенно предрасполагает бактерия к болезням, которые проявляются в виде поражения кожного покрова.
Кстати, о лишае можно подробно узнать у нас на сайте, все-таки это заболевание достаточно распространено и часто поражает именно детей. Что касается ребенка, то бактерия, попадая в детский организм, способна приводить к задержке роста и развития и к образованию акне.
Есть ли точная и полная взаимосвязь между бактерией и появлением прыщей? Одного мнения среди врачей нет и мнения часто расходятся диаметрально противоположно.
Начнем с того, что часть врачей уверены, что если и есть взаимосвязь, то хеликобактер пилори связана исключительно с 
Проблема состоит в том, что при неверном диагнозе лечение хеликобактер пилори и прыщей может привести к обратному эффекту, и кожные вымывания только увеличат площадь поражения на коже, а гнойные прыщи на теле могут охватывать все новые локации.
При подозрении на хеликобактер пилори рекомендовано провести иммуноферментный анализ на антитела. Этот вид исследования с высокой точностью покажет, есть ли проблема, или причина желудочных болей и тошноты кроется в другом.
Прыщи от сладкого на лице: могут ли появиться и как избавиться
Как лечить прыщи на лице и что они означают
Прыщи на лице: быстро избавляемся в домашних условиях
Прыщи на лице у грудничка: фото прыщиков у новорожденных
Наши дерматологи весьма часто рекомендуют пациентам искать причину кожных проблем в желудке. Типовая ситуация – приходит на прием молодой человек весь в угрях и говорит: Живот меня не беспокоит, но дерматолог велел искать причину прыщей в желудке . И вот что мне с ним делать, непонятно — показаний для обследования желудка нет, а объяснять некомпетентность дерматолога как-то неловко.
На самом деле я не отрицаю связь ряда кожных проблем с внутренними органами. В человеке действительно все едино: человек — монокристалл. Но нет данных о том, что угревая болезнь связана с желудком или может быть излечена через желудок.
Есть кожные проявления болезней почек, печени, надпочечников, щитовидной железы и т.д. И дерматолог вправе их заподозрить и направить к профильному специалисту. Но направление должно быть обоснованным и предметным, дерматолог должен объяснить, что он предполагает и для чего направляет к другому специалисту. Например, видит дерматолог герпетиформный дерматит Дюринга – направляет к гастроэнтерологу обследоваться на целиакию и правильно делает! Видит микседему, отправляет к эндокринологу — молодец!
А отфутболивание без внятной мотивации вызывает недоумие.
Дерматолог не может понять причину высыпаний, не может помочь — отправляет желудок обследовать. Почему именно желудок? Почему не прямую кишку или пяточную кость? Потому что традиция такая – удобная и привычная!
При необоснованном обследовании внутренностей по поводу прыщей начинается набивший оскомину гипердиагностический шабаш. На ФЭГДС всегда и у всех будет описан гастрит, хотя хронический гастрит — сугубо гистологический диагноз.
На УЗИ в желчном пузыре будет загиб пузыря и признаки бескаменного холецистита (последний казуистика, он практически не встречается на практике, а в наших пенатах его лепят всем подряд). В печени на УЗИ будут диффузные изменения, в поджелудочной повышенная эхогенность, а почки будут забиты песком.
Результат необоснованно назначенного серологического теста на Хеликобактер будет наверняка положительным, ибо он положителен у большинства здоровых людей. И дальше эту гипердиагностическую картинку можно лечить до бесконечности.
Никогда эндоскопист не увидит при ФЭГДС норму, никогда в почках не исчезнет песок . И возвращаться к дерматологу с этим букетом бессмысленно. Дерматолог скажет: Мил человек, да у тебя ж песок в почках, гастрит и холецистит! Ты сначала песок из почек выведи! Не может быть чистой кожа, когда почки песком забиты! На самом деле, песок этот вывести невозможно, потому что нет в почках песка – это фантазии УЗИстов!
Уважаемые пациенты! Диагностическое обследование делается по показаниям. Неясная дерматологу аллергическая сыпь – не повод лезть в желудок с ФЭГДС. Угри не повод делать тест на Хеликобактер. УЗИ внутренностей не даст возможность познать природу прыща на кончике носа. Анализ на дисбактериоз — совершенно бессмысленное действие при любых обстоятельствах.
Еще немного по Хеликобактеру. Есть международный согласительный документ, в котором подробно и аргументированно расписаны показания к тесту на Хеликобактер – Маастрихт 4. Вот этот консенсус — Management of Helicobacter pylori infection—the Maastricht IV/ Florence Consensus Report .
Строгие показания к истреблению Хеликобактора неизменны со времен Маастрихта 2 и 3:
- Язвенная болезнь двенадцатиперстной кишки/язвенная болезнь желудка (в обострении или в ремиссии, включая осложненную язвенную болезнь).
- MALT-лимфома желудка.
- Атрофический гастрит.
- Состояние после резекции желудка по поводу рака.
- Пациенты, ближайшие родственники больных раком желудка.
Надо искать Хеликобактер тогда, при его выявлении будет показанием к его истреблению.
Дерматологических показаний к уничтожению Хеликобактера нет. Есть предельно простой алгоритм, позволяющий определить потребность в любом анализе или тесте. Врач должен задать себе два вопроса:
- Что будет при положительном результате анализа?
- Что будет при отрицательном результате анализа?
Если ответы совпадут – анализ не нужен. Ответы совпадают, когда они оба: НИЧЕГО!
Не стесняйтесь задать эти вопросы врачу. Врач обязан объяснить значение и осмысленность назначаемых процедур, обследований и консультаций!
источник
Симптомы острого гастрита могут различаться по причине индивидуальных особенностей человеческого организма и его реакции на патогенные обстоятельства. Но, как правило, первые клинические признаки возникают уже спустя 5-12 часов после воздействия агента-провокатора. Наибольшую выраженность при этом приобретают диспепсические явления: дискомфорт, тяжесть, боль в подложечной (эпигастральной) области, подташнивание, рвотные позывы, часто заканчивающие выходом съеденной пищи вместе с желчью и слизью, повышенное слюноотделение, отрыжка с нейтральным или неприятным запахом (в зависимости от характера патологического состояния).
Если развитие острого гастрита было вызвано пищевым отравлением, то симптоматика дополняется присутствием таких признаков, как учащенное опорожнение кишечника с жидкими каловыми массами, избыточное газообразование, увеличение температуры тела. В случае непереносимости каких-либо продуктов помимо диспепсии наблюдаются симптомы дерматита – заметное покраснение дермы (эритема), зуд, отечность, кожные высыпания.
При остром эрозивном гастрите обильная рвота остатками пищи может сочетаться с примесью крови, что считается главным признаком желудочного кровотечения. По этой же причине (то есть из-за кровоточащих эрозий) цвет кала становится черным. Боль описывается больными, как режущая, схваткообразная, усиливающаяся после приема пищи.
Набор симптомов фибринозной формы гастрита во многом совпадает с симптоматикой обычного (катарального) воспаления желудка. Но в некоторых случаях кроме слюнотечения, тошноты, отрыжки и прочих расстройств пищеварительной системы могут отмечаться ощущение озноба, нарушение координации, головные боли на фоне общей слабости.
Признаки флегмонозного типа обычно развиваются внезапно. Заболевшего лихорадит, тошнит, рвет (нередко рвотная масса содержит гнойный экссудат). Наблюдаются сильнейшие рези в верхних отделах живота и прогрессирующее ухудшение состояния в целом. Возможно заметное учащение или, напротив, урежение пульсовых волн, а также присутствие постоянного чувства жажды вследствие обезвоживания организма.
Так как клинические симптомы острого протекания болезни идентичны симптоматике многих других заболеваний, например, холециститу, панкреатиту, обострению аппендицита, язве желудка, перитониту и даже инфаркту миокарда, дифференциальная диагностика несколько затруднительна. Поэтому для определения гастрита специалисты проводят следующие исследования:
- эндоскопическое;
- лабораторное (анализы мочи, кала, крови, желудочного сока);
- ультразвуковое;
- рентгеновское.
Также гастроэнтерологи в ходе изучения патологии учитывают не только ее проявления, но и лекарственный, пищевой анамнез, наличие сопутствующей болезни.
Лечение острой формы болезни напрямую зависит от характера и распространенности воспалительного процесса. В случае катарального гастрита необходимо вызвать рвоту с целью устранения из желудочно-кишечного тракта вредоносного агента, но перед этим человек должен выпить не менее 2-х стаканов теплой чистой воды. Иногда пациенту может назначаться промывание желудка.
Лечение гастрита острого типа на основе медицинских препаратов (опять же, исходя от сложности воспаления) предполагает прием:
- антацидных средств, нейтрализующих соляную кислоту в пищеварительном соке (Гастал, Фосфалюгель, Маалокс);
- ингибиторов протонового насоса (Омепразол);
- гастропротекторов – лекарств, защищающих слизистую оболочку от различных раздражающих веществ (Викаир, Де-нол);
- препаратов, обладающих противосекреторным действием (Фамотидин, Циметидин, Ранитидин);
- прокинетиков, стимулирующих моторику системы пищеварения (Реглан, Церукал, Церуглан, Мотилиум).
При острых бактериальных гастритах, как правило, используются антибиотики (Цефалексин, Неомицин, Тетрациклин, Левомицетин, Ампициллин) в дозах, устанавливающихся врачом. Для снятия приступа боли назначаются спазмолитики (Папаверин, Платифиллин, Атропин).
При флегмонозной форме заболевания лечение может осуществляться исключительно оперативным путем: с помощью гастротомии (операции вскрытия просвета желудка), резекции (частичного) или гастрэктомии (полного удаления полого органа с наложением пищеводно-кишечного соустья), пункционного (чрескожного) дренирования гнойного очага. Немаловажную роль в терапии любого вида воспаления играет диета.
Многие лекарственные препараты имеют возрастные ограничения потому, как чрезмерно токсичны для детского организма. В связи с этим терапия острого гастрита у ребенка несколько отличается от лечения взрослого.
Так, например, обильную рвоту принято устранять однократным назначением Аминазина. Токсикоинфекционные агенты можно выводить с помощью Оксациллина, Гентамицина, Цепорина. В случае большой потери жидкости в организме показан физраствор Рингера внутривенно. Обязательно соблюдение постельного режима, а также голодная диета в первые 8-10 часов после проявления симптомов гастрита.
Своевременно начатое и грамотное лечение воспаления желудка обуславливает благоприятный прогноз для больного. Однако повторное развитие патологии способно привести к преобразованию острой формы в хроническую. При коррозивном и флегмонозном гастрите не исключается возможность летального исхода по причине перитонита и сепсиса брюшной полости.
Чтобы избежать подобного, разумнее помнить о комплексе предупреждающих мероприятий, связанных с ведением здорового образа жизни и отказом от вредных привычек. Профилактика гастрита также предусматривает соблюдение гигиены питания (проверку доброкачественности и правильное хранение продуктов, обработка их при приготовлении, чистоту кухонных принадлежностей) и его грамотную организацию (исключение переедания, полноценность рациона, регулярность употребления пищи). Использование лекарственных средств должно основываться на обязательном контроле: количество приемов в сутки и дозирование осуществляется строго по указу врача или по инструкции.
Диета при любом желудочно-кишечном заболевании является основополагающей частью лечебного процесса. Так, в острую фазу гастрита допускается употребление пищи в протертом/жидком виде с достаточным содержанием жиров и белка. Использование углеводов, напротив, должно быть ограниченным, а продукты, богатые клетчаткой, и вовсе исключены из рациона. Обязателен отказ от соленых, острых, жареных, кислых блюд, копченостей, консервов, маринадов, приправ, яиц вкрутую, изделий из сдобного или слоеного теста. Выбор рыбы и мяса должен падать на нежирные сорта. При проблемах с желудком нельзя пить алкогольные напитки, газированные, квас, кофе, крепкий чай.
На основании этого примерное меню диеты на день может быть следующим:
- 1-й завтрак – паровой рисовый пудинг, яйцо всмятку, чай с молоком;
- 2-й завтрак – нежирный творог, отвар шиповника;
- обед – суп на мясном бульоне с протертым картофелем, биточки на пару с вермишелью, компот из сухофруктов;
- полдник – желе из некислых ягод;
- ужин – картофельное пюре на воде, отварная морская рыба, подсушенный кусочек белого хлеба, кисель из черники или чай;
- на ночь – стакан молока или обезжиренного кефира.
Острую фазу гастрита у детей и взрослых можно лечить нетрадиционно только с одобрения рецепта доктором, и если степень тяжести заболевания не вызывает смертельную угрозу.
1. При воспалении желудка, сопровождающемся пониженной кислотностью, эффективно средство из сока алоэ и меда, взятых в равных долях. Принимать его следует каждый день по 1 столовой ложке до еды.
2. При гастрите с повышенной кислотностью хорошо помогает свежевыжатый сок картофеля, употребление которого (по ¾ стакана утром) также целесообразно для профилактики обострения.
3. От неприятных симптомов патологии желудочно-кишечного тракта можно избавиться с помощью облепихи: 3 столовые ложки растения заливаются 300 мл воды и кипятятся в течение 5 минут. Жидкость пьют вместо чая, добавив немного меда для улучшения вкусовых ощущений и усиления полезных свойств.
- при проявлении острого течения гастрита важно первым делом отказаться от еды (на время) с целью обеспечения слизистой желудка покоя;
- прием пищи должен быть частым, небольшими порциями; процесс пережевывания – тщательным и неспешным; температура блюд – комфортной для пищеварительной системы;
- стоит отказаться не только от такой пагубной привычки, как злоупотребление алкоголя, но и от курения сигарет;
- не рекомендуется ношение стягивающей живот одежды.
Самым популярным медикаментом остается на протяжении долгого времени Де Нол. В этих таблетках содержится главный компонент, который обладает комплексный воздействием.
Де Нол 240 мг – это необходимая суточная доза при нарушении работы желудочно-кишечного тракта. Этот препарат является современным аналогом лекарственных препаратов, которые были известны еще в 15 веке.
Ими лечили разные заболевания, начиная с проблемы с органами пищеварения и заканчивая венерологическими заболеваниями.
Международное название этого препарата – это Висмута Трикалия Дицитрат.
Таблетки округлые, в пленочной оболочке. Белого цвета с кремовым оттенком. На одной стороне имеет графический рисунок в виде квадрата, края которого закругленные.
Запах нейтральный, иногда очень отдаленно напоминает аммиак.
Главное действующее вещество для лечения язвы желудка называют висмут трикалия дицитрата. Дополнительно в лекарстве находится кукурузный крахмал, стеарат, магний, полакрилиновый калий, макрогол, повидон.
Таблетки расфасованы в блистеры по восемь штук. В одной упаковке может находиться от 7 до 14 блистеров.
Большинство пользователей отмечают положительный результат при лечении гастрита, язвы желудка или двенадцатиперстной кишки.
Но есть также и побочный эффект. Он заключается в токсичности висмута. Необходимо соблюдать дозировку для того, чтобы вылечить заболевание полностью и не навредить своему организму.
В одной таблетке содержится 120 мг висмута оксида.
Де Нол относят к лекарствам, в которых содержится один главный ингредиент, но действие от него множественное на разные области организма. Висмут субцитрат относят к комплексной соли.
Одним из главных действий считается антибактериальный эффект. Например, это необходимо для лечения и устранения бактерии Хеликобактер Пилори.
Оно напрямую соединяется с оболочкой бактерии и угнетает ферментную систему.
В следствие этого бактерия обездвиживается и прекращает повреждать стенку желудочно-кишечного тракта, а вот коллоидная форма лекарственного препарата способна проникнуть в эпиталиальный слой, ямки и даже во внутрь клеток, при этом устраняя болезнетворные бактерии.
Есть определенная схожесть этого препарата вместе с антибиотиком, но разница заключается в том что не происходит формирование Де Нолом бактериальных штаммов.
Также он помогает предотвратить появление новых бактерий или видоизменения старых.
Лекарственный препарат способен действовать как адсорбент, помогает связывать желчные кислоты и устраняет желудочные ферменты. Происходит увеличение количество слизи, а также защищающей желудок.
- Усиление защитных свойств организма в слизистой желудка. Препарат способен простимулировать синтез специфического фактора, который считается ответственным за выработку слизи в желудочно-кишечном тракте.
- Биокарбонат способен уменьшить действие соляной кислоты при гастрите с повышенной кислотностью.
- Улучшение кровообращения по кровеносным сосудам, вследствие чего ускоряются обменные процессы на клеточном уровне. Это приводит к быстрому восстановлению тканей при наличии эрозий или язвенных повреждений.
- Уменьшается выработка такого фермента как пептин, что в свою очередь приводит к уменьшению повреждения слизистой.
- Появляется защитная пленка, которая помогает осаждать хелаты и белки. Они способны покрывать защитным слоем поврежденную слизистую. За счет этого ускоряется процесс заживления слизистой.
Де Нол от чего необходимо принимать? При следующих заболеваниях рекомендовано принимать этот препарат.
- При остром гастрите, гастродуодените, хроническом гастрите. Все эти три заболевания указывают на наличие воспалительного процесса в слизистой желудка и двенадцатиперстной кишки.
- Синдром раздраженного кишечника. Частыми симптомами этого заболевания являются понос, болезненные ощущения, вздутие, дискомфорт, понос и запоры.
- Функциональная диспепсия. Болезненные ощущения повторяются или постоянны на протяжении 3 месяцев. При этом органические поражения внутренних органов не наблюдаются.
Де Нол помогает ускорить регенерацию клеток желудка, а также восстановить кровообращение на клеточном уровне.
В большинстве случаев препарат переносится организмом идеально, но вполне возможно побочное действие:
- Аллергическая реакция. Может также появиться высыпания на коже.
- Продолжительное употребление этого препарата может привести к возникновению вегето-сосудистой дистонии, энцефалопатии, а также нарушению функционирования головного мозга.
- Рвота, запоры, тошнота, головокружение. Кал и язык становится темного цвета.
При долгом лечении, употреблении даже однократно количества лекарство, которое превышает в 10 раз допустимую норму, могут возникнуть побочные реакции.
Также перенасыщение организма этим лекарством возможно при употреблении лекарства большие дозы.
В таком случае появляются такие симптомы, как вздутие живота, нарушение работы почек, десна становятся черного цвета, появляется тошнота, рвота, понос.
В особо тяжелых случаях может развиться почечная недостаточность. Симптомы этого нарушения следующие: рвота, тошнота, бессонница, повышение давления, повышенная утомляемость.
При более запущенных стадиях может появляться проблемы с мочеиспусканием, наличие капелек крови. Но при своевременном лечении последствия передозировки могут быть устранены.
В особо тяжелых случаях необходима экстренная госпитализация или даже очищение клеток крови.
Де Нол инструкция для приема таблеток рекомендует при наличии заболеваний желудочно-кишечного тракта, при чем разной интенсивности.
Особо положительный результат наблюдается, если причиной возникновения является наличие бактерии Хеликобактер Пилори.
Но иногда причиной могут стать такие микробы, как сальмонелла, возбудитель холеры, ротавирусы, кишечная палочка.
При регулярном приеме препаратов организм способен противостоять и другим разрущающим факторам, таким как употребление алкогольных напитков или лекарственных препаратов.
В некоторых случаях необходимо принимать при язве, которая возникла на фоне стресса, мукозитах, диарее инфекционного происхождения, а также при диспепсии и постинфекционном синдроме раздраженного кишечника.
Де Нол необходимо принимать согласно инструкции. В ней указано дозировку и режим лечения, при чем для разных возрастных групп. В период от 4 до 8 лет количество препарата рассчитывают на массу тела.
Для подростков суточная норма составляет 4 таблетки в день или 2 раза в день по 2 таблетки, то есть максимальная доза составляет 240 мг вещества.
Лучшим вариантом будет употребление таблеток до приема пищи. Курс лечения в большинстве случаев зависит от степени запущенности, в основном он составляет от одного до двух месяцев.
Единственным существенным ограничением при употреблении этого препарата является его цена. В сутки необходимо употреблять не менее четырех таблеток, а на блистере находится всего 8.
В упаковке находится приблизительно 7 блистеров. Схема указывает на то, что необходимо принять от 2 до 4 упаковок, а это существенно может отразиться на кошельке.
Это является единственным негативным моментом при назначении этого лекарства.
- Де Нол необходимо употреблять не более чем два месяца.
- Принимать препарат необходимо за 30 минут до приема пищи. При употреблении лекарства во время еды действие препарата существенно снижается. За один прием необходимо принимать одну таблетку, то есть 120 мг вещества или 2 таблетки, то есть 240 мг.
- Побочным эффектом от употребления этого лекарства может стать появление черного цвета языка и кала.
- Необходимо следить за тем, чтобы суточный прием лекарства не был больше необходимого.
- Категорически запрещено принимать алкогольные напитки.
- Де Нол при беременности применять категорически запрещено, точно также как и при лактации. Это связано с тем, что он способен вызывать генетические изменения, аномалии и пороки.
При кормлении препарат способен проникнуть в организм младенца или еще не рожденного ребенка может постепенно привести к нарушению работы нервной системы и почек.
Принимать лекарство Де Нол необходимо, если изначальная схема лечения антибиотиками оказалась мало эффективной. Это помогает победить бактерию Хеликобактер Пилори практически в 100 процентах случаев.
Результаты обследований показали, что данное лекарство лучше всего употреблять вместе с антибактериальными препаратами для того, чтобы результат был в более быстрые сроки.
Если нарушения функционирования желудочно-кишечного тракта очень серьезные, то необходимо дополнительно принимать также препараты для понижения уровня кислотности.
Беременность и время лактации
Де Нол запрещено употреблять в это время. Особенно опасно принимать в первые 2 месяца.
Если необходимо принимать препараты, в основе которых есть висмут на протяжении долгого времени, то желательно принимать и аналоги. Это необходимо сделать, чтобы избежать привыкания.
Также Де Нол стоит достаточно дорого, чего нельзя сказать о его аналогах. Например, подойдут такие аналоги как Ветрисол, Викаир, Трибимол. Гастро Норм.
Особенно часто на медицинских Форумах встречается такое лекарство как Гастро Норм. Цена этого препарата в несколько раз меньше, чем Де Нол.
Единственным минусом является то, что найти этот препарат достаточно тяжело.
Новобисмол также является аналогом Де Нола, Изготавливается он в России. Препарат достаточно чувствительный к уровню кислотности в организме и принимать его не желательно вместе с антрацидами.
Также необходимо будет пересмотреть свой привычный стол. В него не должны входить молочные продукты и фрукты.
Де Нол имеет большее количество поклонников, так как он активен в независимости от уровня кислотности. Эти аналоги имеют меньшую цену, но не менее эффективны.
Беременность является ограничением для употребления этого препарата. Детям можно принимать, уже начиная с трехлетнего возраста. В зависимости от веса ребенку необходимо давать одного до двух таблеток.
Это можно сделать за один прием, или разделить на два. Курс лечения должен составлять от 30 до 60 дней.
Как принимать при наличии бактерии Хеликобактер Пилори
Де Нол хорошо накапливается в клетках и борется с бактерией Хеликобактер Пилори.
Частое употребление антибактериальных препаратов приводит к тому, что организм человека перестает реагировать на антибиотики со штаммами бактерии Хеликобактер Пилори.
Именно использование данного препарата помогает очистить организм от не нужных микроорганизмов.
Не смотря на то, что Де Нол применяют как противомикробное средство, он не относится к антибиотикам, поэтому нет от этого лекарства такого побочного действия как уничтожение микрофлоры желудочно-кишечного тракта.
Применение лекарства для устранения бактерии Хеликобактер Пилори помогает справиться с ней в более короткие сроки и даже в большинстве случаев полностью избавиться от этого заболевания.
Дополнительно происходит защита слизистой желудка от дальнейшего повреждения. Выделяется гораздо большее количество слизи, которая и становится необходимой защитой.
Это связано с тем, что Де Нол, попадая в желудок превращается в коллоидный раствор.
Они формируют защитную пленку, что помогает ускорить заживление язвочек на стенке желудка и препятствует формированию рубца. Это является хорошей профилактикой для повторного возникновения заболевания.
Если принимать Де Нол с антибиотиками, то это приводит к тому что последние гораздо хуже всасываются в кровь.
Он может стать менее эффективным, если его соединить вместе с другими лекарственными препаратами, а также пищей и напитками.
Не рекомендовано принимать препараты во время еды.
- Беременность.
- Период кормления.
- Индивидуальная непереносимость определенных ингредиентов таблеток.
- Хроническая или острая почечная недостаточность.
- Детям младше четырех лет.
Рекомендовано употреблять таблетки не более 2 месяцев. Принимать необходимо за сутки не более 4 таблеток взрослым и двух таблеток для детей.
Также важно исключить другие препараты, главным веществом в которых также является висмут.
В противном случае может развиваться интенсивно побочные действия в виде вегето-сосудистой дистонии или почечной недостаточности.
Иногда встречается также такая реакция, что кал и язык окрашиваются в черный цвет. Также желательно временно исключить алкогольные напитки.
Влияние на управление механизмами и вождения автомобилем обнаружено не было.
Де Нол в аптеке продается без рецепта.
Патологии органов пищеварительной системы, в том числе воспаление поджелудочной железы, затрагивают практически весь организм человека. Распознать дисфункции и воспаление поджелудочной железы можно по различным симптомам, один из них – характерные высыпания на коже. В медицине подобное побочное явление называется синдромом Тужилина, подробнее о причинах его возникновения и методах лечения ниже.
Синдром или симптом Тужилина – это образование на теле пациента так называемых «красных капелек». Пятнышки красноватого оттенка – проявления сосудистой аневризмы. Так мелкие капилляры на животе и груди реагируют на воспаление поджелудочной железы. По интенсивности их окраса и количеству определяют стадию и форму болезни. Если воспалительный процесс обостряется, пятна Тужилина становятся ярче, а их количество увеличивается. В стадии ремиссии, когда воспаление затухает, кожные высыпания уменьшаются и могут полностью исчезнуть.
Красные точки при панкреатите – это сосудистые аневризмы. Характерные особенности подобных высыпаний, позволяющие дифференцировать их от проявлений патологий других органов:
- При нажатии «капельки» не вызывают болезненных ощущений, но при тяжелой форме панкреатита могут зудеть и причинять дискомфорт.
- Имеют округлую форму, бывают разных диаметров и размеров, заметно выступают над поверхностью кожи или могут быть почти плоскими.
- Сыпь при панкреатите обычно появляется на животе, груди или спине, реже характерные признаки неполадок с поджелудочной железой обнаруживаются на лице или конечностях.
Информация! Красные каплевидные высыпания появляются у здоровых людей после злоупотребления жирной, острой, соленой пищей, алкоголем. Это сигнал организма: поджелудочная железа перегружена, она страдает.
Кожа при панкреатите покрывается пятнышками Тужилина чаще всего в случаях, когда панкреатит протекает в тяжелой, обостренной форме. Они возникают и при других заболеваниях: сердечно-сосудистых или аллергических. Самый простой способ дифференцировать острое воспаление поджелудочной железы – нажать на пятно. Капелька не побледнеет и не изменит форму. Но для подтверждения диагноза этого симптома недостаточно — потребуются дополнительные анализы и обследования.
Требуется ли какое-то лечение симптома Тужилина? Сами высыпания не влияют на течение болезни, а лишь являются проявлением ее различных стадий. В большинстве случаев красные точки не вызывают боли. Но при большом их количестве, пациенты, особенно женского пола, могут испытывать моральный дискомфорт.
Что нужно сделать, если пациент сам заметил на теле новые красные высыпания или они обнаружены при осмотре у врача:
- В первую очередь исключить аллергию на лекарственные препараты для поддержания функций поджелудочной железы. Если же дело в аллергической реакции, то следует немедленно прекратить прием всех препаратов и составить новую схему лечения.
- В том случае, если красные высыпания являются следствием аллергии, для снижения зуда, уменьшения красноты и количества высыпаний врач назначит антигистаминные медикаментозные средства.
- Если же сыпь – признак избытка желчи в организме пациента, страдающего панкреатитом, необходим курс приема препаратов для очищения крови и выведении токсинов.
Поскольку первопричина этого явления – панкреатит, нужно уделить повышенное внимание его лечению и профилактике. Врач пересматривает используемую схему лечения и корректирует ее, даже если видимые признаки обострения болезни, за исключением симптома Тужилина, отсутствуют. По мере устранения воспаления красные точки будут исчезать.
Немаловажную роль в лечении синдрома Тужилина играет диета, поскольку нарушение лечебного рациона становится в большинстве случаев причиной обострения панкреатита.
Основная задача диетического питания для уменьшения проявлений синдрома – понизить количество желудочного секрета. С этой целью на несколько недель из меню пациента полностью исключают такие блюда и продукты:
- Углеводы и сахар.
- Жирные сорта мяса и крепкие бульоны из него.
- Любые консервы, колбасы и копчености.
- Сдоба, в том числе домашняя выпечка.
- Жареные продукты.
- Специи и острые приправы.
- Алкоголь в любых количествах, любых видов.
Питаться нужно небольшими порциями до шести раз в день.
Синдром Тужилина – не единственная кожная патология, которая может сопровождать воспаление поджелудочной железы. Хотя ни прыщи на лице, ни кожный зуд при панкреатите не являются обязательным и типичным симптомом заболевания, часто они беспокоят пациента. Почему это происходит?
При панкреатите хронического продолжительного течения развивается внешнесекреторная недостаточность. Поджелудочная железа выделяет меньше панкреатического сока, изменяется его качество, в результате активность ферментов в двенадцатиперстной кишке становится ниже обычной, а кислая среда не нейтрализуется. Как следствие – изменяется флора тонкого и толстого кишечника, подавляющая рост патогенных бактерий. Естественный барьер проницаемости кишечника снижается, что мгновенно проявляется в виде различных высыпаний на лице и теле пациента.
Наиболее распространенные кожные заболевания, возникающие как осложнение панкреатита:
- Атопический дерматит. Проявляется как мелкие, зудящие пузырьки, кожа воспалена, отечна. При расчесывании пузырьки лопаются, и очаг высыпаний увеличивается.
- Цианоз или желтуха. Если пережимаются желчные протоки и отток желчи нарушается, в кровь выбрасываются ферменты, разрушающие ткани печени, кожа начинает приобретать нездоровый желтый оттенок. При обострении панкреатита кожа на животе пациента может синеть в проекции поджелудочной железы.
- Холестатический зуд. Если панкреатит развивается более 10 лет, в организме пациента скапливаются желчные кислоты, это приводит к раздражению нервных окончаний кожи и сильному зуду.
Кожа – первый и самый достоверный показатель того, что на самом деле происходит в организме человека. По ее состоянию опытный врач сможет определить наличие хронических болезней, острых воспалительных процессов и многое другое.
Высыпания при заболеваниях поджелудочной железы имеют характерный внешний вид, их не спутать с проявлениями других патологий. Зачастую именно они являются сигналом о необходимости срочного обращения к врачу, корректировке лечения или госпитализации.
источник
На поверхности кожи лица располагаются сальные железы, выделяющие секрет, способствующий увлажнению и смазке кожи. У здоровых людей он защищает кожу лица от высыхания и воздействия окружающей среды. При различных заболеваниях организма может повышаться продукция секрета сальных желез, кожа становится жирной, образуются комедоны и прыщи.
К возникновению сыпи на лице приводят различные болезни внутренних органов. Способствуют развитию заболевания неправильное питание с избытком сладкой и жирной пищи, нервные перегрузки, неправильно подобранная косметика. При недостаточной гигиене лица кожа плохо очищается от воздействия вредных факторов окружающей среды и поры закупориваются отмершими клетками кожи совместно с частицами пыли и грязи.
Заболевания, приводящие к возникновению прыщей:
- Нарушение работы эндокринных желез. Часто прыщи на лице образуются в период гормональной перестройки организма (подростки, беременные женщины, женщины в пременопаузе). Угри появляются перед месячными у женщин, когда повышена выработка стероидных гормонов. Иногда появлению прыщей способствуют эндокринные заболевания (сахарный диабет, ожирение, нарушение работы гипофиза и надпочечников).
- Заболевания желудочно-кишечного тракта. Угревая сыпь способна появиться при нарушениях функции печени, желудка или кишечника. При запорах начинается всасывание вредных веществ через кишечник обратно в кровь, токсины выделяются через кожу, появляется сыпь.
- Патология кожи (инфекция, гиперкератоз).
Разновидности прыщей по внешнему виду:
- Акне. Маленькие прыщи красного цвета, при созревании увеличиваются. Образуется белая головка, из верхушки после вскрытия выделяется гной. Подобные прыщи часто появляются в подростковый период. У взрослых угри встречаются при эндокринных заболеваниях, патологии желудка и кишечника.
- Белые прыщи. Они образуются при нарушениях работы сальных желез в любом возрасте. Способствуют их развитию заболевания внутренних органов.
- Розовые прыщи. Появляются в области мелких капилляров на коже. Частой причиной их возникновения становится гастрит с пониженной кислотностью.
- Черные угри. Образуются в результате закупорки протоков сальных желез при неправильном питании, ожирении, запорах.
- Лекарственные прыщи. Появляются при приеме стероидных препаратов, избытке брома, йода или воздействии химических веществ внутрь либо в виде мазей.
Гастрит часто вызывается патогенным микроорганизмом хеликобактер пилори, способствующим возникновению атопического дерматита. На лице, по телу появляются высыпания различного характера. Прыщи при гастрите бывают в виде участков покраснения кожи, пузырьков или припухлостей. Высыпания сопровождаются зудом, при расчесывании присоединяется инфекция, тогда образуются прыщи с гнойным содержимым. Часто такой дерматит появляется у детей, а у взрослых возобновляется при снижении иммунитета.
У лиц старше 40 лет хеликобактер вызывает появление розовых прыщей, чаще поражаются женщины. Помимо кожи поражаются слизистые оболочки глаз, одновременно больные жалуются на светобоязнь и слезотечение.
При гастрите с пониженной кислотностью возникает нарушение всасывания витаминов и микроэлементов, возникает анемия, что способствует развитию сухости кожи и появлению прыщей на лице.
При гастрите, вызванном хеликобактер пилори, часто наблюдается повышенная кислотность. Для болезни характерны жалобы на изжогу, боли в животе. При атрофическом гастрите кислотность желудка снижена, часто нарушается моторика желудочно-кишечного тракта, возникают запоры. Кожа становится бледной, сухой из-за сопутствующей анемии и нарушения всасывания витаминов и микроэлементов.
Для выявления гастрита проводят фиброгастродуоденоскопию с исследованием кусочка слизистой желудка на хеликобактер. Микроорганизм возможно выявить путем определения антител в крови или с помощью дыхательного теста. Кислотность желудка исследуют при помощи внутрижелудочной pH-метрии. Только после обследования назначают правильное лечение, терапию проводит косметолог совместно с гастроэнтерологом.
При гастрите лечение начинают с диеты. Ограничивают прием жирной, жареной пищи, исключают массу углеводов. Допустимо употреблять белки (нежирные сорта мяса и рыбы, курица со снятой кожей), злаки, молочные продукты. Рацион необходимо обогатить большим количеством овощей и фруктов, которые станут источником витаминов и микроэлементов, очистят кишечник от шлаков. В день необходимо выпивать около литра негазированной воды. Желательно не употреблять крепкий чай и кофе, исключить алкоголь.
Для уничтожения прыщей потребуется излечить основное заболевание.
При выявлении хеликобактер пилори проводят лечение. Назначают антибактериальные препараты по схеме. Из антибиотиков выбор останавливают на препаратах группы ампициллина и макролидах. В дополнение рекомендуют к приему препараты висмута, средства, снижающие кислотность желудка. Лечение проводится гастроэнтерологом под контролем эндоскопии и тестов на хеликобактер пилори. Препараты следует применять не менее двух недель.
Прыщи из-за гастрита с пониженной кислотностью лечатся с применением препаратов, усиливающих образование желудочного сока (глюконат кальция, прозерин, лимонтар). Для улучшения переваривания назначают ферментные препараты, содержащие в своем составе компоненты желудочного сока (пепсин, панзинорм). При таком гастрите часто возникает анемия с дефицитом фолиевой кислоты и витамина В12, в комплекс лечения включают приём указанных витаминов.
При наличии запоров необходима нормализация стула. Помимо диеты, богатой клетчаткой, рекомендуют прием слабительных или препаратов, улучшающих моторику желудка и кишечника (бускопан, дюспаталин). Для выведения токсинов и шлаков используют активированный уголь, полифипан, энтеросгель, причём употребляют перорально. Очистить кишечник помогут очистительные клизмы, гидроколонотерапия. Рекомендуются очищающие кровь процедуры – плазмоферез, гемосорбция.
В дополнение к основному лечению рекомендуют пройти курс физиотерапии, провести коррекцию иммунитета, пропить витаминный комплекс.
Местное лечение прыщей проводит косметолог. Нельзя самостоятельно заниматься выдавливанием угрей, легко занести инфекцию и повредить кожу, что усилит воспаление. При небольших высыпаниях достаточно назначения наружных средств в виде лосьонов, кремов или мазей.
Антибактериальным действием обладает ихтиоловая мазь, мазь Вишневского, серная мазь, салициловая мазь. Мазь с ихтиолом имеет не очень приятный запах, но её эффект наступает уже через несколько применений. Препарат снимает воспаление кожи, устраняет зуд и убивает микробы. В состав мази Вишневского входят масло касторки, ксероформ и деготь. Ксероформ является хорошим антисептиком, деготь сушит воспаленные участки, а касторовое масло смягчает кожу. Сера хороша при любых кожных заболеваниях, при её применении в коже гибнут микробы, включая подкожный клещ, вызывающий аллергию и воспаление. Мази наносятся на кожу ежедневно, на несколько часов, разрешается на ночь. Лечение продолжается не меньше недели.
По рекомендации врача назначаются мази на основе антибиотиков (тетрациклиновая, эритромициновая, синтомициновая, метрогиловая). Такие мази применяются дважды в день не меньше 7 дней.
Заживляющим эффектом обладают мази куриозин, скинорен, базирон.
Для ускорения заживления угрей проводят физиотерапевтическое лечение. Под его действием в коже возникают химические процессы, убивающие патогенные микроорганизмы. Метод основан на лечении вспышками света. Лазеротерапия обладает антибактериальным эффектом и способна уменьшать поры, создавая эффект лифтинга. Плазмолифтинг проводится путем введения плазмы крови, содержащей объём тромбоцитов. Метод помогает даже при обширном поражении кожи. Физиотерапевтические методы помогают заживлению кожи без остаточных следов.
В тяжелых случаях угревой сыпи антибактериальные препараты назначают внутрь. Используют антибиотики широкого спектра действия. Применять требуется после проведения предварительного анализа содержимого угря на выявление патогенного микроба с определением чувствительности к антибиотикам. Потом рекомендуют прием того или иного антибиотика. Курс лечения не меньше недели, чтобы предотвратить развитие устойчивости микробов к антибиотикам.
Пилинги кожи применяют только после консультации с грамотным косметологом. При проведении процедуры используют различные химические или фруктовые кислоты, обладающие антибактериальными свойствами и глубоко очищающими кожу.
Лекарственные препараты допустимо применять местно, в виде инъекций. Такой метод лечения получил название мезотерапии. Чаще он применяется для достижения косметического эффекта, но может быть назначен и в терапии угревой сыпи как дополнение к лечению.
Натуральные продукты не уступают по эффективности синтетическим средствам. Универсальным антисептиком считается сок алоэ. Растение обладает выраженным антибактериальным эффектом, способно подсушивать кожу и вбирать в себя гной из пораженного участка. Кусочек алоэ прикладывают к угрям и фурункулам на ночь, прикрепляя их к коже пластырем. Через несколько таких процедур от прыщей не останется и следа. Утром необходимо снять повязку и дать воспаленному месту немного подсохнуть. Вечером процедуру повторяют при желании.
Отвары ромашки и календулы применять в слегка охлажденном виде. Достаточно умыться такой водой утром и вечером и дать коже самостоятельно высохнуть. Допустимо прикладывать ватные тампоны, смоченные отварами трав, на место прыща. Регулярное протирание угрей соком огурца очистит и отбелит кожу.
Лечение прыщей на лице проводят в зависимости от степени тяжести заболевания. При легкой степени количество прыщей незначительное, помогут местные народные средства, заживляющие мази и антибактериальные местные препараты. При поражении средней степени рекомендуют прием местных антибиотиков, чтобы на месте угрей не образовывались рубцы. В тяжелых стадиях поражения кожи, при распространении высыпаний на тело, массивном поражении лица назначают антибиотики внутрь, проводят дезинтоксикационную терапию введением растворов (гемодез, реополиглюкин).
источник




