Современная фармакотерапия язвенной болезни включает более чем 1000 различных препаратов и их сочетаний. Концепция терапии предполагает их применение в составе различных схем лечения в зависимости от течения и тяжести болезни, причин ее появления, а также особенностей организма пациента, его возраста и наличия сопутствующих заболеваний. Поэтому лечение должно назначаться только врачом. Важной особенностью современной терапии язвенной болезни является еще и то, что практически нет отличия в лечении язвы 12-перстной кишки (ЯБДПК) и желудка (ЯБЖ).
Выделяют несколько основных групп лекарственных средств, применяемых для лечения ЯБДПК:
- Антациды.
- Антисекреторные средства: антагонисты Н2-гистаминовых рецепторов, ингибиторы протонной помпы, М-холинолитики.
- Висмутсодержащие препараты.
- Антибиотики и противопротозойные средства.
- Ганглиолитики.
Эти препараты обладают довольно мощным антисекреторным действием. Механизм их действия заключается в блокировании Н2-гистаминовых рецепторов в клетках, продуцирующих соляную кислоту, за счет чего уменьшается ее выработка. Помимо этого, лекарства этой группы стимулируют образование желудочной слизи, уменьшают продукцию пепсина и улучшают моторную функцию 12-перстной кишки и желудка.
На сегодняшний день из всей группы Н2-блокаторов применяются лишь 2 лекарственных средства:
- Ранитидин (Зантак, Рантак, Уклодин, Ацилок, Ранисан, Ранитал, Зоран, Гистак).
- Фамотидин (Гастросидин, Квамател, Фамотел, Гастроген, Пепсидин).
Эта группа препаратов является, пожалуй, основой лечения язвенной болезни, что объясняется их выраженной высокой эффективностью в борьбе с болезнью в сравнении с остальными противоязвенными средствами. Еще одним их преимуществом является способность создавать благоприятные условия для борьбы с Helicobacter pylori.
Механизм действия лекарств этой группы заключается в блокировании H+-K+-АТФазы париетальных клеток желудка, за счет чего происходит блокирование заключительного этапа образования хлоридной кислоты.
Существует достаточно много препаратов, применяемых для лечения язвы двенадцатиперстной кишки, относящихся к ингибиторам протонного насоса:
- Омепразол (Омез, Лосек, Омепрол, Промезол, Омизак, Осид, Зероцид, Орнатол).
- Пантопразол (Контролок, Панум, Нольпаза, Кросацид, Пулореф, Ультера, Пептазол).
- Рабепразол (Париет, Берета, Онтайм, Хайрабезол, Нофлюкс, Рабелок).
- Лансопразол (Ланзап, Акриланз, Ланцид, Эпикур, Ланзоптол).
- Эзомепразол (Нео-зект, Эманера, Нексиум).
Лекарства этой группы избирательно блокируют М-холинорецепторы желудка, не оказывая влияния на другие системы и органы. Благодаря этому у них отсутствуют такие побочные эффекты, как задержка мочеиспускания, нарушение аккомодации, тахикардия. Назначение М-холинолитиков проводится при наличии сильных болей, которые не устраняются спазмолитиками и антацидами, при частых рецидивах язвенной болезни, незаживающих язвенных поражениях и нарастании тяжести болезни.
Сегодня в терапии ЯБ применяется всего одно вещество этой группы – пирензипин (Гастроцепин, Гастромен, Пирегексал).
Лечение язвы двенадцатиперстной кишки предполагает использование препаратов висмута. Они обладают вяжущими, обволакивающими, антисептическими эффектами. При взаимодействии с желудочным соком происходит осаждение нерастворимых солей и образование хелатных соединений, которые покрывают поверхность язв. Это защищает от воздействия соляной кислоты, предупреждает дальнейшее увеличение их размера, способствует скорейшему их рубцеванию, а также устраняет боли.
Благодаря восстановлению защитных свойств слизистой оболочки ЖКТ, препараты висмута снижают вероятность повторного рецидива болезни. Еще одной важной особенностью является их способность коагулировать белки, что пагубно действует на Helicobacter pylori.
Представители препаратов на основе висмута: Де-Нол, Вентрисол, Улькавис, Эскейп.
Антацидные средства включаются в состав терапии ЯБДПК как вспомогательные средства для устранения болей, изжоги и других неприятных симптомов, сопровождающих язвенную болезнь. Они не оказывают влияния на продукцию соляной кислоты, а лишь нейтрализуют уже имеющуюся в желудке кислоту. Практически все современные антациды имеют в своем составе соединения алюминия, магния или кальция.
Препараты этих групп необходимо включать в схему лечения для подавления жизнедеятельности Helicobacter pylori. Из антибиотиков наиболее часто применяются 3 лекарственных средства:
- Кларитромицин – представитель группы макролидов. Выделяется своей устойчивостью к соляной кислоте и выраженным антибактериальным действием, поэтому является основным антибиотиком для лечения язвенной болезни.
- Амоксициллин – препарат группы пенициллинов. Также устойчив к действию соляной кислоты и очень эффективен в борьбе с язвой 12-перстной кишки.
- Тетрациклин – препарат тертрациклинового ряда. Используется довольно редко, так как предыдущие 2 препарата более эффективны.
Из противопротозойных препаратов наиболее широко применяется Метранидозол.
Гаглиоблокирующие лекарства применяются для лечения язвенной болезни при неудаче проведенного ранее лечения, когда препараты иных групп не способны справиться с болезнью.
Ганглиолитики блокируют симпатические и парасимпатические синапсы вегетативных ганглий, благодаря чему снижается секреторная и моторная функции желудка. В результате этого происходит устранение болей и улучшается трофика тканей.
Применяемые препараты: Бензогексоний, Димеколин, Кватерон.
Помимо приема лекарственных средств при язве 12-перстной кишки необходимо придерживаться некоторых рекомендаций:
- строгое соблюдение диеты;
- следует прекратить курение и употребление спиртных напитков;
- пища должна приниматься небольшими порциями по 5-6 раз в день;
- следует применять минеральные воды;
- включение физиотерапевтических методов в схему лечения.
Если же произошла перфорация язвы, стеноз привратника 12-перстной кишки или началось кровотечение кишечника, понадобится проведение хирургического вмешательства.
источник
Существует ряд факторов, ведущих к гастриту двенадцатиперстной кишки. Зачастую это не самостоятельное заболевание, а патология, возникающая на фоне других нарушений желудочно-кишечного тракта. Гастритом двенадцатиперстной кишки называют воспалительный процесс, локализующийся на ее стенках.
Первоисточником развития гастрита двенадцатиперстной кишки чаще всего выступает гастрит желудка, холецистит, панкреатит. Еще на его формирование влияет:
- длительное негативное воздействие медикаментов (нестероидных противовоспалительных препаратов);
- нездоровое питание;
- пищевые отравления, бактериальные инфекции.
Инфицирование может произойти как из желудка, так и из отделов тонкого кишечника.
Гастрит верхнего отдела кишечника (12-перстной кишки) называется дуоденальным (дуоденитом).
Существует несколько классификаций патологии, проявление симптомов и лечение гастрита двенадцатиперстной кишки будет зависеть именно от уточненных показателей диагноза.
ГАЛИНА САВИНА: «Как просто вылечить гастрит в домашних условиях за 1 месяц. Проверенный способ — записывайте рецепт. » Читать далее >>
- острый, он протекает с ярко выраженными симптомами;
- хронический – симптоматика стерта, может не беспокоить до периодов обострений. Чаще они случаются сезонно, или после злоупотребления вредной пищей.
Специалисты подчеркивают, что слизистая кишечника при гастрите в хронической форме повреждается больше и глубже, чем в острой.
По глубине поражения тканей:
- поверхностный отечный,
- атрофический,
- эрозивный,
- интерстициальный.
- бульбарный,
- диффузный,
- локальный,
- постбульбарный,
- папиллит.
Выделяют специфический дуоденит, который возникает вследствие других заболеваний.
Симптоматическая картина зависит от формы развития заболевания. При остром гастрите двенадцатиперстной кишки наблюдаются такие состояния:
- тошнота, рвота;
- боль;
- нарушения стула;
- повышение температуры тела.
Такие симптомы дуоденита возникают вследствие отравления ядом, химикатами, механического повреждения кишечника посторонними предметами.
Но чаще гастрит имеет продолжительную, хроническую форму развития. Она не так явно выражается, это приводит к тому, что человек обращается за помощью к врачам уже на стадии глубокого повреждения слизистой оболочки 12-перстной кишки и симптомы усиливаются. Признаки хронического дуоденита, на которые следует обратить внимание:
- изжога, возникающая почти после каждого приема пищи;
- дискомфорт в области живота, боль;
- тошнота, иногда – рвота;
- кислая отрыжка;
- снижение веса;
- потеря аппетита;
- апатия, чувство хронической усталости, снижение иммунитета.
Все эти признаки могут проявляться поочередно, быть слабо выраженными, они очень похожи на симптомы гастрита желудка. Человек не задумывается о том, что в организме происходит серьезное нарушение, игнорирует сигналы.
Неверный путь, которым идут многие – самолечение, употребление медикаментов против изжоги, боли, нарушения пищеварения. Они действительно на время избавляют от симптома, но не от причины, его провоцирующей. Длительный прием этих препаратов грозит ухудшением состояния больного. К тому же через некоторое время человек замечает, что привычные таблетки уже не обеспечивает нужного эффекта.
В весенне-осенний период все хронические заболевания, как правило, обостряются. Гастрит двенадцатиперстной кишки не является исключением. Кроме причины смены сезонов, обострения могут быть вызваны сильным эмоциональным потрясением, нервным истощением, неправильным питанием. В этот период симптомы становятся сильней.
К тошноте прибавляется рвота, ощущения боли и дискомфорта в брюшной полости становятся сильней, учащаются неполадки с пищеварением, появляется диарея или запор. Часто именно усиление признаков дуоденита ведет пациента к гастроэнтерологу. Лечение затяжного гастрита с большой площадью поражения слизистой оболочки довольно длительное. Оно сопряжено с полной переменой уклада жизни и привычек.
Во время приема специалист соберет анамнез, назначит пациенту прохождение исследований для уточнения диагноза. Самым точным является эндоскопия. Пациенту вводят специальную трубку, на конце которой расположена камера, выводящая изображение на монитор. Это обследование показывает всю картину заболевания. Дополнительно потребуется УЗИ, рентген, анализ на наличие Хеликобактер пилори, исследование кала, желудочного сока.
Необходимо сделать развернутый анализ крови для того, чтобы выяснить, насколько организм ослабился вследствие прогрессирования гастрита двенадцатиперстной кишки. Врач может назначить анализ на антитела, если заподозрит, что дуоденит вызван аутоиммунной реакцией.
Терапия обязательно имеет комплексный характер. Первое, что необходимо сделать пациенту – выработать культуру питания. От этого зависит эффективность всего последующего лечения, цель которого – ликвидировать причину заболевания, исключить любое (химическое и механическое) негативное воздействие на слизистую, вызывающее ее раздражение.
Далее проводятся все меры для восстановления поврежденных тканей и нормального функционирования кишечника.
Гастрит часто развивается на фоне жизнедеятельности бактерии Хеликобактер пилори. Поэтому актуальным будет прохождение курса антибактериальной терапии. Вместе с этим врач назначает вспомогающие средства, защищающие кишечник от вредного воздействия антибиотиков, обволакивающие слизистую желудка и двенадцатиперстной кишки (Де-Нол, Вис-Нол).
Врачи чаще сталкиваются с гастритом повышенной кислотности желудочного сока. Поэтому таким пациентам назначают препараты, угнетающие выработку соляной кислоты железами, например, Омепразол, Альмагель. Кроме того, гастрит характеризуется нехваткой ферментов в желудочном соке, а это значит, что в кишечник попадают не перетравленные полностью продукты. Поэтому в обязательном порядке пациентам назначают ферментные препараты, например, Креон.
Для нормализации перистальтики кишечника назначают препараты, стимулирующие его моторику (Маалокс, Домперидон), для снятия болезненных ощущений – Но-шпу, Папаверин, Дотаверин.
При хронической форме гастрита 12-перстной кишки назначают длительный прием таких препаратов:
- противовоспалительных средств с заживляющим эффектом – Метилурацил, Дуогастрон, экстракт алоэ, витамин В;
- холинолитиков, снимающих боль – Перитола, Атропина, Гастроцепина;
- энтеросорбентов, снижающих вредное воздействие на желудочно-кишечный тракт – Смекту, Энтеросгель;
- блокаторов дофамина, подавляющих тошноту – Реглана, Церукала;
- на фоне дуоденита часто развиваются неврастении. Для подавления их проявлений назначают седативные препараты – настой пустырника, валериану.
Без соблюдения определенных правил рациона медикаментозные средства окажут только временный эффект или не помогут вовсе. Диетическое меню исключает:
- алкоголь, газированные напитки, кофе, крепкий чай;
- жареное;
- копченое;
- жирное;
- сладости;
- свежую выпечку, сдобу.
Все эти продукты и блюда способны вызвать раздражение слизистой оболочки желудка и двенадцатиперстной кишки, вернуть все симптомы с новой силой.
Принципы питания при дуодените:
- Питаться дробно, часто.
- Прием пищи должен осуществляться в одно и то же время – это поможет организму создать привычку, подготовиться и выработать нужное количество желудочного сока.
- Вся еда и питье должно быть выше +20 и ниже +60 градусов. Это исключит вероятность термического раздражения.
- Недопустимо попадание в желудок грубой пищи, крупных кусков. Еда должна тщательно пережевываться. Идеальный вариант – перетирать блюда блендером, в таком виде можно есть супы. Каши должны иметь жижеобразную консистенцию, полезно будет употребление картофельного пюре – оно очень хорошо обволакивает стенки слизистой.
Следовательно, гастродуоденит часто протекает в хронической форме, со скрытыми симптомами, и только его обострение заставляет человека обратиться к гастроэнтерологу. Симптомы патологии значительно влияют на качество жизни больного, поэтому от гастрита двенадцатиперстной кишки необходимо избавиться еще на ранней стадии его развития. В противном случае патологию придется лечить длительно.
источник
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Трофическое локальное образование, возникшее вследствие разрушения слизистой оболочки желудка или 12-перстной кишки желчью и агрессивным воздействием желудочного сока, в медицине именуется язвой.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как свидетельствуют многочисленны отзывы специалистов, обострение признаков язвы и 12-перстной кишки может возникать и без предшествующей симптоматики. Такие внезапные проявления болезни, как правило, захватывает хворого неожиданно. В большинстве случаев, больные не знают, что делать при обострении язвы желудка, вследствие этого попросту игнорируют возникшую симптоматику.

Спровоцировать язву под силу высокому уровню кислотности и чрезмерно активной секреции желудочного сока. Непосредственными причинами формирования язвы являются факторы:
- Психоэмоциональное напряжение.
- Наследственность.
- Неправильное питание.
- Наличие пагубных привычек.
- Чрезмерное потребление крепкого кофе и спиртного.
- Чрезмерное потребление медпрепаратов.
- Инфицирование организм бактерией Хеликобактер.
- Потребление холодных горячих блюд.
Как отмечают специалисты, язвенная болезнь носит рецидивирующий характер. Следовательно, обострение язвы желудка может носить сезонный характер. Возможно выделить при язве желудка симптомы:
- Наболевшее чувство в желудке.
- Подташнивание.
- Рвота.
- Метеоризм.
- Наличие отрыжки с кисловатым вкусом.
- Вялость.
- Стремительное переутомление.
- Формирование боли в районе сердца.
- Утрата массы тела.
- Присутствие продолжительной изжоги.
- Ощущение тяжести после потребления пищи.
- Бледность эпидермиса;
- Расстройство стула.

Болезненные ощущения, которые сопровождают язву, локализуются в верхней части пораженного органа. В большинстве случаев такая неприятная симптоматика исчезает по истечении некоторого времени после потребления пищи. Данному недугу также свойственны так называемые «голодные боли». Как отмечают специалисты, на возникновение боли в области сердца необходимо сконцентрировать особенное внимание.
Порой боль отдается в спину. Изжога, которая свойственна язве, может спровоцировать возникновение блевоты с неприятным кисловатым послевкусием. Как правило, непосредственный уровень боли зависит от местоположения и габаритов язвы. Также данному заболеванию характерны проявление ноющей боли либо острой, которую пациент попросту не может терпеть. Серьезным проявлением недуга может стать внутреннее скрытое кровотечение. Как правило, больной не знает о протекании данного осложнения, но испытывает негативные признаки анемии.
К тяжелой симптоматике причисляется стул темного окраса, блевота с кровенимы примесями, интенсивные боли в животе. Такая симптоматика может свидетельствовать о наличии кровопотери, которую потребно в срочном порядке остановить.

Язва двенадцатиперстной кишки в большинстве случаев формируется на базе плохого функционирования желудка. Для кишечника, как правило, характерна щелочная среда, но при плохом функционировании органа среда изменяется на кислую. Непосредственное возникновение повреждений в двенадцатиперстной кишке провоцируется такими же основаниями, что и в желудке. Временами может быть совмещение недугов. К примеру, язвенные поражения могут одновременно возникать в желудке и районе двенадцатиперстной кишки. Такого рода феномен именуется сочетанным. Стенки двенадцатиперстной кишки включают.
- Слизистого пласта.
- Подслизистого слоя.
- Мышечного.
При язве желудка и двенадцатиперстной кишки могут наблюдаться периоды усугубления недуга и ремиссии. Когда при язве двенадцатиперстной кишки происходит заживление язвочек на их месте формируется рубец. Если в процессе жизни наблюдались частые процессы усугубления, то в таком случае рубцов будет много. При язве 12 перстной кишки можно наблюдать следующие признаки:
- Подташнивание.
- Чувство тяжести.
- Боль в районе живота.
- Изжога.
- Утрата аппетита.
- Упадок сил.
Под обострением язвы двенадцатиперстной кишки подразумевается внезапное усугубление имеющейся симптоматики затяжного заболевания. Следовательно, имеющиеся симптомы обостряются на некоторое время с непосредственным их усугублением. Не смотря на то, что хворь обостряется на некоторое время, такого рода состояние пациента вряд ли можно причислить к безопасным, поскольку заболевание может обостриться в любой момент и поспособствовать развитию множества опасных для здоровья осложнений. Медики отмечают, что непосредственные рецидивы язвы двенадцатиперстной кишки и желудка носят сезонный характер.
Важно! Игнорировать признаки обострения болезни не стоит, а нужно безотлагательно обратиться за помощью к специалисту. Самостоятельно пытаться ликвидировать признаки при язве желудка в период обострения не стоит, поскольку такие действия могут привести к смерти.

Оснований для усугубления такого рода недуга довольно много, но их связывает, в большинстве случаев непосредственное пренебрежение пациентом назначений лечащего врача. Основные основания усугубления язвенной болезни желудка двенадцатиперстной кишки включают следующие факторы:
- Распитие спиртного.
- Потребление вредных продуктов.
- Употребление напитков, которые выступают явным раздражителем.
- Травмирование зоны живота.
- Интоксикация организма.
- Попадание инородного тела в ЖКТ.
- Химический ожог ЖКТ.
- Злоупотребление медикаментами.
- Непомерные физические нагрузки.
- Оперативное вмешательство в районе живота.
- Психоэмоциональный фактор.
Специалисты отмечают, что симптомы и лечение обострения заболевания могут разниться, поскольку каждый организм индивидуален. Но в общем, симптомы обострения язвы двенадцатиперстной кишки таковы:
- Ярко выраженное болезненное ощущение.
- Появление изжоги. Как отмечают специалисты, при обострении хвори такой признак обладает яркой интенсивностью и выраженностью.
- Частая отрыжка с запахом гниения.
- Метеоризм.
- Подташнивание, которое может сопровождаться блевотой.
- Расстройство стула.
- Пациент в период обострения хвори становится чрезмерно раздражительным, часто наблюдается бессонница.
- Значительная потеря веса независимо от питания.

Как правило, обострение язвенной болезни принято лечить консервативными методами, следовательно, к оперативному лечению прибегают в крайних случаях. Лечить обострение рекомендуется при помощи следующего лекарства:
- Предпочтение необходимо отдавать таким, препаратам, которые способствуют снижению продукции соляной кислоты, к примеру, Гастроцепин.
- Употреблять средства для увеличения защитных функций слизистой (Де-нол).
- Для нормализации моторной функции рекомендуете принимать таблетки Церукал.
- Принимать антибиотикотерапию следует исключительно под наблюдением специалистов.
- Принимать средства, действия которых направлено на снижение секреции желудочного сока. К примеру, Ломак, Нольпаза.
Когда происходит обострение язвы желудка и двенадцатиперстной кишки что делать и какие первые меры принимать в домашних условиях многие хворые попросту не знают. Нетрадиционная медицина предлагает множество рецептов, которые возможно применить для лечения в домашних условиях при обострении 12-перстной кишки помогут произвести лечение в домашних условиях. К примеру, в домашних условиях недуг возможно лечить с помощью картофельного сока. Также отменными регенеративными характеристиками обладает и облепиховое масло, рекомендуется принимать по 10 мл на голодный желудок.
Также недуг в домашних условиях возможно лечить при помощи прополиса, поскольку он славится антибактериальными и ранозаживляющими свойствами. Принять лекарство следует после пробуждения. Для приготовления народного средства в домашних условиях потребуется вода и прополис. Как правило, на 2 ст. л воды потребуется 1,2 г прополиса. Чтобы процесс лечения в домашних условиях стал еще эффективней, можно добавить мед. Лечение в домашних условиях при помощи прополиса можно компоновать с иными народными методами. К примеру, перед каждым приемом пищи можно кушать небольшое количество гусиного жира.

Лечение, как в домашних условиях, так и в стационаре, дополняет диетическое питание № 1, 1а, 1б. В большинстве случаев диета № 1б назначается на завершающем этап врачевания. Диета при язве желудка и 12-перстной кишки 1б ставит перед собой задачи, которые заключаются в ограничении пагубного влияния механических, химических и термических факторов. Диета при обострении язвы включает следующие моменты:
- Кушать как можно чаще, но небольшими порциями.
- Уделять внимание методу приготовления блюд. Наиболее предпочтительными способами готовки является паровое приготовление пищи, варка и запекание.
- Необходимо следить за температурным режимом потребляемых блюд. Их температура не должна превышать 37 градусов.
- Употребление соли свести к минимуму.
- Питание должно быть сбалансированным.
Что можно включать в меню:
- Слизистые каши.
- Картофель.
- Макаронные изделия.
- Диетическое мясо.
- Рыба.
Рекомендуется исключить из ежедневного рациона:
Следует помнить, что обострение язвенной болезни может протекать довольно в тяжелой форме. Следовательно, при выявлении первых симптомов не нужно ставить эксперименты и заниматься самоврачеванием, а вызвать скорую.
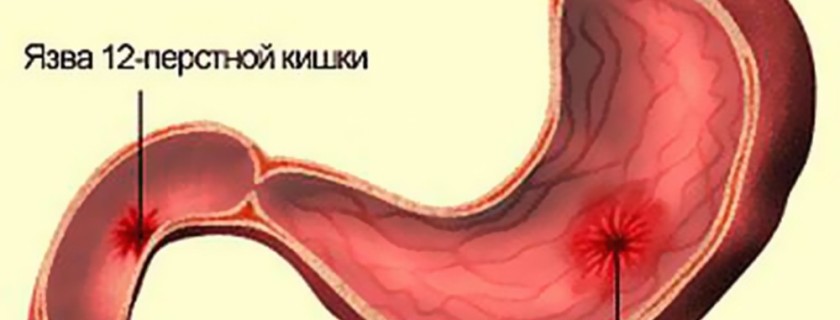
Язва 12 перстной кишки – заболевание воспалительного характера, имеющее хроническое течение и рецидивирующий характер. Поражению подвергается слизистый и подслизистый слой стенки кишки с образованием дефекта – язвы, дно которой располагается в мышечном слое кишки. Внутри кишки имеются следующие факторы защиты:
- богатое кровоснабжение, обеспечивающее полноценное питание клеток слизистой и быстрое их восстановление при повреждениях;
- щелочная реакция среды, нейтрализующая соляную кислоту желудка;
- способность к образованию защитной слизи для уничтожения бактериальных агентов или невосприимчивости к ним.
К факторам агрессии относятся:
- кислая среда желудочного сока;
- усиленная моторика желудка;
- интенсивный синтез пищеварительных ферментов.
Когда активность защитных факторов ослабевает, а агрессивных – наоборот, увеличивается, возникает высокий риск появления язвы. Заболевание может вызвать не единственная причина, а сочетание нескольких. Вот основные из возможных:
- инфекционный воспалительный процесс, вызываемый некоторыми видами бактерии Helicobacter Pylori;
- хроническое стрессовое состояние, частые нервные перенапряжения (из-за сосудистых спазмов нарушается кровообращение и питание клеток слизистой 12-перстной кишки);
- генетические факторы (наследственная предрасположенность к заболеванию);
- нерациональный режим и рацион питания: длительные периоды голода, перегрузка пищеварительной системы за один прием пищи, «быстрая еда», злоупотребление агрессивными продуктами (жареными, жирными, копчеными, консервированными блюдами);
- частая алкоголизация;
- злоупотребление табакокурением, в особенности, натощак;
- различные заболевания желудочно-кишечного тракта.
Сельские жители меньше подвержены заболеванию, чем городские – в городе более напряженный ритм жизни, менее здоровое питание. Наибольшая частота заболеваемости наблюдается у взрослых в возрасте 30 – 45 лет. У мужчин язва встречается чаще, чем у женщин.
Ниже приведем основные признаки язвы, характерные для заболевания. По ним можно заподозрить болезнь и как можно скорее обратиться за медицинской помощью, обследованием и лечением.
- Боли. Локализуются (располагаются) в эпигастральной области (верхней, «подложечной» области живота). Могут отдавать в область правого подреберья, в поясницу. Возникают приблизительно через час после еды или перекуса, часто – ночью или рано утром («голодные боли»).
- Изжога. Встречается в 30% случаев заболевания. Обусловлена воспалительными процессами в слизистой кишки и желудка, а также нарушением их моторики. Вследствие этого кислое содержимое желудка забрасывается в пищевод.
- Тошнота, рвота. Возникают не так часто. Рвота бывает съеденной пищей или содержимым желудка. После рвоты происходит облегчение и пропадает тошнота.
- Нарушения аппетита. Чаще проявляются его повышением, но бывает и отвращение к пище, боязнь ее, связанная с возникновением болей.
- Расстройства стула. Чаще – склонность к послаблению, стул кашицеобразный, но иногда могут быть запоры.
- Метеоризм. Увеличение количества кишечных газов, вздутие живота в связи с нарушением процесса переваривания пищи.
Язвенная болезнь 12 перстной кишки характерна цикличностью течения: периоды обострения симптомов сменяются промежутками ремиссии (затишья процесса). Обострение длится от нескольких дней до 1,5 – 2 месяцев. Ремиссии могут быть короткими или длительными. В период затишья болезни пациенты чувствуют себя абсолютно здоровыми даже без соблюдения диеты и врачебных рекомендаций. Обостряется заболевание чаще всего в весенний и осенний периоды.
Язвенная болезнь двенадцатиперстной кишки опасна тем, что при отсутствии лечения могут возникнуть опасные для жизни осложнения.
Прободная язва – образование перфорации (сквозного отверстия) в стенке 12-перстной кишки. При этом кровь из поврежденных сосудов, а также содержимое кишки выходят в полость брюшины, в результате чего может развиться перитонит.
Прободение язвы сопровождается характерной резкой «кинжальной» болью. Интенсивность боли заставляет пациента занять вынужденное лежачее положение на спине или на боку с приведенными к животу ногами. При этом живот у больного твердый – «доскообразный», кожные покровы очень бледные, любое движение причиняет боль. Иногда наступает мнимое улучшение, но оно может стоить человеку жизни. В случае прободной язвы необходима экстренная операция.
Пенетрация язвы. Разновидность прободения язвы, но не в брюшную полость, а в орган, расположенный по соседству с 12-перстной кишкой. Чаще всего – в поджелудочную железу. При пенетрации также характерен болевой синдром, но интенсивность боли – меньшая, а живот не становится доскообразным. Тем не менее, данное состояние требует срочной госпитализации.
Внутреннее кровотечение. При увеличении язвы в воспалительный процесс и разрушение вовлекаются все большее количество тканей, в том числе и стенки кровеносных сосудов. Поэтому из поврежденных сосудов может открыться кровотечение. Если кровопотеря составляет небольшой объем, клиническая картина будет следующей: дегтеобразный или темный кашицеобразный стул и рвота «кофейной гущей» (рвотные массы по цвету и консистенции напоминают молотый кофе). При массивной кровопотере будут наблюдаться симптомы шока: бледность кожных покровов, холодный липкий пот, прогрессирующая слабость, головокружение, паника, потеря сознания. Данная ситуация требует неотложной медицинской помощи.
Рубцовый дуоденальный стеноз. При частых обострениях и обширных язвенных дефектах зарубцевавшиеся участки кишки могут деформироваться, сузив просвет кишки. Это будет мешать нормальному продвижению пищи, вызывать рвоту и приведет к растяжению желудка. В итоге нарушается работа всего организма. Рубцовый стеноз требует хирургического решения проблемы.
Малигнизация, или озлокачествление язвы. Иногда на месте изъязвления образуется раковая опухоль, требующая наблюдения и лечения у онколога.
Участковый терапевт либо врач-гастроэнтеролог сможет определить наличие язвы с помощью следующих мероприятий:
- тщательный сбор анамнеза (жалобы больного, симптомы заболевания);
- пальпация брюшной полости;
- фиброэзофагогастродуоденоскопия (больше известная как ФГС);
- контрастная рентгенография;
- лабораторные исследования (анализ кала на наличие скрытой крови, клинические и биохимические анализы крови);
- тесты на обнаружение Helicobacter Pylori;
- определение уровня кислотности желудочного сока.
Чтобы не доводить заболевание до осложнений, после постановки диагноза язвенной болезни необходимо немедленно начать тщательное лечение. Стадия обострения лечится в условиях стационара. Во время ремиссии пациент проходит лечение в домашних условиях, посещая врача амбулаторно. Схема лечения разрабатывается врачом исходя из комплексного подхода. Назначается медикаментозная терапия из следующих групп лекарственных средств.
- Гастропротекторы – средства, защищающие слизистую оболочку кишечника от соляной кислоты желудочного сока; кроме того, гастропротекторы на основе висмута угнетают жизнедеятельность бактерий Helicobacter Pylori (Сукральфат, Де-Нол, Вентер).
- Антисекреторные средства – угнетают выработку желудочного секрета, снижают агрессивное действие кислоты желудочного сока. В данную группу входят ингибиторы протонной помпы, блокаторы H2 рецепторов, холинолитики (Омез, Фамотидин, Гастроцепин).
- Антибактериальные и противопротозойные препараты – для угнетения жизнедеятельности Helicobacter Pylori (Амоксициллин, Метронидазол).
- Прокинетические средства – препараты, улучшающие моторику желудочно-кишечного тракта, избавляющие от тошноты и рвоты (Метоклопрамид, Мотилиум).
- Антацидные средства – для симптоматического лечения при изжоге. Обладают обволакивающим действием, нейтрализуют соляную кислоту в желудке (Маалокс, Фосфалюгель).
- Анальгетики, спазмолитики – для снятия болей и спазмов (Спазмалгон, Дротаверин).
- Препараты, влияющие на процессы метаболизма в тканях – улучшают кровоснабжение слизистой оболочки кишечника и как следствие – питание клеток (Актовегин, Солкосерил, витамины группы B).
Курс лечения подбирается исходя из тяжести процесса, а также принимая во внимание, присутствует ли у пациента Helicobacter Pylori. После прохождения лечения следует повторное тщательное обследование. Обязательна ФГС для наглядности динамики.
Пища должна быть щадящей для желудочно-кишечного тракта. Исключается агрессивное химическое, механическое и термическое воздействие. Блюда подаются в теплом (не холодном и не горячем) виде, во время обострения – протертые и жидкие. В стационаре назначается специальная диета № 1. Прием пищи дробный, 5 – 6 раз в день малыми количествами.
Разрешаются отварные блюда из нежирных сортов мяса и рыбы, мясные суфле, рыбные паровые биточки, молочные продукты без кислоты, овощи и фрукты без грубой клетчатки в протертом виде, каши в разваренном виде, хлеб белый, подсушенный или вчерашний, чай и кофе некрепкие, с молоком, отвар из плодов шиповника.
Категорически запрещены: острые, соленые, маринованные, жареные блюда, консервы, копчености, грибы, крепкие чай и кофе, газированные напитки, алкоголь, жирные сорта мяса и рыбы, кислые фрукты, ягоды и соки.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При серьезном подходе к вопросу о том, как лечить язвенную болезнь и как пролечиться так, чтобы надолго чувствовать себя в полном здравии, можно добиться длительной стойкой ремиссии заболевания. Вылечить навсегда язвенную болезнь по спорному мнению некоторых врачей, можно только в случае, если она вызвана бактериями Helicobacter Pylori. Если есть генетический фактор, можно лишь добиться ремиссии, длительность которой зависит от образа жизни пациента и его отношения к своему здоровью.
Язвенные поражения слизистых желудка и 12-перстного отростка кишечника относятся к хроническим патологиям, которые периодически обостряются. Рецидивы сопровождаются острыми болями в эпигастрии. В этом время воспаляются язвенные дефекты. При своевременном купировании приступов наступает период ремиссии или затишья.
В процессе обострения пораженным тканям слизистого эпителия не хватает кислорода из-за медленного кровоснабжения и потери крови. Это ингибирует процесс заживления, что чревато развитием некроза, то есть отмиранием тканей без возможности их регенерации или медикаментозного восстановления. Поэтому в большинстве случаев язвенникам назначается препарат «Солкосерил», который при язвенных поражениях слизистой желудка дает мощный биогенный эффект.
Действие препарата «Солкосерила» направлено на улучшение процессов обмена, ускорение переноса кровью кислорода с глюкозой к поврежденным тканям, что стимулирует их восстановительную функцию. Этот биогенный медикамент получен из крови новорожденных телят, которая предварительно очищена специальным образом от протеиновой массы. Такое освобождение экстракта от реактивного протеина позволяет снизить антигенный эффект препарата.

Назначается лекарство в виде гелей, желе, кремов, паст для наружного, то есть, местного использования. Инъекционные варианты вводятся внутримышечно или внутривенно. При открытом язвенном поражении желудка используются только инъекции «Солкосерила». Возможен прием драже. В продаже инъекционный раствор предлагается в ампулах по 2 мл, количестве которых в одной коробке 10 единиц.
Главными преимуществами «Солкосерила» является его способность насыщать поврежденные ткани с помощью активного ингредиента такими веществами, как пурино- и аминокислоты. Эти компоненты нужны для обеспечения правильного метаболизма. Присутствие полипептидов позволяет поддержать нормальную жизнедеятельность тканей в организме.
Допустимо сочетание инъекций биогенного средства с приемом антибиотиков.
Уникальность свойств «Солкосерила» заключается в снабжении тканей пораженного органа кислородом, стимулирующим естественные процессы регенерации на клеточном уровне. Это позволяет повысить скорость заживления пораженных участков на стенках желудка с кишечником.
Постоянные инъекции препарата активизируют специфичные ферменты, которые участвуют в окислительно-восстановительных реакциях, проходящих в кишечнике. Это способствует росту нового эпителия с фибрином. Следовательно, лечебные цели назначения «Солкосерил» такие:
- ускорение восстанавливающих процессов;
- увеличение скорости заживления;
- предупреждение отмирания (некроза) тканей и кислородной недостаточности;
- стимулирование достаточного кровоснабжения в сосудах пораженного эпителия.
Прием препарата оказывает общее укрепляющее действие, нормализует сон, повышает настроение, придает бодрости.

Терапевтический курс препарата оказывает положительное действие на основные химико-физические свойства желудка. Инструкция к применению содержит информацию о способностях медикамента активизировать внутренние процессы, отвечающие за саморегуляцию разрушенных тканей в слизистой. При этом улучшения отмечаются не только с боку желудка и кишечника, но и печеночных тканей. Вместе с этим происходит обезвреживание биологическим способом накапливаемых токсинов.
Продолжительность курса лечения «Солкосерилом» язвы желудка определяется индивидуально, исходя из анамнеза язвенного больного. Классическая схема длится 30—60 дней, которая позволяет достигнуть хорошего рубцевания открытых дефектов защитного эпителия.
Если пациент склонен к сезонным обострениям, рекомендуется продление курса до двух недель с периодичностью уколов, совершаемых 1—2 раза в 7 дней. Лекарство предлагается для внутривенной и внутримышечной инъекции. Фасовка осуществляется в ампулы на 2, 5, 10 мл. Правила введения «Солкосерила» при внутримышечном введении согласно инструкции:
- В первые 24 часа от начала обострения используется 1 ампула объемом на 2 мл.
- Следующие 48 часов дозировка повышается в 2 раза.
- В последующие 72 часа доза лекарства составляет 6 мл.
- Остальные 18 дней количество препарата выдерживается на уровне 6 мл.
Чтобы исключить возможность возникновения аллергической реакции, следует поставить пробный укол величиной 0.5 мл.
Правила введения внутривенным способом основаны на медленном вливании раствора. Запрещено одновременно использовать другие фармакологические средства. Во время обострения назначается в день трехкратное вливание по 3 мл. В ремиссионный период частота сокращается. Для профилактики на стадии полного затишья препарат вводится внутримышечно 1 раз в день. При правильном применении лекарство может вылечить язву желудка на ранней стадии.
- Повышенная чувствительность к ингредиентам.
- Возрастная группа до 18 лет.
- Период лактации.
- Беременность.
Аналогом «Солкосерила» по активному компоненту является «Актовегин», полученный из депротеинизированного диализата крови теленка.
По области применения близок к «Солкосерилу» другой препарат — «Курантил». Но наряду с положительным влиянием на регенерационные процессы, этот аналог имеет множество побочных действий, а его эффект существенно ниже.
источник
После подтверждения язвы 12 перстной кишки лечение и выбор препаратов осуществляется врачом в зависимости от особенностей заболевания. Комплексный терапевтический подход предотвращает рецидив недуга и развитие осложнений. Препараты для лечения язвы двенадцатиперстной кишки требуется принимать только в рекомендуемой дозировке. Необходимо внимательно следить за собственным самочувствием и непременно сообщать доктору обо всех изменениях в здоровье.
Колющая или режущая боль в верхних отделах живота указывает на присутствие обострения язвы. Болезнь начинается с тянущих ощущений под ложечкой, сильного голода по утрам и подташнивания. После того, как будут выявлены симптомы язвы 12 перстной кишки, лечение препаратами поможет снять боль и устранить воспалительный процесс.
Организм больных язвенной болезнью постоянно подает человеку сигналы. Требуется обратить внимание на такие симптомы:
- боль в животе;
- расстройство аппетита;
- рвота;
- тошнота;
- изжога, отрыжка.
Боль развивается через 1,5 часа после приема пищи. Также иногда присутствуют так называемые голодные боли. Язвенник часто испытывает сосущие болезненные ощущения в правом подреберье, а также острый голод. Боль может быть различного характера и любой интенсивности. Нередко боли отдают в спину. Болезненные ощущения вызваны нарушением целостности слизистой оболочки кишки, а также воспалительным процессом.
Большинство поражений оболочки сопровождают изжога и неприятная отрыжка. Это связано с захватом кислорода в пищевод. В желудке находится кислая среда. При нарушении моторики желудка развиваются воспалительные изменения слизистой оболочки органа.
Подташнивание и присутствие рвоты – характерные признаки язвы. При развитии осложнения могут наблюдаться рвотные масс с наличием желчи. Происходит вторичное воспаление поджелудочной железы. Больной желудок плохо справляется с пищеварением, поэтому при язве характерна постоянная тошнота.
Осложнения возникают, когда язва своевременно не диагностирована. Осложнения в медицине различают деструктивные (которые разрушают кишку) и дисморфические (которые меняют биоструктуру органа). Чаще всего наблюдаются:
- деструктивное кровотечение;
- прободение;
- проникновение в соседний орган воспаления;
- патологические изменения в структуре стенок;
- сужение просвета.
Чем лечить язву 12 перстной кишки при осложнении — подскажет врач. Назначение терапии зависит от характера осложнения и интенсивности симптомов. Спровоцировать кровоточивость могут подъем тяжестей, стресс, физический труд. Нередко прием алкоголя может вызвать сильную кровопотерю. Больных язвенной болезнью требуется лечить в условиях стационара.
Важно! При кровотечении стул становится темного цвета и напоминает деготь. Иногда кровотечение при язве проявляется кашицеобразным стулом либо поносом. Кровопотеря нередко сопровождается рвотой и слабостью.
При прободении возникают кровотечение и раздражение брюшной полости. В брюшную полость попадают содержимое кишечника, желчь и ферменты поджелудочной. Агрессивная среда крайне негативно влияет на оболочки брюшины. Развивается перитонит, ощущается сильная острая боль в животе. При язве двенадцатиперстной кишки лечение соответствующими медикаментами ликвидирует данные симптомы.
Через несколько часов боль может немного утихнуть. Однако спустя время состояние пациента резко ухудшается:
- живот вздувается;
- повышается температура;
- учащается пульс и сердцебиение;
- наблюдается рвота.
При сужении просвета кишечника появляется глубокий рубец, затрудняющий прохождение пищевых масс. В таком случае требуется хирургическое вмешательство.
Увидеть наглядно обострение язвы можно на видео, которые широко представлены в интернете. На видео-материале отчетливо видно, как происходит развитие язвенной болезни. Далее наступает сильное поражение тканей и воспаление слизистой кишечника. Развивается дисбаланс между желудочной кислотой и пепсином. Мышцы отдела желудка перестают нормально функционировать.
Некоторые медики полагают, что причиной язвенной болезни становится бактерия Хеликобактер пилори. Микроорганизм поражает клеточные структуры органа. Часто можно обнаружить Хеликобактер в кале. Патогенная флора провоцирует выброс большого количества кислоты, которая раздражает в первую очередь слизистую оболочку ЖКТ. Агрессивная среда способствует выделению цитокинов, которые повреждают клеточные структуры и стимулируют выплеск гастрина.
Основной способ выявления недуга – метод фиброгастродуоденоскопии ФГДС. Диагностика выполняется с помощью эндоскопа. Он вводится через пищевод в желудок и проталкивается далее в кишку. Оборудование позволяет доктору увидеть язву и оценить ее масштабы.
Параллельно проводится тест на наличие хеликобактерий в организме пациента и рентген. Эти методы помогают диагностировать развитие осложнений. После полного обследования лекарство при язве 12 перстной кишки назначает врач.
- пациенты с плохими анализами крови и каловых масс;
- курящие;
- алкоголики;
- больные, длительно принимающие лекарства НПВП;
- лица, имеющие генетическую предрасположенность;
- неправильно питающиеся люди.
В некоторых тяжелых случаях проводится биопсия участков слизистой оболочки органа.
Препараты и средства для лечения дуоденальной язвы двенадцатиперстной кишки подбираются в индивидуальном порядке. При своевременном обращении в больницу вполне можно избежать развития осложнений и смертельного исхода. Медики полагают, что современные методы лечения помогают избежать обязательного хирургического вмешательства и препятствуют воспалению.
Таблетки от язвы двенадцатиперстной кишки не стоит назначать себе самостоятельно – это опасно для здоровья и может вызвать ухудшение самочувствия. Когда осложняется язва двенадцатиперстной кишки, лечение медикаментами необходимо доверить медицинским специалистам.
Важно! Следует понимать, что отказ от лечения в стационаре и хирургического вмешательства чреват летальным исходом. При обострении язвы кишки больной должен находиться под присмотром врачей.
Кроме приема назначенных медикаментов требуется непременно соблюдать диету. Предпочтение отдают пище, которая не оказывает тяжелого воздействия на желудочно-кишечный тракт. Врачи рекомендуют употреблять при язве протертые супы-пюре, каши, бананы. Категорически запрещены наваристые бульоны, капуста, яблоки, маринады, чай и кофе.
После того, как будет определена схема лечения язвы 12 перстной кишки, препараты требуется принимать в полном соответствии с врачебными рекомендациями. Назначаются:
- лекарства, которые понижают выработку кислоты;
- средства, укрепляющие структуру слизистой оболочки;
- препараты на базе омепразола;
- лекарства, включающие пантопразол;
- блокаторы Н2 гистаминовых рецепторов;
- селективные блокаторы холинорецепторов;
- лекарства для нормализации активности кишки.
Принимать все назначенные препараты требуется в полном соответствии с назначенной схемой. Лечение язвенной болезни и осложненной язвы подбирается врачом индивидуально.
Первая схема включает:
- эрадикацию хеликтобактерий, когда ингибитор протонной помы принимается дважды в сутки (40 мг Омепразола/Эзамопразола в день);
- 500 мг Кларитромицина дважды/сутки;
- 1000 мг Амоксициллина дважды/день;
- 240 мг Де-нола 2 р./день.
Вторая схема лечения
Назначается при отсутствии развития язвы. В терапии важно придерживаться рекомендуемых лекарственных доз. Назначаются:
- двойная дозировка ингибитора протонной помпы (дважды в день);
- 240 мг Де-нола дважды в сутки;
- 500 мг Метронидазола трижды в день;
- 500 мг Тетрациклина 4 р. в сутки.
При лечении проводится обязательный контроль хеликобактерий в каловых массах и диагностика крови.
Терапия тремя лекарствами назначается на семеро суток. В большинстве случаев рекомендуется:
- 1000 мг Амоксициллина дважды в день;
- Ранитидин (ингибитор протонной помпы) дважды в день в стандартной дозировке;
- 500 мг Кларитромицина дважды.
Амоксициллин при таком лечении в некоторых ситуациях врач может заменить на Метронидазол. Антикислотные препараты назначаются с большой осторожностью. Эффективность эрадиокационной схемы лечения уже не раз была доказана, поэтому пациенту следует соблюдать все врачебные назначения.
Стеноз кишки проявляется сужением просвета из-за рубца. Рубцы возникают после заживления язвы. В медицине различают функциональный стеноз, в основе которого находится спазм мышечной мускулатуры органа, и пилородуоденальную форму недуга. При стенозе увеличиваются в объёме пищевые массы, а их прохождение по кишке затруднено. Стенки кишки сдавливаются.
Характерным является усиленная активность желудка – орган пытается компенсировать неполадки в организме. Симптомы стеноза проявляются рвотой частично переваренной пищей, наполненностью живота, отрыжкой и изжогой.
На второй стадии недуга диагностируют субкомпенсированную форму. Пациента сопровождает кислая тухлая отрыжка, метеоризм, наполненность желудка. После рвоты наступает временное облегчение самочувствия.
На третьей стадии стеноза моторика желудка резко ослабевает. Прогрессирует ослабление функций пищеварительного органа. Для устранения стеноза требуется операция.
Назначение лекарств от осложнённой язвы двенадцатиперстной кишки зависит от особенностей заболевания. На патогенную флору активно воздействуют антибактериальные средства. Лечение язвы 12 перстной кишки антибиотиками позволяет устранить воспалительный процесс и уничтожить бактерий. Для этой цели назначаются:
После того, как будет назначен перечень таблеток от язвы 12 перстной кишки, список дополняют антацидные препараты. Средства снижают кислотность органа. К ним относятся:
Такие лекарства ликвидирует выработку соляной кислоты в организме и желчных ферментов. Препараты нейтрализуют агрессивное воздействие сока в желудке и уменьшают воспаление. Очень часто врачи назначают Ранитидин, чтобы устранить воспалительный процесс в желудке и кишке. К блокаторам также относятся:
Эти медикаменты блокируют в клеточных структурах определённые реакции. Препараты способствуют снижению кислотности желудка и нейтрализуют агрессивную среду, защищая слизистую оболочку. К лекарствам данной группы относятся:
Дополнительные заживляющие лекарства незаменимы в вопросе — чем лечить язву двенадцатиперстной кишки. Препараты обволакивают слизистую желудка и снимают воспалительный процесс. После применения лекарственных средств исчезают боли, а размеры язвы становятся меньше. Повышают защитные свойства слизистой и образуют пленку:
Среди применяемых для лечения средств назначаются вспомогательные препараты, которые укрепляют нервную систему и стимулируют иммунитет.
Лекарства от язвы двенадцатиперстной кишки требуется сочетать с приемом антидепрессантов, седативных средств, блокаторов дофамина. Подобный подход помогает расслабить мышцы органа и ликвидировать болезненные спазмы желудочно-кишечного тракта. Очень часто язва развивается на фоне сильного стресса. Применение антидепрессантов в лечении целесообразно для укрепления нервной системы и стабилизации эмоционально-психического фона. К вспомогательной группе препаратов относятся:
Комплексное медикаментозное лечение обеспечивает понижение желудочного сока за счет блокирования определённых реакций в организме. При грамотном лечении препаратами язвы 12 перстной кишки симптомы недуга исчезают. Необходимо следовать советам врачей о том, как лечить язву.
Болезнь двенадцатиперстной кишки можно предотвратить здоровым образом жизни и правильным питанием. Очень важно отказаться от злоупотребления алкоголем. Спирт весьма отрицательно влияет на структуру слизистой оболочки желудка и разрушает клетки. Всем известно, что от язвенной болезни чаще всего страдают алкоголики, курящие люди. Важно отказаться от пагубных привычек, которые могут привести к ухудшению здоровья.
Питание и диета играют важную роль в профилактике язвы. Кишечник постоянно нуждается в поддержке, поэтому не следует засорять его «мусорной едой». Фаст-фуд и быстрые перекусы могут привести к расстройству пищеварения и возникновению недуга. Человек должен ограничить употребление жирной пищи, газированных напитков, картофеля-фри, сладкой выпечки. Крайне непригодны для желудка и кишечника различные маринады, майонез, копчености и колбасные изделия. Здоровое питание должно включать злаки, овощи, мясные и молочные продукты.
Свой завтрак лучше начинать с бутербродов с колбаской, а с полезной и легко усваиваемой овсянки. Весьма полезны для желудка хорошо разваренные каши. На ужин можно употребить небольшое количество рыбы, мяса или птицы. Крайне вредны жареные блюда, которые повышают уровень канцерогенов в человеческом организме. Лучше отдать предпочтение салатам из свежих овощей, а также парным, отварным и тушеным блюдам.
Не следует налегать на плохо усваиваемую, тяжёлую для желудка пищу. Полезно ежедневно употреблять первые блюда, которые нейтрализуют соляную кислоту в желудке и подготавливают слизистую оболочку для переваривания более тяжелой пищи. Комплексная забота о здоровье своего желудка и кишечника обеспечит хорошее самочувствие и отличное пищеварение.
источник