При возникновении воспаления слизистой оболочки стенок желудка, а иногда и в более глубоких слоях, следует говорить о возникновении гастрита. Причиной данного заболевания наиболее часто является специфическая бактерия, носящая название Helicobacter pylori. Также развитию гастрита может способствовать ряд провоцирующих факторов, к которым в первую очередь следует отнести:
- Злоупотребление алкогольными напитками;
- Курение,
- Часто повторяющийся стресс и беспокойство,
- Неправильное и нерациональное питание.
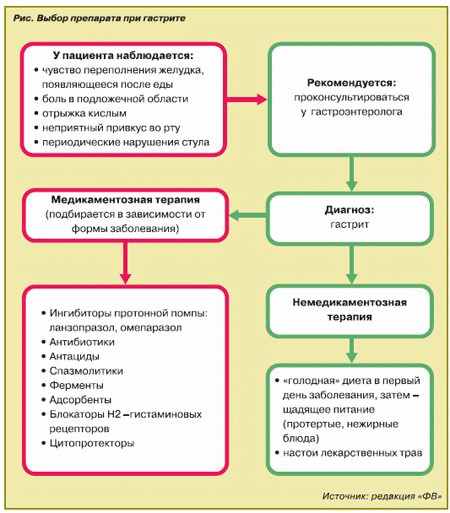
К основным симптомам гастрита следует отнести постоянные боли, локализирующиеся в области желудка, которые возникают натощак либо после принятия пищи, а также расстройства пищеварения (поносы или запоры), рвота, тошнота. Диагностика данного заболевания желудочно-кишечного тракта производится на основании проведенного эндоскопического обследования желудка.
Лечение данного заболевания осуществляется с помощью составления наиболее подходящего рациона питания, а также коррекции меню. Диета – это основной метод лечения гастрита, также применяется и медикаментозные методы – применение специальных средств, которые защищают желудок от воздействия соляной кислоты, повышающих либо понижающих уровень кислотности желудочного сока, а также антибиотиков.
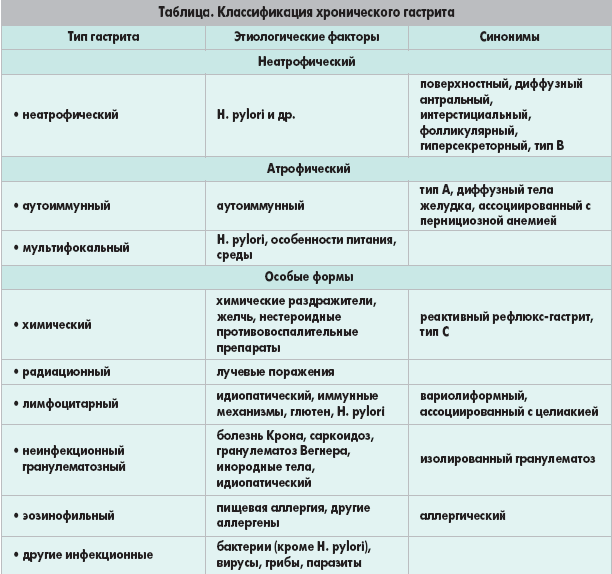
Различают несколько основных разновидностей гастрита.
В зависимости от характера течения заболевания принято разделять гастрит на хронический и острый.
Гастрит с острым течением характеризуется скоростью своего развития – за считанные дни и даже часы острый гастрит развивается вследствие быстрого заражения бактериями Helicobacter pylori либо иными бактериями, в результате чего возникает пищевая токсикоинфекция. Также причиной развития острого гастрита может стать прием в пищу химических веществ, обладающих повреждающим воздействием на слизистую желудка. Сюда относятся спирты, щелочи, кислоты. Эти агрессивные вещества могут в итоге привести к образованию язвы желудка и даже его прободению.
Каков же механизм развития данного заболевания?
При повреждении слизистых оболочек желудка происходит выделение специальных веществ, которые призывают клетки, оставляющие иммунную систему организма, к «месту повреждения». Эти иммунные клетки отвечают за наиболее быстрое удаление из организма человека патогенных веществ.
Развивая бурную деятельность, иммунные клетки способствуют развитию реакции, внешне похожей на воспалительную реакцию. Получается, что воспаление, которое наблюдается при развитии гастрита, является не только разрушительным процессом, происходящим в слизистой желудка, но и способом организма восстановления ее целостности.
Катаральный или простой гастрит может развиваться при следующих ситуациях:
- попадании в организм пищи, являющейся несвежей либо недоброкачественной, а также зараженной микробами, вызывающими пищевую токсикоинфкцию,
- вследствие повреждений слизистой оболочки желудка из-за ротавироза, аллергической реакции на определенный пищевой продукт,
- нарушение целостности слизистой оболочки после приема лекарственных средств.
Эрозивный или коррозивный гастрит может развиваться при попадании в полость желудка концентрированных щелочей или кислот – возникает ожог химической природы желудка. Коррозивный гастрит характеризуется разрушением и поверхностных, и глубоких слоев слизистой оболочки желудка. Такая форма заболевания очень часто ведет к развитию язвенной болезни, а также к формированию рубцов.
Для флегмонозного гастрита характерно развитие гнойного воспаления желудка, которое может начать развиваться вследствие попадания на стенки желудка инородных предметов (к примеру, рыбной косточки). Далее происходит заражение данной области инфекцией с образованием гноя. Отличительная особенность данного вида гастрита – наличие высокой температуры тела, а также нестерпимых болей, локализирующихся в подложечной области. Данный вид гастрита требует немедленного оказания медицинской помощи, которая выражается, как правило, в хирургическом вмешательстве. Если же медицинская помощь оказана несвоевременно, то заболевание может перерасти в перитонит (это обширный воспалительный процесс, захватывающий органы брюшной полости) и закончиться летальным исходом.
Фибринозный гастрит – данная разновидность гастрита встречается относительно редко и развивается обычно при заражении крови (сепсисе).
Правильное лечение острого гастрита определяется его формой, а длительность его составляет от 5 до 7 суток. При этом окончательное восстановление слизистой оболочки желудка происходит значительно позднее. При большинстве случаев лечения гастрита наблюдается также повышение количества выделяемого желудочного сока, а также соляной кислоты – таким образом проявляется гиперацидный гастрит, или гастрит, характеризующийся повышенным уровнем кислотности.
Часто наблюдается переход гастрита с острым течением в хроническую его форму. Такому явлению могут способствовать следующие обстоятельства:
- длительное и часто повторяющееся воздействие на слизистые оболочки желудка раздражающих веществ;
- некачественное лечение;
- регулярно повторяющиеся рецидивы заболевания.
Развитие хронического гастрита происходит вследствие перехода острого гастрита в гастрит с хроническим течением, а также как самостоятельно возникшее заболевание. При этом зачастую гастрит с хроническим течением может не давать знать о себе проявлением каких-либо признаков и симптомов.
В чем же состоит причина развития данного заболевания хронической формы?
Кроме перечисленных выше причин, хронический гастрит может развиваться вследствие следующих причин:
- поражение слизистых оболочек желудка бактерией Helicobacter pylori – именно по такому пути идет развитие гастрита типа В;
- воздействие клеток собственной иммунной системы, которые негативно влияют не слизистую оболочку желудка – таким образом идет развитие аутоиммунного гастрита типа А;
- при забросе в желудок желчи из полости двенадцатиперстной кишки, который называется рефлюкс-гастрит (или гастрит типа С).
Поражение слизистых оболочек желудка при развитии гастрита с хроническим течением значительно обширнее и глубже, чем при гастрите острого характера. Также можно отметить следующую характерную особенность хронического гастрита – это разрастания соединительной ткани в слизистой желудка, что происходит постепенно. При этом происходит замещение клеток, которые вырабатывают желудочный сок – так называемая атрофия слизистой оболочки желудка. Также при развитии гастрита с хроническим течением наблюдается уменьшение количества выработки кислоты и желудочного сока (развивается гипоацидный гастрит).
Часто течение и развитие хронического гастрита происходит без проявления каких-либо симптомов. Особенно незаметны проявления болезни в начале развития заболевания. Как правило, в дальнейшем развитии гастрита четко проявляются периоды ремиссии и обострения. Как же они проявляются?
При обострении гастрита с хроническим течением наблюдаются следующие проявления:
- приступы боли, отличающиеся кратковременностью и остротой проявления;
- дискомфортное состояние в верхней части живота;
- ощущение тяжести в желудке;
- изжога, свидетельствующая о нарушениях в работе естественных «клапанов» в желудке и выбросе в пищевод кислого содержимого из желудка;
- нарушения при переваривании пищи в пищеводе – запор либо понос, метеоризм (вздутие живота вследствие образования избыточного количества газов), усиленное урчание;
- тошнота после принятия пищи.
При паразитировании бактерии Helicobacter pylori в желудке значительно нарушаются процессы регенерации слизистой оболочки. При этом при разрушении старых клеток не происходит образования новых, что ведет к деградации слизистой желудка. При этом происходит потеря функции желез, которые продуцируют желудочный сок.
Каковы причины возникновения и развития гастрита?
При развитии гастрита происходит активизация воспалительного процесса, проходящего в слизистой оболочке желудка, с последующим ее разрушением. При этом, как уже описывалось выше, воспалительный процесс представляет собой ответную реакцию организма на воздействие повреждающих факторов на здоровую ткань. При развитии гастрита такими повреждающими факторами могут быть низкие или высокие температуры, химические агрессивные вещества, а также инфекция.
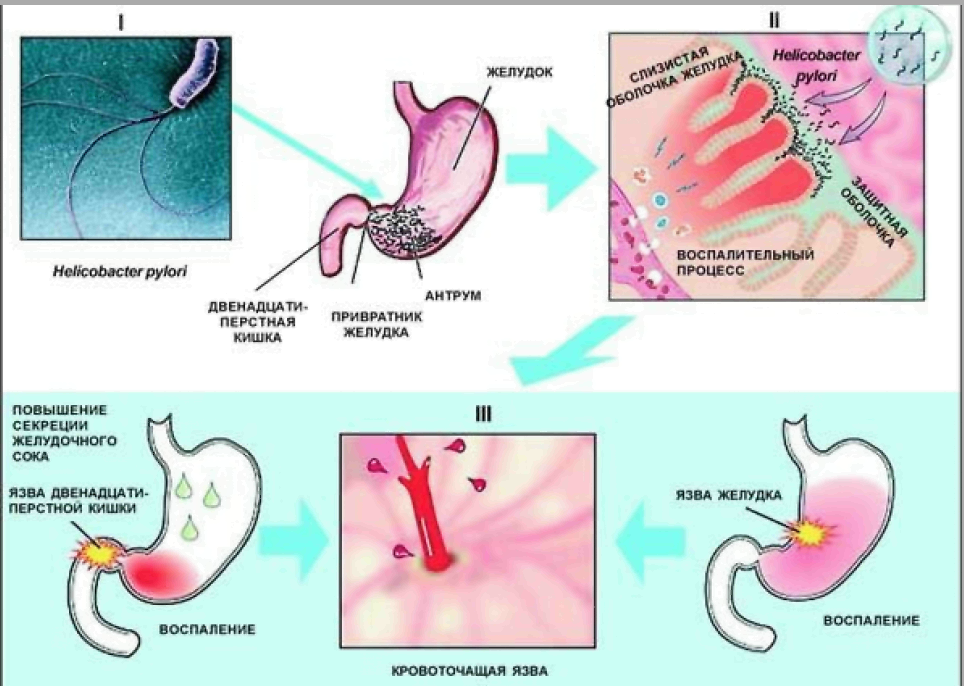
Наиболее частой причиной возникновения и дальнейшего развития гастрита является инфицирование слизистых оболочек желудка патогенной бактерией Helicobacter pylori. Данный механизм развития заболевания был установлен относительно недавно, причем открытие данного фактора произвело переворот в установлении метода лечения гастрита, а также его профилактике. Немаловажную роль данное открытие сыграло и в изучении профилактических мер в развитии таких серьезных заболеваний, как рак желудка, язвенная болезнь. Бактерия Helicobacter pylori, или хеликобактериоз, поражает слизистую желудка, причем действие ее отличается избирательностью. При воздействии этой бактерии начинается поверхностное разрушение (тип гастрита) с последующим развитием в более глубокое разрушение (тип язвенной болезни). При этом хеликобактерия мирно существует в полости желудка, не провоцируя развития заболеваний, пока не проявятся провоцирующие факторы: понижение уровня иммунитета, попадание агрессивных и раздражающих веществ в полость желудка.
Развитие гастрита также может происходить при ожоге слизистых оболочек желудка агрессивными химическими веществами, к которым относятся кислоты, щелочи и спирты. Данное явление может наблюдаться в случае чрезмерного употребления алкогольных напитков, а также случайного попадания внутрь агрессивного вещества, которое негативно воздействует на здоровые ткани (щелочь, кислота, уксус). Некоторые лекарственные препараты (например, противовоспалительные средства типа аспирина и некоторые антибиотики) также могут стать причиной развития гастрита. Следует учитывать, что лекарства группы противовоспалительных препаратов (Индометацин, Диклофенак, Аспирин) вызывают развитие гастрита вследствие раздражающего действия на слизистую оболочку желудка и нарушения механизмов молекулярной защиты слизистой оболочки, по этой причине развитие гастрита может происходить и при применении мазей и инъекций данных препаратов.
Кроме того, частая причина развития гастрита – это неправильное и несбалансированное питание, а именно:
- пикантная пища, употребляемая сильно соленой и в остром виде, способствует раздражению слизистой оболочки желудка – ее действие можно сравнить с воздействием агрессивных химических веществ, попавших в желудок;
- температурный режим – употребление излишне холодной либо слишком горячей еды также вредно для слизистой желудка;
- питание «всухомятку», быстрая и поспешная еда, а также отсутствие тщательного пережевывания пищи также приводит к раздражению слизистой оболочки и как следствие к развитию гастрита.
Агрессивность иммунной системы организма к слизистой оболочке желудка зачастую ведет к возникновению и развитию гастрита. Причем научно доказано, что в ряде случаев человеческая иммунная система работает против своих же клеток, а не против болезнетворных инфекций и микробов. Таким образом происходит развитие аутоиммунных заболеваний.
При «нападении» же клеток иммунной системы на слизистую желудка происходит возникновение так называемого аутоиммунного гастрита. При развитии данного заболевания клетки слизистой оболочки желудка разрушаются под воздействием клеток иммунной системы, а также выделяемыми этими клетками антителами. При развитии аутоиммунного гастрита важная роль принадлежит наследственному фактору: люди, родственники которых имеют в анамнезе желудочные заболевания, более подвержены развитию гастрита. Также важное значение играют предшествующие эпизоды, имеющие место в раздражении слизистой желудка.
Гастрит с острым течением может развиваться при наличии следующих провоцирующих факторов:
- нарушения в процессе обмена веществ в организме;
- острые инфекции;
- проявления пищевой аллергии – может проявляться на грибы, землянику, клубнику;
- раздражающее воздействие ряда лекарственных препаратов – сульфаниламиды, антибиотики, бромиды, салицилаты;
- пищевые отравления;
- погрешности питания.
Гастрит с острым течением характеризуется неожиданным появлением симптомов, а также их выраженностью. При этом зачастую причины заболевания выяснить не представляется возможным.
Возникновение и развитие гастрита может происходить при воздействии термических, механических, химических раздражителей, иногда причиной может стать бактериальная инфекция. Начавшийся воспалительный процесс может затронуть исключительно поверхностные слои, а может и распространиться в толщу слизистой желудка. Также могут быть задействованы и мышечные слои стенок желудка.
Часто развитие гастрита с острым течением влечет за собой развитие хронического гастрита. Однако существует еще ряд причин, по которым может возникнуть хронический гастрит. К ним следует отнести:
- длительное и бесконтрольное применение медикаментозных средств;
- чрезмерное увлечение крепкими спиртными напитками;
- пристрастие к горячей и острой пище;
- предпочтение грубой и плохо пережеванной пищи;
- еда всухомятку;
- длительные и повторяющиеся нарушения питания.
По этой причине наряду с развитием гастрита часто (75% случаев) встречаются такие заболевания, как хронический холецистит, аппендицит и другие заболевания органов пищеварения.
Большинство людей заболевают гастритом по вышеперечисленным причинам, в результате которых слизистая оболочка желудка травмируется и становится очень чувствительной к инфекционным микроорганизмам (хеликобактериоз). Также нарушение целостности слизистой приводит к запуску аутоиммунных механизмов, которые способствуют обострению заболевания.
Бессимптомное протекание гастрита, особенно на начальной стадии его развития, часто не позволяет своевременно обнаружить болезнь. Однако по мере прогрессирования болезни симптомы проявляются всё четче:
- похудание,
- снижение аппетита,
- отрыжка,
- рвота,
- тошнота,
- болезненные ощущения в верхней половине живота после принятия пищи либо натощак,
- чувство тяжести в животе, усиливающееся после принятия пищи.
Перечисленные признаки следует отнести к одним из первых симптомов заболевания. При это проявления гастрита имеют свойство усиливаться либо вовсе исчезать в соответствии со степенью развития заболевания и использующегося метода лечения.
Кроме того, симптомы и признаки данного заболевания зависят от вида и формы болезни.
К общим проявлениям гастрита следует отнести следующие признаки:
- Сухость в полости рта либо обильное слюнотечение,
- Обложение языка серо-белым обильным налетом,
- Слабость,
- Тошнота,
- Ощущение тяжести либо полноты, локализирующееся в подложечной части живота.
Следует разделять гастрит с хроническим течением, имеющий повышенную и нормальную секрецию (повышенная кислотность) – гиперацидный и анацидный, а также с недостаточным уровнем секреторной функции (пониженная кислотность) – гипоацидный гастрит.
Хронический гастрит, имеющий повышенную либо нормальную кислотность, имеет следующие характерные проявления:
- Запоры,
- Чувство тяжести в желудке после принятия пищи,
- Отрыжка, имеющая кислый привкус,
- Изжога,
- Болезненные ощущения в области желудка.
Также больные гастритом с повышенным уровнем кислотности отмечают наличие изжоги, отрыжки кислым, рвоту. Болезненные ощущения подложечной области, голодные и ночные боли – также характерные признаки данного вида гастрита.
Гастрит с пониженным уровнем кислотности проявляются таким симптомами:
- Нарушения в работе кишечника – поносы либо запоры,
- Переливание и урчание в животе,
- Отрыжка воздухом,
- Тошнота, усиливающаяся в утреннее время,
- Понижение аппетита,
- Неприятные ощущения во рту.
При гастрите с хроническим течением и пониженным уровнем кислотности также может наблюдаться неприятный вкус и ощущения во рту, признаки анемии, понижение аппетита, снижение веса тела, тошнота, ощущение переполненности подложечной области, при длительном течении заболевания – общая слабость и похудание.
Перечислим основные признаки острого гастрита:
- Болезненные ощущения в животе, причем боль может быть постоянной мучительной или резкой приступообразной,
- Усиление боли натощак или спустя некоторое время после приема пищи,
- Тошнота – она может проявляться периодически или присутствовать постоянно,
- Изжога – ощущение жжения, локализирующееся в груди, возникает в основном сразу после принятия пищи,
- Отрыжка, имеющая кислый запах и привкус, — возникает после принятия пищи либо натощак,
- Рвота, многократно повторяющаяся, изначально содержимым желудка (ощущается кислый вкус и запах), затем слизью, имеющей желтый или зеленоватый оттенок и горькая на вкус (желчью),
- Повышение слюноотделения – таким образом проявляется реакция организма в связи с расстройством пищеварения, либо сухость в полости рта – наступает при многократной рвоте в результате обезвоживания организма,
- Нарушения стула – понос либо запор,
- Реакция организма – повышенная частота сердечных сокращения (так выражается тахикардия), пониженный уровень артериального давления, высокая температура тела, потливость, головные боли, головокружение, общая выраженная слабость.
При остром эрозивном гастрите, кроме перечисленных признаков, также может наблюдаться возникновение желудочного кровотечения.
Желудочное кровотечение может проявляться следующими симптомами:
- Боли в животе, усиливающиеся натощак либо спустя полтора-два часа после еды, отрыжка, изжога, рвота, тошнота;
- Наличие в рвотной массе темного цвета крови прожилками либо сгустками – это основной отличительный признак кровотечения;
- Дёгтеобразный, темный стул.
К симптомам атрофического хронического гастрита (также сюда следует отнести аутоиммунный гастрит) следует отнести:
- Понижение аппетита;
- Урчание и вздутие живота, метеоризм;
- Поносы или запоры;
- Тошнота, усиливающаяся после принятия пищи;
- Болевые ощущения, имеющие тупую выраженность, которые обостряются в течение 15-20 минут после принятия пищи;
- Ощущения распирания и тяжести в желудке после принятия пищи;
- Неприятный привкус во рту;
- Признаки анемии, расслоение ногтей, сухость и ломкость волос;
- Отрыжка, имеющая гнилостный неприятный запах.
Перечисленные выше проявления заболевания зачастую проводят к потере веса, сонливости, выраженной слабости раздражительности человека.
Гастрит, имеющий хроническое течение, может протекать с этапами ремиссии и обострений. При начале ремиссии проявления заболевания практически полностью исчезают, но вновь проявляются при развитии обострений. Обострения хронического гастрита могут носить характер сезонности, то есть обострения могут начинаться преимущественно осенью и весной. Также обострения могут быть вызваны нарушениями в режиме питания, приемом алкоголя, курением, а также применением некоторых лекарственных препаратов.
Детский гастрит встречается значительно реже, чем гастрит у взрослых. Хеликобактериоз – основная причина развития гастрита у детей, а также ротавирусные инфекции, пищевые отравления и неправильное и несбалансированное питание. Часто начало гастрита совпадает с началом учебы в школе ввиду большого количества нарушений в питании ребенка.
У детей развитие гастрита происходит быстро и имеет острую форму. Наблюдается большая степень выраженности характерных для данного заболевания симптомов: плохой аппетит, сильный понос, болезненные ощущения в животе, сильная и многократная рвота.
Диагностика заболевания, развивающегося у детей, от диагностики гастрита у взрослых не отличается.
Хотя гастрит не является опасным заболеванием (исключение составляет флегматозный гастрит), у него может возникнуть ряд осложнений:
- Рак желудка;
- Язва двенадцатиперстной кишки и желудка;
- Желудочное кровотечение.
В целом влияние гастрита на организм объясняется его влиянием на процесс пищеварения. Люди, заболевшие гастритом, зачастую «боятся пищи», теряют вес тела, некоторые страдают рвотой и потерей всей съеденной пищи, также развивается изжога. При развитии гастрита часто наблюдается анемия и витаминная недостаточность.
источник
Острый гастрит является одним из часто встречающихся заболеваний желудка. Патология характеризуется наличием воспаления на стенках полостного органа, из-за чего тот не может функционировать полноценно.
В дальнейшем воспалительный процесс будет опускаться вглубь тканей, провоцируя их разрушение.
Если не принимать препараты и не соблюдать основных принципов диетотерапии при этом заболевании, наличие острого гастрита у детей и взрослых быстро трансформируется в язву и другие серьезные проблемы.
Очень часто это патология передается по наследству. Чтобы избежать ее появления, необходимо разобраться в причинах развития гастрита.
Существует множество причин обострения гастрита. Большинство из них зависит от самого человека, и его неправильного образа жизни. В редких случаях причиной острого гастрита является отягощенный наследственный анамнез или серьезный аутоиммунный сбой.
Также возникновению болезни может способствовать врожденная деформация или неправильное расположение пищеварительных органов.
Частыми причинами развития гастрита являются:
- несбалансированное питание;
- склонность к употреблению вредной пищи;
- частые перекусы всухомятку;
- отсутствие у человека времени на полноценный обед или ужин;
- отказ от завтрака;
- вредные привычки;
- бактериальное или вирусное поражение ЖКТ;
- употребление запрещенных продуктов при наличии пищевой аллергии;
- травма живота.
Существует несколько разновидностей острого гастрита. Все они отличаются клиническими проявлениями, масштабом пораженной ткани, наличием симптоматики и своим происхождением.
Воспаление бывает очаговым (дисфункция появляется на отдельном участке желудка) и диффузным (то есть, страдает весь орган целиком).
- Катаральный. Характеризуется утолщением стенок желудка и их отечностью. Орган начинает продуцировать избыточное количество слизи. В некоторых случаях на его поверхности появляются мелкие кровоизлияния.
- Эрозивный. Острым эрозивным гастритом считается воспаление, которое сопровождается наличием на тканях пищеварительного органа кровоточащих эрозий. Слизистая ткань дистрофична, верхний эпителий слущивается с выделением экссудата.
- Фибринозный. На тканях желудка появляются некротические участки, которые выделяют гнойный экссудат. По поверхности органа начинает формироваться фиброзная пленка. Такой гастрит бывает крупозный и дифтеритический. Первый располагается на поверхности, второй затрагивает глубокие слои ткани.
- Некротический. Сопровождается образованием участков некроза с последующим формированием язв.
- Флегмонозный. Такой гастрит провоцирует воспаление всех слоев желудочной ткани. В желудке скапливается большое количество гноя, стенка утолщается. В дальнейшем это состояние может привести к перитониту и другим воспалительным процессам на органах ЖКТ.
Также формы острого гастрита подразделяются в зависимости от пораженного участка на желудке. Он бывает антральным, фундальным, пилороантральным и пилородуоденальным. То есть, поражается антрум, дно или стенки органа.
Первичным острым гастритом у ребенка чаще всего является именно катаральная форма, самая облегченная. И, наоборот, при наличии у взрослого вредных привычек и других сопутствующих болезней, очень часто развивается эрозивная или некротическая стадия.
Также можно выделить классификацию острого гастрита, исходя из первопричины, которая его вызвала.
Например, заболевание может быть последствием химического поражения, наличием жизни человека алиментарных причин. Очень часто развитие патологии спровоцировала бактерия Хеликобактер пилори, а также кишечная палочка или стафилококк. В таком случае можно говорить об остром инфекционном гастрите.
Существует несколько главных симптомов острого гастрита, по которому можно предположить наличие этого заболевания. Степень тяжести клинических проявлений напрямую зависит от той причины, которая стала катализатором возникновения воспаления в желудке.
Например, при отравлении химическими веществами или инфекционной природе острого приступа гастрита, признаки патологии будут выражены гораздо сильнее.
Как самостоятельно заподозрить воспаление в желудке:
- умеренные болевые ощущения в эпигастральной области;
- тяжесть в животе;
- налет на языке;
- неприятный запах изо рта;
- отрыжка с кислым привкусом;
- расстройство аппетита;
- тошнота или рвота.
Диагностика острого гастрита состоит из 2 основных этапов — функциональное и лабораторное обследование. Изначально специалист собирает жалобы пациента и его жизненный анамнез. В дальнейшем осуществляется пальпация эпигастральной области.
Поскольку методика имеет несколько существенных противопоказаний, среди которых бронхиальная астма и заболевания сердца, доктор может предложить выполнить ультразвуковое исследование брюшной полости и рентгенографию. Также потребуется сдать стандартные лабораторные анализы.
При подозрении на воспаление желудка, человеку с острым гастритом необходима первая помощь. Это позволит не только сократить риски осложнений, но и в будущем получить больший успех от медикаментозного лечения.
Если воспалился желудок, в первые сутки требуется полностью отказаться от еды, приема любых лекарственных средств без показаний доктора, а также курения и употребления алкогольных напитков.
Основные составляющие лечения при остром гастрите:
Для лечения при остром гастрите используются несколько групп лекарственных средств. Антациды предназначенные для защиты слизистой оболочки от воздействия соляной кислоты, блокаторы протонной помпы и прокинетики позволяют снизить выработку избыточного количества желудочного сока.
Для устранения болевых ощущений назначаются спазмолитики и анальгезирующие средства. Также лечение острого гастрита невозможно без приема ферментов, гастропротекторов и антибактериальных средств, если основной причиной болезни является инфекция.
Для устранения воспаления и боли, с разрешения лечащего доктора, можно принимать легкие травяные настои. Они заменят черный чай, который запрещен во время гастрита. Полезным эффектом обладает подорожник, цветки ромашки, листья мяты, корень одуванчика, кора дуба, зверобой, шалфей.
Основа диеты при острой форме гастрита с повышенной кислотностью желудочного сока заключается в частых приемах пищи небольшими порциями. Исключается алкоголь, все кислые продукты, жирные бульоны и мясо, острые специи.
Что можно есть:
- кашу (манную, рисовую, гречку, овсянку);
- макароны и вермишель;
- овощные или легкие мясные супы;
- нежирные сорта мяса (кролик, говядина, индейка, филе курицы);
- речную рыбу нежирную (судак, треска, щука, хек);
- пшеничный вчерашний хлеб, не сдобная выпечка, крекеры;
- отварные или запеченные овощи, кроме запрещенных;
- фрукты и ягоды рекомендуется употреблять в вареном виде, компотах или желе;
- молочные продукты с невысоким содержанием жира;
- зелень;
- яйца всмятку или в виде парного омлета;
- легкий чай с молоком.
Запрещенные ингредиенты:
- некоторые виды каш (кукурузная, пшенная, перловая, ячневая, бобовая);
- жирные супы;
- жирное мясо (утка, свинина);
- колбасные изделия;
- жирные сорта рыбы (осетровые);
- ржаная выпечка, сдоба, свежий хлеб;
- консервы, маринады;
- газообразующие овощи (капуста, огурцы, речка, лук, шпинат);
- грибы;
- кислые фрукты и ягоды в любом виде;
- сладости;
- жирные продукты из молока;
- глазунья, яйца вкрутую;
- соусы;
- газированные напитки;
- крепкий кофе, чай.
Гастрит с пониженной кислотностью подразумевает отсутствие нужного количества кислоты в желудочном соке. Из-за этого пища полноценно не усваивается, может разлагаться в желудке.
Основной принцип диеты — стимулировать работу желудочно-кишечного тракта. Для этого нужно потреблять в пищу различные мясные, овощные или рыбные бульоны, а также слабосоленую сельдь.
источник
Болезнь характеризуется комплексом остро развивающихся воспалительных, дистрофических и некробиотических процессов полиэтиологического происхождения, охватывающих всю слизистую оболочку желудка или ее часть с проникновением в отдельных случаях в интерстициальную ткань, мышечный и серозный слои органа.
Острый гастрит (ОГ) наиболее часто встречающееся заболевание желудка. Почти каждый человек за жизнь неоднократно переносит его. Он нередко протекает под маской различных интоксикаций, отравлений и других заболеваний, а клинически проявляется в виде гастроэнтерита. Значительно реже врачу приходится сталкиваться с коррозивным (некротическим) и, особенно, флегмонозным (гнойным) ОГ.
Этиология. ОГ – полиэтиологическое заболевание. Этиологические факторы болезни принято делить на экзогенные и эндогенные, которые, в ряде случаев, трудно разграничить вследствие их одновременного действия и взаимообусловленности.
В качестве экзогенных факторов заболевание рассматриваются агенты, поступающие в желудок извне и, прежде всего, с пищей. ОГ может развиться после употребления в больших количествах специй (горчицы, перца, уксуса и др.), а также слишком горячей, грубой, плохо обработанной механически и трудно перевариваемой пищи. Частой причиной развития болезни является алкоголь и, прежде всего, крепкие алкогольные напитки (водка, коньяк, ром, спирт, самогон), нарушение диеты, употребление непривычной пищи, испорченных продуктов (без присутствия бактериальных агентов) или продуктов в неудачном их сочетании, переедание (перегрузка, перенапряжение и срыв ферментных систем).
Значение алкоголя и недоброкачественных продуктов в развитии гастрита приводится в работах А.Л. Гребенева и Г.В. Цодикова (1983), Я.С. Циммермана (2003) и сотрудников нашей клиники (Кочегуров В.Н. и соавт., 1996; Чернин В.В. и соавт. ,1999).
Нельзя исключить в развитии ОГ интолерантности, идиосинкразии и сенсибилизации к отдельным видам пищи, которая при этом может быть вполне доброкачественной. Имеются люди, у которых после употребления определенных продуктов (икра, раки, грибы, яйца, земляника, плоды цитрусовых растений и др.) возникает клиника ОГ. Особенно тщательно вопрос пищевой аллергии изучался А.М. Ногаллером (1988, 1991).
К числу важных и частых причин, вызывающих острый воспалительный процесс в желудке, сопровождающийся тяжелым общим состоянием больного, относят употребление недоброкачественной пищи, инфицированной различными микроорганизмами (стафилококками, эшерихиями, клебсиеллами, шигеллами, сальмонеллами, энтеробактериями и др.). В этих случаях развивается дисбактериоз желудочно-кишечного тракта 3 степени с избыточным ростом одного из энтеропатогенных микроорганизмов, который может протекать как тяжелый гастроэнтерит или гастроэнтероколит.
В последнее время стали обсуждать роль пилорических хеликобактерий в развитии болезни. Это связано с тем, что в биоптатах слизистой оболочки желудка, полученных у больных ОГ при фиброгастроскопическом исследовании, нередко обнаруживается этот микроорганизм. Однако данный вопрос требует серьезных уточнений, поскольку нет убедительных данных, что хеликобактерии могут размножаться в пищевых продуктах и инфицировать их, а воспалительные изменения в слизистой оболочке желудка, которые наблюдали В.J. Marhshall и J.R. Warren (1983), имели место после приема внутрь большого количества чистой культуры данного микроорганизма. Следует также отметить, что в отечественной и зарубежной литературе не приводятся данные о частоте возникновения, клинических проявлениях и исходах хеликобактерного ОГ. Напротив, особенно в инфекционной практике, нередко встречается кампилобактерный гастроэнтерит. Кампилобактерии – это спирально изогнутые подвижные палочки, напоминающие хеликобактерий. Кампилобактеры широко распространены в природе. Источником инфекции являются животные и больные люди. От здоровых людей кампилобактеры выделяются менее чем в 1% случаев. Инфекция передается фекально-оральным и контактно-бытовым путем. Заболевают преимущественно люди с ослабленным здоровьем, у которых, при наличии иммунодефицита и дисбактериоза, может возникать и грибковый гастрит.
В клинической практике можно встретиться с сифилитическим ОГ, который возникает во вторичном периоде болезни, когда кожные покровы и видимые слизистые покрываются сифилитическими розеолами и папуллезными сифилидами. Морфологически гастрит характеризуется выраженным отеком и гиперемией слизистой оболочки желудка, наличием геморрагий и эрозий, обусловленных специфическим поражением микрососудов.
ОГ может возникнуть даже после однократного приема ряда лекарственных препаратов, оказывающих повреждающее действие на слизистую оболочку желудка. В этом плане известна роль салицилатов и других нестероидных противовоспалительных средств, а также глюкокортикостероидов, производных раувольфии (резерпин), 5-фторурацила, меркаптопурина, гистамина, соединений йода, бромидов, солей железа, сульфаниламидов, антибиотиков и др. В этих случаях ОГ обычно имеет распространенный характер, нередко протекает с эрозиями и осложняется желудочными кровотечением.
Известны случаи возникновения острого «лучевого гастрита» при проведении радиационной терапии.
Описаны случаи развития ОГ с геморрагиями и эрозиями после тяжелой психической травмы, сопровождающейся вегетативными расстройствами в виде «вегетативной бури».
Исключительно выраженное поражение слизистой оболочки, вплоть до полного разрушения стенки желудка и пищевода, может развиться вследствие случайного или преднамеренного попадания в желудок ряда химических веществ. Наиболее часто острый коррозивный гастрит возникает после приема уксусной эссенции или 70% уксусной кислоты, азотной, серной, соляной кислот, каустической соды, нашатырного и метилового спирта, этиленгликоля. Выраженные изменения в слизистой оболочке желудка наблюдаются после попадания внутрь соединений мышьяка, фосфора, сулемы, ацетона и многих других химических веществ.
К эндогенным факторам, приводящим к развитию ОГ, в первую очередь относятся инфекционные заболевания, сопровождающиеся общей интоксикацией. Так, морфологические и функциональные изменения в желудке нередко возникают при гриппе (абдоминальная его форма), кори, скарлатине, дифтерии, сыпном и брюшном тифе, пневмониях, вирусном гепатите, острых септических состояниях. При этом поражение тканей желудка может происходить как в результате непосредственного действия микроорганизмов, так и выделяемыми слизистой оболочкой из крови их токсинами. К эндогенным также относят ОГ, развивающиеся у больных с различными видами ожогов, при острой почечной недостаточности и других заболеваниях.
Патогенез. Учитывая, что ОГ является полиэтиологическим заболеванием, обусловленным действием различных внешних и внутренних факторов риска, можно думать о патогенетических особенностях данного страдания.
Патогенетические механизмы, формирующие болезнь, можно разделить на пусковой механизм, местные и общие реакции.
Пусковым механизмом патогенеза ОГ является непосредственное повреждение слизистой оболочки желудка этиологическими агентами. В связи с этим, при экзогенных воздействиях слизистая оболочка желудка будет повреждаться как бы с поверхности, а при эндогенных – изнутри.
При этом поражения слизистой оболочки желудка в зависимости от характера действия экзогенных и эндогенных факторов риска будут иметь ряд особенностей.
Так, грубая, острая, горячая, плохо обработанная пища, алкоголь, разрушая слизисто-бикарбонатный барьер, приводит к гиперемии, отеку, воспалительно-дистрофическим изменениям покровного эпителия и клеток желез.
При нутритивной аллергии пищевые аллергены, сенсибилизируя слизистую оболочку желудка, могут приводить к иммуновоспалительным реакциям немедленного типа.
При токсикоинфекциях поражение слизистой оболочки желудка происходит как непосредственно с поверхности, так и гематогенно. Микробы и продукты их распада, поступая в кровь, приводят к бактериемии, токсемии, которые в свою очередь повреждают ткани желудка.
Развитие ОГ на фоне приема ряда лекарств, связывается с лекарственной аллергией, разрушением слизистого барьера, нарушением гемостаза, микроциркуляции функций желудка и процессов репарации.
Воздействие концентрированных кислот и щелочей, других химических соединений и веществ приводит к тяжелым дистрофически-некротическим изменениям слизистой оболочки, мышечного и серозного слоев стенки желудка.
Пусковым механизмом развития острого воспалительно-геморрагически-эрозивного поражения слизистой оболочки желудка при психоэмоциональном стрессе являются бурные нейровегетативные и эндокринные расстройства, приводящие к тяжелым нарушениям микроциркуляции и функций желудка.
При эндогенном ОГ, связанным с инфекционными заболеваниями, поражение слизистой оболочки осуществляется микроорганизмами и продуктами интоксикации, поступающие в желудок, главным образом, гематогенным и лимфогенным путем. Аналогично происходит инфицирование желудка при септических состояниях, в результате чего может возникнуть флегмонозный (гнойный) гастрит.
Гематогенный путь воздействия эндогенных факторов риска на желудок прослеживается при ОГ, развивающимся на фоне ожоговой болезни и острой почечной недостаточности.
К местным патогенетическим механизмам развития ОГ следует отнести: снижение цитопротекции слизистой оболочки желудка за счет уменьшения выработки эпителиоцитами защитной слизи и щелочно-бикарбонатного секрета; увеличение проницаемости слизистого барьера и обратной диффузии ионов водорода; нарушение перекисного окисления липидов и антиоксидантной активности, соотношение циклических нуклеотидов и простагландинов, провоспалительных и противовоспалительных интерлейкинов и др.
Важнейшим местным патогенетическим механизмом ОГ является нарушение регионарной микрогемоциркуляции, проявляющееся микротромбозом, полнокровием и стазом крови в венозных сосудах, периваскулярным отеком и геморрагиями, тесно связанными, во многих случаях, с тромбогеморрагическим (ДВС) синдромом.
Последний является общепатологической реакцией организма и развивается при ОГ, связанном с тяжелыми отравлениями щелочами и кислотами, токсикоинфекциями, септическим состоянием, массивными ожогами, уремией и др.
Общие механизмы патогенеза ОГ, прежде всего, связаны с развитием тромбогеморрагического (ДВС) синдрома, который возникает при тяжелых стрессовых изменениях в организме. Его суть заключается в фазовом изменении агрегатного состояния жидкостных сред организма в виде гипер- и гипоагрегации клеток крови и межуточного пространства, гипер- и гипокоагуляции белково-липидных комплексов.
Гемостазиологически выделяют четыре стадии тромбогеморрагического синдрома. Первая стадия характеризуется гиперкоагуляцией и гиперагрегацией всех клеток крови вследствие усиления коагуляционного потенциала, снижения антикоагулянтной, фибринолитической и элиминационной функций, повышения сорбционной активности и понижения резистентности эритроцитов. Вторая стадия проявляется признаками коагулопатии потребления, на что указывает снижение параметров свертывания крови и выраженное уменьшение показателей противосвертывающей системы, связанные с продолжающимся тромбообразованием. Третья стадия выражается глубокой гипокоагуляцией, профузным кровотечением, активацией фибринолиза и протеолиза за счет значительной утилизации факторов свертывания и клеток крови, поступления в кровоток литических ферментов из пораженных клеток и тканей. Четвертая стадия – ликвидация патологического процесса или продолжающегося прогрессирования тромбогеморрагического синдрома с развитием анемии и тяжелых морфофункциональных нарушений во внутренних органах.
По клиническому течению выделяют молниеносную – продолжительностью несколько десятков минут, острую – от несколько часов до несколько суток, подострую – длительностью несколько недель, хроническую – продолжительностью месяцы и годы, рецидивирующую и латентную формы тромбогеморрагического синдрома.
При ОГ обычно определяется подострая форма тромбогеморрагического синдрома, а при тяжелом коррозивном – острая.
Следует отметить, что нарушение микроциркуляции связанные с тромбогеморрагическим синдромом при ОГ наблюдается не только в желудке, но и других отделах желудочно-кишечного тракта, печени, поджелудочной железе, почках, легких. Это приводит к нарушению структуры и функции многих органов и систем, изменению ряда видов обмена веществ и процессов репарации.
К общим механизмам патогенеза ОГ следует отнести неадекватную активацию симпато-адреналовой и гипофизарно-надпочечниковой систем, дисфункцию в выделении кальцийрегулирующих гормонов, гистамина, серотонина, энтерогормонов и других биологически активных веществ, возникающих при действии факторов риска и формировании гастритического процесса.
ОГ может развиваться на фоне иммунных нарушений и снижения естественной резистентности организма, что будет способствовать возникновению аллергических и иммунновоспалительных реакций, избыточного роста мукозной микрофлоры.
Представленные данные показывают, что ОГ — далеко не местный патологический процесс, а сопровождается различными сдвигами в нейро-эндокринной, гуморальной и иммунной регуляции.
Важно помнить, что патогенез ОГ в каждом конкретном случае может иметь ряд особенностей, связанных с действием различных экзогенных факторов и фоновой патологией.
Морфология острого гастрита. Морфологически выделяют семь форм ОГ: катаральный, фибринозный, некротический или коррозивный, гнойный или флегмонозный, эозинофильный (аллергический), геморрагический и эрозивный.
Воспаление при остром катаральном гастрите может быть во всех отделах желудка (диффузный или распространенный гастрит) или выявляться очагово (фундальный, антральный, пилороантральный, пилорический). Слизистая оболочка отечна, выявляется дистрофия поверхностного эпителия, слущивание его и образование микроэрозий. Подэпителиальные сосуды расширены, полнокровны, встречаются геморрагии. Инфильтрация распространяется до шеек желез, включает преимущественно нейтрофилы, в меньшей степени лимфоциты и эозинофилы.
Фибринозный гастрит характеризуется некрозом участков слизистой оболочки, пропитанных фибринозно-гнойным экссудатом. Поверхность эпителия покрыта пленкой фибрина. При развитии глубокого некроза, фибрин проникает на всю глубину поражения слизистой, прочно фиксируется к подлежащим тканям. При ее удалении обнажаются многочисленные язвенные дефекты.
Некротический (коррозивный) гастрит при попадании в желудок кислот проявляется коагуляционным некрозом, а едких щелочей, солей тяжелых металлов – колликвационным. В этих случаях разрушается не только слизистая оболочка, но и подслизистая основа. В результате этого воздействия образуются множественные эрозии, острые, нередко перфоративные язвы. Выявляется выраженная нейтрофильная инфильтрация, полнокровие, стаз крови и тромбы в микрососудах, очаги нагноения.
При попадании небольшого количества яда поражается слизистая оболочка малой кривизны, а большого и пилороантральный отдел желудка. Участки пораженной слизистой в ближайшие часы после воздействия яда могут иметь особенности в зависимости от его характера. Так, черные, сухие, растрескивающиеся струпья свидетельствуют о воздейстии серной кислоты, черно-коричневые – соляной, белые – уксусной и карболовой, желтые и желто-коричневые – азотной.
Гнойный (флегмонозный) гастрит может быть ограниченным и диффузным. В первом случае флегмонозное воспаление развивается на одном из участков стенки желудка, во втором – процесс распространяется на большую его часть. Микроскопически обнаруживают признаки гнойного воспаления, массивную лейкоцитарную инфильтрацию, отек и распад тканей, множество бактерий.
Геморрагический ОГ чаще имеет распространенный характер. Проявляется выраженной гиперемией, отеком и кровоточивостью слизистой. На разных ее участках определяются мелкие и средней величины внутрислизистые кровоизлияния. Микроскопически слизистая напоминает фазу выраженного обострения, хронического неатрофического гастрита с дистрофией и слущиванием покровного эпителия, с тяжелыми микроциркуляторными расстройствами. Нарушение конечного кровотока характеризуется полнокровием, стазом крови и тромбозом в микрососудах, периваскулярным отеком и геморрагиями. В клеточной инфильтрации пребладают нейтрофилы.
Эрозивный ОГ характеризуется множественными, часто геморрагическими и кровоточащими острыми эрозиями, диффузно покрывающими отечную и гиперемированную слизистую оболочку желудка. Микроскопически определяются тяжелые нарушения конечного кровотока с тромбозами в микрососудах, участки некроза тканей, выраженная клеточная инфильтрация.
Учитывая имеющиеся в литературе сведения и наши клинические наблюдения, можно с большой уверенностью предположить, что геморрагический и эрозивный гастрит являются фазами одного и того же процесса, связанными с первой и второй стадиями тромбогеморрагического синдрома, характеризующимися гиперкоагуляцией и коагулопатией потребления.
Эозинофильный ОГ (аллергический) является воспалительной реакцией слизистой оболочки желудка на пищевые, лекарственные и другие аллергены. Морфологически проявляется диффузным или очаговым отеком и гиперемией слизистой, выраженным расстройством регионарной микроциркуляции, клеточной инфильтрацией с большим количеством эозинофилов. Могут наблюдаться геморрагии и эрозии.
Классификация острого гастрита. В настоящее время общепринятой клинической классификации ОГ нет. По международной статистической классификации болезней X пересмотра (МКБ-10) 1995 г. выделяется острый геморрагический, с исключением эрозий желудка, гастрит (К 29.0), другие острые гастриты (К 29.1) и алкогольный гастрит (К 29.2).
Во врачебной практике ОГ обычно разделяют на экзогенный, эндогенный, а по морфологическим признакам – катаральный (простой), фибринозный, некротический (коррозивный) и гнойный (флегмонозный). С.М. Рысс (1965) предложил выделять эрозивный ОГ, характеризующийся множественными эрозиями и частыми желудочными кровотечениями, а А.М. Ногаллер (1983) – аллергический (эозинофильный).
По представленным данных следует констатировать, что разделение ОГ базируется, в основном, на морфологических признаках без учета выраженности и исходов гастритического процесса.
В связи с этим мы предлагаем используемую нами рабочую классификацию ОГ.
источник
Гастри́т (лат. gastritis, от др.-греч. γαστήρ (gaster) «желудок» + -itis воспалительные или воспалительно-дистрофические изменения слизистой оболочки) — собирательное понятие, используемое для обозначения различных по происхождению и течению воспалительных и дистрофических изменений слизистой оболочки желудка. Поражение слизистой может быть первичным, рассматриваемым как самостоятельное заболевание, и вторичным, обусловленным другими инфекционными и неинфекционными заболеваниями или интоксикацией. В зависимости от интенсивности и длительности действия поражающих факторов, патологический процесс может быть острым, протекающим преимущественно с воспалительными изменениями, или хроническим — сопровождающимся структурной перестройкой и прогрессирующей атрофией слизистой оболочки. Соответственно выделяют две основные формы: острый и хронический гастрит. Отдельно рассматривают алкогольный гастрит, развивающийся на фоне злоупотребления алкоголем.
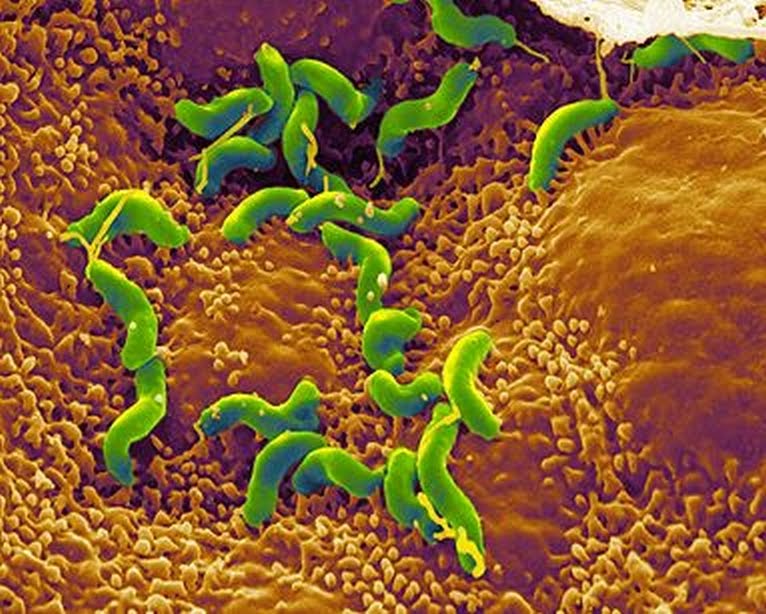
Чаще всего причиной гастрита является бактерия Helicobacter pylori, однако способствовать развитию гастрита может неправильное питание, постоянный стресс, курение, алкоголизм.
Helicobacter pylori
Симптомами гастрита служат боли в желудке натощак или после приема пищи, тошнота, рвота, запоры или поносы и др.
Диагноз гастрита ставится на основании эндоскопического исследования желудка. Лечение осуществляется посредством назначения лечебного питания – диеты, а также медикаментозно – применение антибиотиков, средств, снижающих или повышающих кислотность желудочного сока и лекарств, защищающих желудок от соляной кислоты.
С точки зрения течения болезни гастрит может быть острым и хроническим
Острый гастрит чаще всего развивается в считанные часы или дни и является следствием массивного заражения Helicobacter pylori, или другими бактериями (пищевая токсикоинфекция), а также приема химических веществ обладающих повреждающим действием на слизистую оболочку желудка (кислоты, щелочи, спирты). Такие агрессивные вещества, в конечном итоге, могут привести даже к язве и прободению желудка.
Механизм развития гастрита следующий: в ответ на повреждение слизистой оболочки желудка выделяются специальные вещества, которые призывают к «месту аварии» клетки иммунной системы, отвечающие за скорейшее удаление патогенного вещества из организма. Эти клетки иммунной системы развивают бурную деятельность, которая внешне проявляется как воспалительная реакция. Таким образом, воспаление при гастрите является это не только проявлением разрушения слизистой оболочки желудка, но и попыткой организма восстановить ее целостность.
Различают несколько типов острого гастрита:
Простой (катаральный) гастрит: развивается в результате попадания в организм несвежей пищи, зараженной болезнетворными микробами (пищевая токсикоинфекция), при ротавирозе, аллергии на какой-то пищевой продукт или как следствие повреждения слизистой желудка некоторыми лекарствами. При катаральном гастрите слизистая оболочка разрушается незначительно (только самый поверхностный слой) и после прекращения действия раздражающего фактора быстро восстанавливается.
Коррозивный (эрозивный) гастрит: развивается после попадания в желудок некоторых концентрированных кислот или щелочей (химический ожог слизистой желудка). При коррозивном гастрите разрушаются не только поверхностные, но и глубокие слои слизистой желудка, поэтому такая форма болезни нередко дает начало язвенной болезни или формированию рубцов.
Флегмонозный гастрит: это гнойное воспаление желудка, которое может развиться в результате попадания в стенку желудка инородного предмета (например, рыбья косточка) с последующим заражением этой области гноеродной инфекцией. Отличительной особенностью этого типа гастрита является высокая температура и нестерпимые боли в подложечной области. Флегмонозный гастрит требует немедленного хирургического вмешательства. Без оказания медицинской помощи болезнь переходит в перитонит (обширное воспаление органов брюшной полости) и заканчивается смертью.
Фибринозный гастрит: встречается очень редко на фоне сепсиса (заражения крови).
При условии правильного лечения, острый гастрит (в зависимости от формы) длится до 5-7 дней, однако полное восстановление желудка происходит намного позднее.
В большинстве случаев острый гастрит сопровождается увеличением выработки желудочного сока и соляной кислоты (гастрит с повышенной кислотностью, гиперацидный гастрит).
Часто острый гастрит может перейти в хронический. Переходу острого гастрита в хронический гастрит способствуют частые рецидивы болезни, некачественное лечение, длительное воздействие на слизистую желудка раздражающих факторов.
Хронический гастрит развивается как следствие острого гастрита или же как самостоятельное заболевание. Хронический гастрит длительное время может протекать не проявляясь никакими симптомами.
Причиной развития хронического гастрита (кроме описанных выше) могут служить следующие факторы:
Поражение слизистой Helicobacter pylori (гастрит типа B)
Действие собственных иммунных клеток против слизистой желудка – аутоиммунный гастрит (тип А)
Заброс желчи из двенадцатиперстной кишки в желудок – рефлюкс-гастрит (тип С).
При хроническом гастрите слизистая оболочка желудка поражается значительно глубже и обширнее, чем при остром гастрите. Характерной особенностью хронического гастрита является постепенное разрастание в слизистой оболочке желудка соединительной ткани, замещающей клетки, вырабатывающие желудочный сок (атрофия слизистой желудка). Хронический гастрит часто сопровождается уменьшением выработки желудочного сока и кислоты (гипоацидный гастрит).
Длительное время (особенно в начале болезни) хронический гастрит протекает бессимптомно. В развитии болезни, как правило, отмечаются периоды обострения и ремиссии. В периоды обострения хронического гастрита могут появляться кратковременные приступы боли, дискомфорт вверху живота, чувство тяжести, тошнота после еды, изжога, которая говорит о нарушении функции естественных «клапанов» желудка и забросе кислого содержимого желудка в пищевод. Также могут появиться признаки нарушения переваривания пищи в кишечнике: эпизоды запора или поноса, вздутие живота (метеоризм), усиленное урчание.
Инфекция Helicobacter pylori, паразитирующая в желудке, нарушает процессы обновления слизистой оболочки; таким образом, когда погибают старые клетки, новые не могут образовываться. Это приводит к постепенной деградации слизистой оболочки желудка с потерей функции желез, продуцирующих желудочный сок.
Причины возникновения гастрита
Гастрит проявляется воспалением и разрушением слизистой оболочки желудка. Воспалительная реакция в организме человека всегда развивается в ответ на действие на здоровые ткани повреждающих факторов. В случае гастрита это может быть инфекция, химические вещества, высокие или низкие температуры.
В подавляющем большинстве случаев, причиной развития гастрита служит инфицирование слизистой желудка бактерией Helicobacter pylori. Этот механизм развития гастрита был установлен совсем недавно, однако его открытие совершило переворот в лечении и профилактике гастрита, язвенной болезни и рака желудка. Инфекция Helicobacter pylori (хеликобактериоз) избирательно поражает слизистую оболочку желудка и вызывает ее поверхностное разрушение по типу гастрита либо более глубокое разрушение, по типу язвенной болезни. Однако, хеликобактерия может мирно существовать в желудке, не вызывая заболеваний, пока не появятся провоцирующие факторы: ослабление иммунитета, попадание раздражающих веществ в желудок и др.
Также гастрит может развиться в результате ожога слизистой оболочки желудка различными химическими веществами (спирты, щелочи, кислоты), такое наблюдается у людей злоупотребляющих алкоголем или при случайном употреблении внутрь вещества, агрессивно воздействующего на живые ткани (уксус, кислота, щелочь). Прием некоторых лекарств (аспирин и прочие противовоспалительные препараты, некоторые антибиотики), также может спровоцировать гастрит, при этом лекарства из группы противовоспалительных препаратов (Аспирин, Диклофенак, Индометацин и пр.) вызывают гастрит не только за счет прямого раздражения слизистой оболочки желудка, но и за счет нарушения молекулярных механизмов защиты слизистой желудка, поэтому гастрит может возникнуть даже в том случае когда данные лекарства используются в виде инъекций или мазей.
Очень часто причиной гастрита служит неправильный режим питания:
Поспешная еда и плохо разжеванная пища или еда «в сухомятку» травмируют слизистую оболочку механически
Употребление в пищу слишком горячей или слишком холодной пищи вызывает гастрит за счет термического повреждения слизистой желудка.
Употребление в пищу пикантной пищи (преимущественно острой и сильно соленой пищи) раздражает слизистую желудка аналогично действию едких химических веществ.
Причины аутоиммунного гастрита
Нередко гастрит развивается вследствие повышенной агрессивности иммунной системы по отношению к слизистой желудка. Установлено, что в некоторых случаях иммунная система человека начинает работать не против микробов, а против собственных клеток организма (аутоиммунные болезни). В случае когда «нападению» иммунной системы подвергается слизистая желудка, возникает так называемый аутоиммунный гастрит. При аутоиммунном гастрите клетки слизистой желудка разрушаются клетками иммунной системы и выделяемыми ими антителами. В развитии аутоиммунного гастрита важную роль играют наследственные факторы и предшествующие эпизоды раздражения слизистой желудка.
Причины острого гастрита
Причинами острого гастрита могут быть погрешности в питании, пищевые отравления, раздражающее действие некоторых лекарств (салицилаты, бромиды, антибиотики, сульфаниламиды), пищевая аллергия (на землянику, грибы и т. д.), острые инфекции, нарушения обмена веществ. Острый гастрит характеризуется внезапным появлением и выраженностью симптомов. Нередко выяснить причины этого расстройства не удается.
Причинами возникновения гастрита могут быть химические, механические, термические воздействия и бактериальная инфекция. Воспалительный процесс может затрагивать только поверхностные слои слизистой оболочки или распространяться на всю ее толщу, затрагивая даже мышечный слой стенки желудка.
Причины хронического гастрита
Хронический гастрит иногда является результатом дальнейшего развития острого гастрита, однако чаще всего развивается под влиянием повторных и длительных нарушений питания, употребления острой и грубой пищи, пристрастия к горячей пище, плохого пережевывания, еды всухомятку, чрезмерного употребления крепких спиртных напитков, длительного бесконтрольного приема медикаментов. В 75% случаев хронический гастрит сочетается с хроническим холециститом, аппендицитом и другими заболеваниями органов пищеварения.
У большинства людей гастрит развивается под влиянием всех описанных выше факторов: неправильный режим питания травмирует слизистую оболочку желудка, которая становится восприимчивой к действию инфекции (хеликобактериоз), а первичное разрушение слизистой желудка в результате травмы и инфекции запускает аутоиммунные механизмы, способствующие дальнейшему развитию болезни.
Признаки и симптомы гастрита:
Часто гастрит протекает бессимптомно, однако, рано или поздно, симптомы гастрита все-таки проявляются: тяжесть в животе после приема пищи, боли в верхней части живота натощак или после еды, тошнота, рвота, отрыжка, снижение аппетита, похудание — это первые возможные симптомы гастрита. Симптомы и признаки гастрита могут появляться и исчезать в зависимости от развития болезни и проводящегося лечения.
Симптомы и признаки гастрита зависят от формы болезни.
Общие симптомы гастрита: Больные отмечают чувство тяжести и полноты в подложечной области, тошноту, слабость, Язык обложен серовато-белым налетом, может быть слюнотечение или, наоборот, сильная сухость во рту.
Выделяют хронический гастрит с нормальной и повышенной секрецией (повышенной кислотностью) — анацидный и гиперацидный и с секреторной недостаточностью (пониженной кислотностью) — гипоацидный гастрит.
Симптомы хронического гастрита с повышенной или нормальной кислотностью: боль, изжога, отрыжка с кислым привкусом, ощущение тяжести после еды, иногда — запоры.
При гастрите с повышенной кислотностью отмечаются изжога, отрыжка кислым, иногда рвота. Больных беспокоят боли в подложечной области, ночные и голодные боли.
Симптомы гастрита с пониженной кислотностью: неприятный привкус во рту, снижение аппетита, тошнота, особенно по утрам, отрыжка воздухом, урчание и переливание в животе, запоры или поносы.
Симптомы хронического гастрита с пониженной кислотностью: неприятный вкус во рту, слюнотечение, тошнота, чувство переполнения в подложечной области, признаки анемии, снижение аппетита и веса, диспепсические расстройства при длительном многолетнем течении — похудание, общая слабость.
Острый гастрит характеризуется симптомами:
боль в животе: резкая приступообразная или постоянная мучительная. Часто зависит от приема пищи: усиливается натощак или через некоторое время после еды;
тошнота постоянная или периодическая, часто возникает сразу после еды;
изжога – неприятное чувство жжения в груди, возникает после еды;
отрыжка с кислым запахом, после еды или натощак;
многократная рвота, сначала содержимым желудка с кислым запахом и вкусом, затем чистой слизью, иногда зеленоватой или желтой и горькой на вкус (желчь);
повышенное слюноотделение – реакция организма на расстройство пищеварения; иногда сухость во рту (после нескольких приступов рвоты из-за обезвоживания)
нарушение стула: запор или понос; Портал о здоровье www.7gy.ru
со стороны всего организма: выраженная общая слабость, головокружение, головная боль, потливость, повышение температуры, снижение артериального давления, повышение частоты сердечных сокращений – тахикардия.
Острый эрозивный гастрит, кроме симптомов острого гастрита проявляется признаками желудочного кровотечения:
Симтомы: боль в животе натощак или через 1 – 1,5 часа после приема пищи, изжога, отрыжка, тошнота, рвота
отличительным признаком является появление в рвотных массах темной крови в виде сгустков или прожилок
темный, дёгтеобразный стул также указывает на наличие внутреннего кровотечения.
Симптомы хронического атрофического гастрита (в том числе, аутоиммунного гастрита) :
отрыжка с неприятным гнилостным запахом,
чувство распирания, тяжести в животе после еды,
тупая боль сразу после приема пищи или через 15-20 минут,
тошнота после приема пищи,
вздутие, урчание в животе, метеоризм,
анемия, ломкость и сухость волос, расслоение ногтей.
Часто описанные выше нарушения процесса пищеварения ведут к потере веса, выраженной слабости, сонливости, раздражительности человека.
Хронический гастрит протекает с периодическими обострениями и ремиссиями. Во время ремиссии симптомы болезни практически исчезают, однако вновь появляются в период обострения болезни. Обострение хронического гастрита может носить сезонный характер (например, весной и осенью), а также может провоцироваться нарушением режима питания, курением, алкоголем, употреблением некоторых лекарств.
Гастрит у детей
У детей гастрит встречается реже, чем у взрослых. Основной причиной гастрита у детей является хеликобактериоз, неправильное питание, пищевые отравления, ротавирусная инфекция. У большей части детей гастрит развивается после начала посещения школы и нарушения нормального режима питания.
У детей гастрит протекает в острой форме. Симптомы гастрита у детей могут быть более выраженными, чем у взрослых: сильная рвота, боли в животе, понос, плохой аппетит.
Диагностика и лечение гастрита у детей не отличаются от таковых в у взрослых.
Осложнения гастрита
Гастрит (за исключением флегмонозного гастрита ) не относится к группе опасных заболеваний. Однако гастрит дает начало опасным осложнениям:
Язвенная болезнь желудка и двенадцатиперстной кишки,
Влияние гастрита на организм в целом объясняется расстройством процесса пищеварения. Больные с гастритом начинают «бояться пищи», худеют, у некоторых большая часть съеденной пищи выходит с рвотой или они после еды мучаются от изжоги. На фоне гастрита нередко развивается витаминная недостаточность, анемия.
Диагностика гастрита
В настоящее время основным методом диагностики гастрита является фиброгастродуоденоэндоскопия (ФГДС) – осмотр слизистой желудка посредством зонда и биопсия (взятия кусочка слизистой на анализ). ФГДС позволяет отличить гастрит от язвенной болезни желудка. На основании данных полученных во время ФГДС гастрит делят на эрозивный и неэрозивный.
Эрозивный (коррозивный) гастрит – это тип воспаления слизистой оболочки желудка (гастрита), который сопровождается появлением на ней эрозий – участков видимого повреждения. Такой гастрит возникает на фоне лечения некоторыми лекарствами (главным образом нестероидные противовоспалительные средства), употребления спиртного, или попадания в желудок химически агрессивных веществ. Такой тип гастрита, как правило, протекает остро, иногда с эпизодами кровотечений. Однако, возможно и хроническое течение эрозивного гастрита с периодами обострения и ремиссии. При неглубоких эрозиях может появиться чувство тяжести в животе, боли, тошнота, при глубоких эрозиях появляются кровоточащие участки. Эрозивный гастрит чаще других переходит в язвенную болезнь желудка.
Неэрозивный гастрит делят на поверхностный и атрофический.
При поверхностном гастрите слизистая желудка повреждена только поверхностно, а железы слизистой желудка не страдают. Неэрозивный поверхностный гастрит это начальная стадия развития любой из форм гастрита.
При атрофическом гастрите повреждаются железы желудка, производящие желудочный сок. Атрофия это термин, обозначающий дегенерацию, вырождение желез и их замещение соединительной тканью.
Обеднение слизистой нормальными железами не проходит бесследно, на их место часто «приходят» железы, нормальные для кишечника, но не для желудка – это так называемая кишечная метаплазия.
Помимо описанных выше форм гастрита существуют и другие, которые встречаются намного реже: гастрит Менетрие (увеличение числа желез слизистой оболочки желудка), полипозный (гиперпластический гастрит),инфекционный гастрит
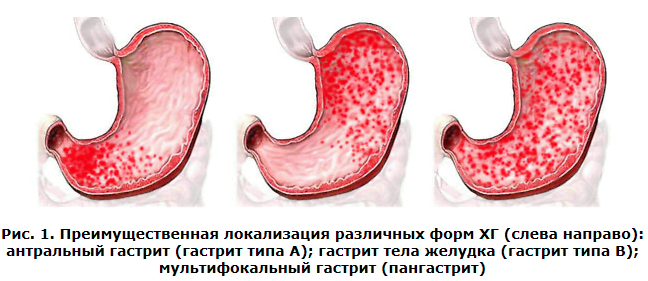
Установлено, что во время гастрита слизистая желудка может поражаться на всем протяжении, а может только в определенных отделах желудка. По отделу желудка, в котором развилось воспаление различают:
Антральный гастрит – поражение конечного (пилорического) отдела, в котором располагается основная масса желез, продуцирующих слизь, защищающую желудок от собственной кислоты.
Фундальный гастрит – поражение средней и верхней части желудка, в которых расположены железы, продуцирующие соляную кислоту.
Пангастрит – воспаление всей слизистой желудка.
рН-метрия это метод диагностики позволяющий определить кислотность (рН) содержимого желудка. Определение рН желудка является крайне важным для назначения правильного лечения гастрита.
Диагностика хеликобактериоза – проводится двумя методами:
Определение Helicobacter pylori в образце тканей, взятом во время ФГДС
Определение в крови больного специфических антител против Helicobacter pylori
Лечение гастрита
Лечение гастрита направлено на устранение факторов, провоцирующих развитие или обострение болезни (инфекция, неправильное питание), стимуляцию восстановительных процессов в слизистой оболочке желудка и профилактике новых эпизодов болезни (обострений). Схема лечения гастрита зависит от формы болезни. В целом лечение гастрита включает следующие компоненты: диета, медикаментозное лечение, меры профилактики обострения болезни.
Лечение гастрита. В остром периоде гастрита воздерживаются от приема пищи до тех пор, пока не произойдет самостоятельное заживление слизистой желудка и не исчезнут симптомы; разрешается питье (чай, боржоми). После этого постепенно возобновляют обычный прием пищи: сначала с соблюдением щадящей диеты, потом, когда слизистая оболочка желудка полностью восстанавливается, увеличивая количество употребляемых продуктов.
Основными методами лечения гастрита являются: сокращение или исключение употребления алкоголя и кофеина, а также острой пищи; отказ от курения и использование препаратов, уменьшающих диспепсические явления и изжогу. Может потребоваться назначение витаминных препаратов. В некоторых случаях показано применение лекарственных средств.
Огромное значение в лечении гастрита имеет лечебное питание. В период обострения гастрита питание должно быть дробным, 5—6 раз в сутки. Диету назначает врач в зависимости от кислотности желудочного сока. Назначаются физиопроцедуры, лечение минеральными водами. Лекарственное лечение гастрита включает в себя препараты, снижающий кислотность (при гастрите с повышенной кислотностью), антимикробные препараты, спазмолитики, препараты, способствующие восстановлению слизистой оболочки желудка.
Диета при гастрите
Питание при гастрите зависит от формы и течения болезни. При остром гастрите и обострении хронического показана строгая диета (см. диета при гиперацидном гастрите), в фазе ремиссии хронического гастрита рацион питания можно расширить. При любом типе гастрита категорически исключается алкоголь, курение, жареная, жирная, пикантная пища.
Диета зависит от типа гастрита: если кислотность желудка повышена, ее надо снижать, а если гастрит протекает с атрофией слизистой оболочки необходимо стимулировать работу сохранившихся желез.
Диета при гиперацидном остром гастрите (гастрит с повышенной кислотностью), рекомендуется исключить:
Продукты, стимулирующие выработку желудочного сока: алкоголь, газированные напитки, виноградный сок, кофе, капуста, ржаной хлеб, бобовые, колбасы, копченая рыба
Продукты, повреждающие и без того воспаленную слизистую желудка: грибы, жирное мясо (баранина, свинина, утка), редис, хлеб грубого помола.
Пищу в очень горячем или холодном виде: горячая пища повреждает слизистую желудка, холодная дольше задерживается в желудке и вызывает увеличение выработки соляной кислоты.
Пищу жаренную на масле; жирную пищу, свежую выпечку.
Максимально ограничить приправы: соль, перец, чеснок, горчицу.
Что можно есть при гиперацидном гастрите:
Нежирные сорта мяса в вареном виде: курятина, голубятина, крольчатина. Мясо рекомендуется несколько раз пропустить через мясорубку или тщательно и не спеша разжевывать.
Нежирные сорта рыбы: треска, хек, горбуша;
Овощные пюре, тертые овощи: картофель, морковь, свекла, молодой горошек;
Фруктовые пюре, кисель, компоты: клубника, малина, яблоки;
Каши, хорошо разваривающиеся в воде (манная, овсяная, рисовая)
Молоко, свежий нежирный творог;
Свежеприготовленный капустный сок;
Рекомендуется прием щелочных минеральных вод (Боржоми): один стакан за час до еды.
Необходимо уделить особое внимание приему белковой пищи – белки служат каркасом для образования новых клеток.
Вся пища должна быть минимально приправлена и посолена. Прием пищи осуществляют малыми порциями через определенные промежутки времени (5-6 раз в день).
При гипоацидном гастрите (гастрит с пониженной кислотностью, атрофическом гастрите) важным моментом диеты является стимуляция желудочной секреции. Приемы пищи должны осуществляться в определенные часы (строгий распорядок приема пищи нормализует процесс выделения желудочного сока). Пища должна вызывать чувство аппетита, прием ее должен происходить в спокойной обстановке, без спешки. Важно тщательное пережевывание пищи: с одной стороны измельченная пища не будет травмировать слизистую желудка, с другой стороны, пока мы жуем, вырабатывается большое количество желудочного сока и слюны, способствующих наилучшему усвоению пищи.
При гипоацидном гастрите следует исключить:
алкоголь
Продукты жареные на масле, печеные блюда
Соленые, острые блюда
Грибы, грубое жилистое мясо
Капусту, виноград и виноградный сок
Что можно есть при гипоацидном гастрите:
Мясо: крольчатина, курятина в виде отварного мяса, нежирных котлет, фрикаделек; мясные бульоны, уха;
Рыбное филе из нежирных сортов рыбы;
Овощные пюре, тертые овощные салаты из картофеля, свеклы, моркови, кабачков, шпината;
Сметана, кефир, творог, молоко, сыр;
Фруктовые соки (кроме виноградного), компоты, отвары шиповника, черной смородины;
Минеральная вода за 20-30 минут до принятия пищи
Прием пищи осуществляется не реже 5 раз в сутки. Лечебное питание соблюдают еще 2-3 месяца после обострения. Больной должен находиться в спокойной обстановке, с условиями для хорошего отдыха и сна. Рекомендуется прием витаминно-минеральных препаратов.
Лекарственное лечение гастрита
Лекарственное лечение гастрита должно проводиться комплексно, параллельно с удалением факторов, спровоцировавших острый гастрит или обострение хронического гастрита и диетой.
Наиболее частая причина гастрита, как уже говорилось выше, это инфекция Helicobacter pylori, поэтому после выявления бактерии необходимо провести лечение по ее искоренению.
В борьбе с хеликобактериозом используются антибиотики и средства, снижающие кислотность желудочного сока.
Для уничтожения Helicobacter pylori обычно применяется комбинации антибиотиков: например, кларитромицин + амоксициллин или кларитромицин + метронидазол, также может быть назначен тетрациклин. Дозы антибиотиков и режим лечения должен назначить врач. Лечение антибиотиками продолжается в течение 7-14 дней.
В качестве средства, снижающего кислотность желудочного сока, может быть назначен Омепразол (ингибитор протонной помпы — угнетает действие ферментов, участвующих в синтезе соляной кислоты желудка) или Ранитидин (блокатор гистаминовых Н2-рецепторов, блокирует рецепторы, запускающие синтез соляной кислоты). Понижение уровня кислотности в желудке помогает защитить клетки слизистой оболочки желудка, уменьшить боль, а также повышает эффективность других лекарств.
Также для снижения повышенной кислотности в желудке и защиты слизистой от разрушающего действия кислоты применяются препараты из группы антацидов. Антациды действуют быстро. Они обволакивают слизистую желудка оболочкой непроницаемой для кислоты, что уменьшает боль и приносит больному моментальное облегчение. Однако антациды необходимо принимать часто (5-7 раз в сутки). Антациды выпускаются в виде суспензий (Алмагель, Маалокс) или таблеток (Гастал). Эти препараты относительно недороги и могут применяться как взрослыми, так и детьми.
Некоторые гормоны, особенно Мизопростол (Цитотек) могут снижать секрецию соляной кислоты железами желудка, что способствует защите его слизистой. Мизопростол иногда назначают больным с гастритом, однако, ни в коем случае нельзя его применять во время беременности, так как Мизопростол является сильным стимулятором родовой деятельности.
К гастропротекторам – препаратам, защищающим слизистую оболочку желудка от соляной кислоты, относят, кроме того, Сукралфат (Вентер). При попадании в желудок он образует барьер между слоем клеток и соляной кислотой.
В лечении гастрита широко применяются препараты висмута (Пепто-бисмол, Де-нол) которые так же как Сукралфат образуют на поверхности слизистой защитную оболочку, не давая соляной кислоте разрушать клетки.
При аутоиммунном гастрите лечение осуществляется гормонами, подавляющими иммунитет, который в данном случае работает «против организма».
Лечение гастрита – это многоплановый процесс, который включает в себя и диету, и медикаментозное лечение, и укрепление защитных сил организма. Гастрит не стоит считать нормой, хотя он и встречается у огромной части населения земного шара, его необходимо лечить, так как не леченый гастрит приводит к таким осложнениям как язвенная болезнь и даже рак желудка.
Профилактика гастрита
Профилактика гастрита должна проводиться постоянно: отказ от алкоголя и курения, правильное питание, режим, занятия спортом, ограничение стресса.
Очень эффективным народным средством лечения гастрита являются яблоки, в особенности зелёные. Даже хронические гастриты поддаются излечению! Очистите от кожуры зелёные яблоки, мелко измельчите их или просто потрите на тёрке. Вот и всё, можно есть, причём в неограниченном количестве.
Сложность заключается в том, что за 5 часов до и после употребления яблок нельзя ни пить, ни есть. В первый месяц такого лечения яблоки необходимо есть ежедневно, можно дважды в день, только не на ночь. Во второй месяц можно уже 3 раза в неделю. А на третий месяц уже будет достаточно даже и одного дня, но с верным соблюдением всех правил!

Итак, для того чтобы избавиться от гастрита, вам нужно поставить пять литров молока на что-нибудь теплое, чтобы оно быстрее скисло. (подруга ставила на котел). Нужно довести до кипения, но только не кипятить далее. Уберите творог, в его сыворотке нужно проварить овес. Предварительно овес помойте и просейте. Должны быть пять частей сыворотки и одна часть овса. Всё варите в эмалированной кастрюле на медленном огне в течение трех часов. Затем остудите и процедите. Овес нужно выбросить, а оставить только сыворотку. Добавьте в нее триста граммов меда, сто двадцать пять граммов спирта. Поставьте данную смесь в холодильник. Пить лекарство нужно по тридцать граммов за пятнадцать минут до еды. Перед тем как употреблять, взболтайте смесь. Вам необходимо выпить три порции.
Одна женщина рассказала, что она делала так: вечером наливала тридцать граммов лекарства для того, чтобы к утру оно согрелось. После того как выпивала с утра – наливала состав, чтобы он нагрелся к обеду. Она это делала для того, чтобы пить состав не холодным, а комнатной температуры.
Расскажим вам о рецептах, которые позволят вам вылечить гастрит в любой его форме проявления, особенно с повышенной кислотностью.
По утрам, до того как позавтракаете, выпивайте глоток холодной чистой воды без газа. Это нужно, чтобы желудок проснулся. Натощак пейте два-три раза в день одну столовую ложку оливкового масла, но только не чаще. Масло должно быть прозрачным и не горчить при употреблении. Уже через четырнадцать дней увидите, что вам стало легче. Если хотите закрепить эффект от лекарства, то продолжайте лечение еще пару месяцев. Такое масло не вредит.
Для другого способа избавления от гастрита нужен хороший, свежий, желательно цветочный (от белой акации) или горный мед. Каждый день утром и вечером съедайте по 1–2 ст. ложки меда натощак, запивая холодной или теплой (но не горячей) водой или таким же свежим чаем. После того как съели мед, можно есть только через пятнадцать минут и негрубую пищу – она не должна царапать желудок. А также не ешьте утром острое или слишком кислое.
Например, съешьте йогурт, кефир, омлет, мягкий сыр. Это для меня условно является мягкой пищей. А вечером, после меда, выпейте чай – лучше, если это зеленый чай. И желательно на ночь больше не есть. Или если очень захотите, то съешьте опять что-либо нейтральное, мягкое. И помните, что в течение всего курса лечения вам нужно исключить из своего рациона всё, что содержит уксус, и не употреблять кофе.
Также воспользуетесь хорошим методом лечения – самомассажем. Осторожно и мягко прощупайте пальцами область, где располагается желудок, старайтесь вызвать приятное ощущение. Желудок не должен быть в этот момент совсем пустым или полным. Приятные ощущения подскажут вам, что вы действительно лечите себя, а не наносите вред.
Самым эффективным средством лечения гастрита из соков является капустный сок. Он буквально творит чудеса. Особенно он необходим людям с пониженной кислотностью желудка. Для его приготовления выжмите стакан сока из капустных листьев на соковыжималке. Перед употреблением следует подогреть его. Если сок у вас вызывает тошноту, то пейте его спустя более четырех часов после отжатия.
Принимать сок следует по полстакана 2 раза в день за час до еды. Капустный сок можно даже заранее приготавливать. Срок его хранения – 36–48 часов (если более – то он уже не будет давать эффект).
При обострении гастрита одна женщина решила обратиться к народным методам лечения гастрита и вылечилась травами всего за месяц. Но при этом еще она соблюдала диету: ела только протертую пищу. Боли перестали донимать её уже после первого дня лечения.
Рецепт состоит в следующем: возьмите по 1 ст. ложке травы тысячелистника, подорожника, сены, зверобоя, крапивы, цветов ромашки, календулы и 1 ч. ложку корня валерианы. Всё – на 1 л кипятка. Кипятите 1–2 минуты. Остудите, процедите, выпивайте 50–100 мл отвара за 30 минут до еды 3 раза в день. Также следует добавить, что после такого лечения яженщина каждый день принимала натощак по 1 ч. ложке жидкого меда в течение двух лет.
Лечение гастрита берёзовой корой
При продолжительном гастрите и при невыносимой изжоге очень эффективно помогает берёзовая кора, сорванная ещё весной, во время соковыделения. Кора в этот период имеет красный цвет. Две столовые ложки мелко нарезанной коры залейте литром горячей воды, температура которой не выше 60 градусов. Через 2–3 часа настаивания средство надо процедить. Принимать необходимо перед едой по полстакана 3 раза в день, причём после применения настоя, примерно через 15 минут, следует ещё принять столовую ложку растопленного сливочного масла. И только ещё через 15 минут можно садиться есть. Курс лечения – 20 дней. При возникновении болей в желудке, отрыжке, полезно заваривать траву чистотела и пить вместо чая.
Довольно хороший эффект проявляет настойка софоры (японской акации), называемая софорином. Возьмите свежие плоды софорина, мелко порежьте их в стеклянную банку. Залейте их водкой в соотношении 1:2. Настаиваться состав должен 10–12 дней. После чего настой фильтруют и хранят в холодильнике. Пить следует по 25–30 капель за полчаса до еды 3 раза в день, а также в четвёртый раз перед самым сном. Курс лечения – 21 день, после чего – обязательный перерыв на 10 дней. Если будет нужно, курс можно повторить.
Хороший лечащий эффект оказывает отвар из корней лопуха. Для его приготовления возьмите чайную ложку мелко измельченного корня лопуха и залейте полулитром кипятка. Настаивать нужно 12 часов, поэтому лучше заваривать на ночь. Настой следует принимать по полстакана 4 раза в день.
Или можно приготовить отвар из корней лопуха. Для этого возьмите чайную ложку сырья и кипятите в стакане воды 5–10 минут. Принимать отвар нужно по столовой ложке 3–4 раза в день.
Лечение гастрита соком картофеля
Сок картофеля считается очень хорошим средством для лечения гастрита. Утром, перед едой, выпейте один стакан свежевыжатого картофельного сока, затем желательно полежать полчаса. Через час после приёма сока можно поесть. Курс лечения – 10 дней. Таких курсов следует провести три, но с обязательным перерывом после каждого курса – также на 10 дней.
источник